Перейти к:
Нарушение мозгового кровообращения у пациента с полицитемией: клинический случай
https://doi.org/10.20996/1819-6446-2022-02-10
Аннотация
Истинная полицитемия является не только клональным заболеванием, возникающим на уровне стволовой кроветворной клетки, но и патологией, часто приводящей к тромботическим осложнениям. Тромбозы могут иметь различную локализацию и клинически проявляться инсультом, инфарктом миокарда, тромбозом глубоких вен нижних конечностей, тромбоэмболией легочной артерии, тромбозом вен внутренних органов и другими состояниями. Одним из наиболее грозных тромботических осложнений является острое нарушение мозгового кровообращения (ОНМК). Гетерогенность возможных причин ОНМК требует тщательного подхода к дифференциальной диагностике для своевременного установления диагноза и индивидуального, патогенетически обоснованного подбора длительной антитромботической терапии. Представленный клинический случай развития нарушения мозгового кровообращения у пациента с истинной полицитемией демонстрирует важность неформального подхода к диагностике, а также междисциплинарного взаимодействия для поиска истинной причины развития ОНМК и назначения патогенетически обоснованного лечения, направленного, в том числе, на профилактику повторных эпизодов ОНМК и других тромботических осложнений.
Ключевые слова
Для цитирования:
Драпкина О.М., Алмазова И.И., Смирнова А.В., Бернс С.A., Шепель Р.Н. Нарушение мозгового кровообращения у пациента с полицитемией: клинический случай. Рациональная Фармакотерапия в Кардиологии. 2022;18(1):79-84. https://doi.org/10.20996/1819-6446-2022-02-10
For citation:
Drapkina O.M., Almazova I.I., Smirnova A.V., Berns S.A., Shepel R.N. Cerebrovascular Accident in a Patient with Polycythemia: a Case Report. Rational Pharmacotherapy in Cardiology. 2022;18(1):79-84. (In Russ.) https://doi.org/10.20996/1819-6446-2022-02-10
Введение
Истинная полицитемия (ИП) – заболевание клональной природы, возникающее на уровне стволовой кроветворной клетки, относящееся к группе миелопролиферативных заболеваний, характеризующееся усиленной пролиферацией в костном мозге с признаками сохранной терминальной дифференцировки клеток [1][2]. Зачастую первым клиническим проявлением миелопролиферативных заболеваний может явиться тромботическое осложнение [3]. В развитии тромбоза участвуют такие механизмы, как снижение антитромботических свойств эндотелия, нарушения реологии крови, увеличение количества форменных элементов, активация системного воспалительного ответа и нарушения системы гемостаза [4]. Артериальный тромбоз является главной (60-70%) причиной всех сердечно-сосудистых осложнений ИП и включает острый инфаркт миокарда, ишемический инсульт, окклюзии периферических артерий. Осложнения со стороны венозной системы представлены тромбозом глубоких вен нижних конечностей, тромбоэмболией легочной артерии, тромбозом вен внутренних органов. Пациенты с ИП в среднем имеют в два раза более высокий риск развития ишемического инсульта, инфаркта миокарда, тромбоза глубоких вен или легочной эмболии [5]. Таким образом, сосудистый тромбоз представляет собой наиболее частое осложнение ИП, являющееся основной причиной смертности пациентов. Представленный нами клинический случай демонстрирует важность междисциплинарного взаимодействия для диагностики причин нарушения мозгового кровообращения и, соответственно, назначения эффективной, патогенетически обоснованной терапии.
Клинический случай
Пациент А., 61 года, поступил в неврологическое отделение ФГБУ «НМИЦ ТПМ» Минздрава России с жалобами на ощущение слабости в левых верхней и нижней конечностях, шаткость походки.
Анамнез заболевания. До 2019 г. пациент чувствовал себя абсолютно здоровым человеком. С марта 2019 г. отметил появление эпизодов повышения артериального давления (АД) до 170/90 мм рт.ст., в связи с чем обратился к врачу по месту жительства, который впервые назначил больному антигипертензивную терапию эналаприлом в дозе 5 мг/сут. 13 июля 2019 г. возникло ощущение слабости в левых конечностях, онемение левой половины лица, затруднение речи. Пациент был госпитализирован. В ходе обследования (компьютерная томография головного мозга, дуплексное сканирование брахиоцефальных артерий, электрокардиография) была диагностирована транзиторная ишемическая атака в бассейне правой средней мозговой артерии. Помимо прочего, в общем анализе крови было выявлено значительное увеличение уровня гемоглобина, гематокрита и клеток крови (эритроциты, тромбоциты, лейкоциты), но консультация гематолога не проводилась. По данным предоставленной медицинской документации показатели общего анализа крови от 2018 г. находились в пределах нормальных значений. При выписке был рекомендован прием антигипертензивной (лизиноприл 20 мг/сут, амлодипин 5 мг/сут, индапамид 2,5 мг/сут), антиагрегантной (ацетилсалициловая кислота 100 мг/сут), гиполипидемической (аторвастатин 20 мг/сут) и антигипоксической (этилметилгидроксипиридина сукцинат 750 мг/сут) терапии. Терапию принимал нерегулярно, периодически отмечал кратковременные эпизоды ощущения онемения конечностей и лица слева. В августе 2019 г. у пациента развился левосторонний гемипарез центрального характера с гемигипалгезией, нарушением походки. Пациент был экстренно госпитализирован, при проведении компьютерной томографии головного мозга впервые обнаружены небольшие субкортикальные ишемические очаги в височно-теменной области справа, при ультразвуковом дуплексном сканировании брахиоцефальных артерий – атеросклеротические изменения без гемодинамически значимого стеноза. Был установлен диагноз: «Острое нарушение мозгового кровообращения (ОНМК) ишемического характера в бассейне правой средней мозговой артерии, атеротромботический подтип. Гипертоническая болезнь III стадии, 2 степени, риск сердечно-сосудистых осложнений очень высокий. Атеросклероз брахиоцефальных артерий». В общем анализе крови сохранялось увеличение количества эритроцитов, тромбоцитов, лейкоцитов и уровня гемоглобина. При выписке рекомендовано продолжение проводимой ранее антигипертензивной, антиагрегантной, антигипоксической и гиполипидемической терапии. Несмотря на проводимое лечение, сохранялось ощущение слабости в верхней и нижней конечностях слева, изменение походки, в связи с чем 1 октября 2019 г. пациент поступил в неврологическое отделение ФГБУ «НМИЦ ТПМ» Минздрава России.
Объективно. Состояние пациента при поступлении средней тяжести. Сознание ясное. Положение активное. Рост 163 см, вес 70 кг, индекс массы тела 26,4 кг/м2. Отмечалась гиперемия кожных покровов лица, видимые слизистые нормальной окраски и влажности. Периферических отеков нет. Мышечная система развита удовлетворительно. Костно-суставная система без значимых изменений. При аускультации дыхание везикулярное, проводится по всем легочным полям, хрипы не выслушиваются. Частота дыхательных движений 16/мин. Границы относительной сердечной тупости не смещены. Тоны сердца приглушены, ритмичные, частота сердечных сокращений 72/мин, шумы не выслушивались. Пульс на лучевых артериях удовлетворительного наполнения, симметричный, ритмичный, дефицита пульса нет. Пульсация на артериях нижних конечностей сохранена, симметрична. АД на обеих руках – 140/90 мм рт.ст. Варикозного расширения вен нижних конечностей нет. Печень перкуторно не увеличена, безболезненная при пальпации. Селезенка при пальпации увеличена (+1 см из-под края реберной дуги), край эластичный, болезненности при пальпации нет. Симптом поколачивания отрицательный с обеих сторон. Физиологические отправления в норме.
Неврологический статус. Сознание ясное. Общемозговой и менингеальной неврологической симптоматики нет. Отмечался умеренный левосторонний парез мимической мускулатуры, мышц языка (черепно-мозговые нервы: VII, XII). Повышение мышечного тонуса по пирамидному типу в левых конечностях. Левосторонний гемипарез центрального характера, преимущественно в дистальных отделах конечностей (плечо – 4 балла, кисть – до 3 баллов, нижняя конечность – 4 балла) с оживлением сухожильных и периостальных рефлексов слева. Патологический рефлекс Бабинского положительный слева. Симптом орального автоматизма (псевдобульбарный парез) слева, что отражает поражение пирамидной системы. Чувствительность не нарушена. Пальценосовую пробу слева выполнить невозможно из-за наличия пареза. Походка паретическая (синдром Вернике-Манна). Оценка по модифицированной шкале Рэнкина (Modified Rankin Scale) – 2 балла. Вегетативная нервная система без патологических изменений.
Анамнез жизни. Вредные привычки (курение, наркотические вещества, злоупотребление алкоголем) отрицает. Наследственный анамнез по сердечно-сосудистым заболеваниям отягощен: отец умер от инсульта в возрасте 73 лет, мать длительно страдает гипертонической болезнью.
Данные дополнительных методов исследования при поступлении
Лабораторные показатели представлены в табл. 1 и 2.
Table 1. Laboratory data during hospitalization of the patient (complete blood count)
Таблица 1. Лабораторные данные при госпитализации пациента (клинический анализ крови)
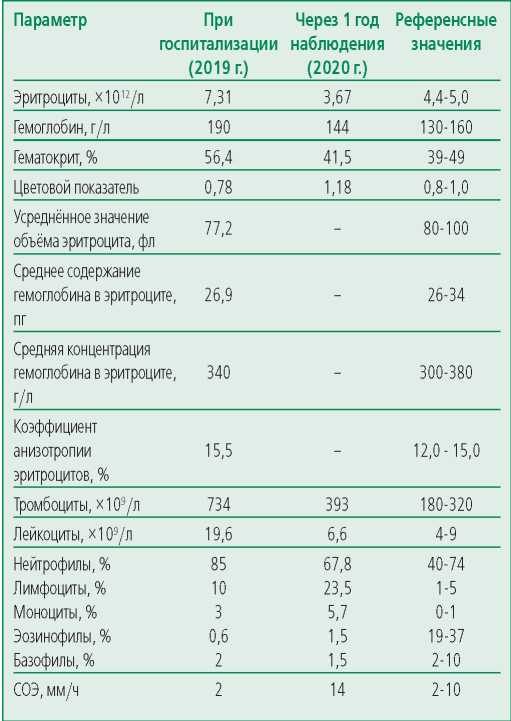
Table 2. Laboratory data during hospitalization of the patient (biochemical blood test, coagulogram)
Таблица 2. Лабораторные данные при госпитализации пациента (биохимический анализ крови, коагулограмма)
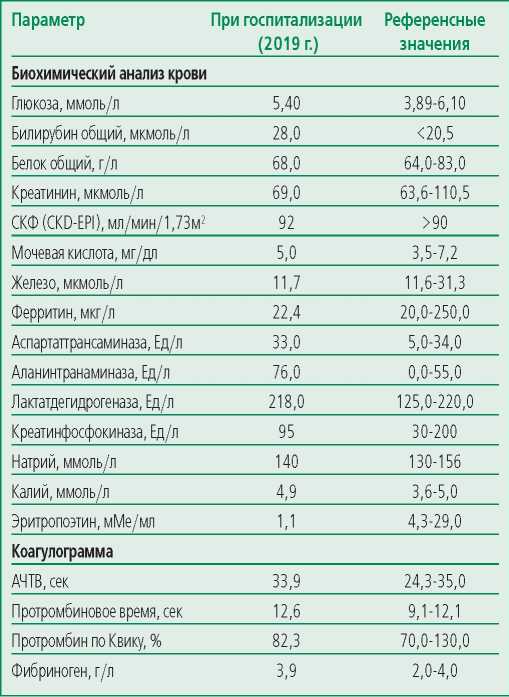
- Обращает на себя внимание значительное увеличение количества всех форменных элементов крови, гемоглобина и гематокрита в общем анализе крови. В биохимическом анализе крови отмечается увеличение общего билирубина, аланинаминотрансферазы. В коагулограмме – небольшое увеличение протромбинового времени.
- Электрокардиограмма: ритм синусовый, частота сердечных сокращений 76/мин. Электрическая ось сердца: отклонение влево. PQ: 0,18 сек, QRS: 0,08 сек, QT: 0,38 сек, QTс: 0,45 сек, зубец P: 0,10 сек.
- Магнитно-резонансная томография головного мозга (рис. 1): признаки нарушения мозгового кровообращения по ишемическому типу в подострой стадии в бассейне правой средней мозговой артерии субкортикальной локализации. Очаги ангиопатии.
- Дуплексное сканирование брахиоцефальных артерий: признаки нестенотического атеросклеротического поражения брахиоцефальных артерий. Негрубая Sобразная неровность хода правой внутренней сонной артерии, гемодинамически незначимая. Неровность хода позвоночных артерий в экстравертебральном сегменте и в костном канале поперечных отростков шейных позвонков без признаков значимых локальных и системных гемодинамических нарушений. Внутренние яремные вены не расширены.
- Эхокардиография: камеры сердца не расширены; глобальная систолическая функция левого желудочка в норме; локальная сократимость миокарда не нарушена; диастолическая функция левого желудочка нарушена по I типу; фиброзное уплотнение стенок аорты, створок митрального клапана; умеренные дегенеративные изменения створок, фиброзного кольца аортального клапана; пролапс передней створки митрального клапана 5 мм; митральная регургитация 1 степени; признаков легочной гипертензии не выявлено.
- Эзофагодуоденоскопия. Хронический поверхностный гастрит. Хронический постбульбарный дуоденит. Недостаточность розетки кардии. Ультразвуковое исследование органов брюшной полости: увеличение размеров селезенки – 15,8×6,3 см (в норме до 12,0×6,0 см).
- Офтальмолог: гиперметропия средней степени, амблиопия I степени OS; начальная возрастная катаракта; ангиопатия сетчатки по гипертоническому типу.
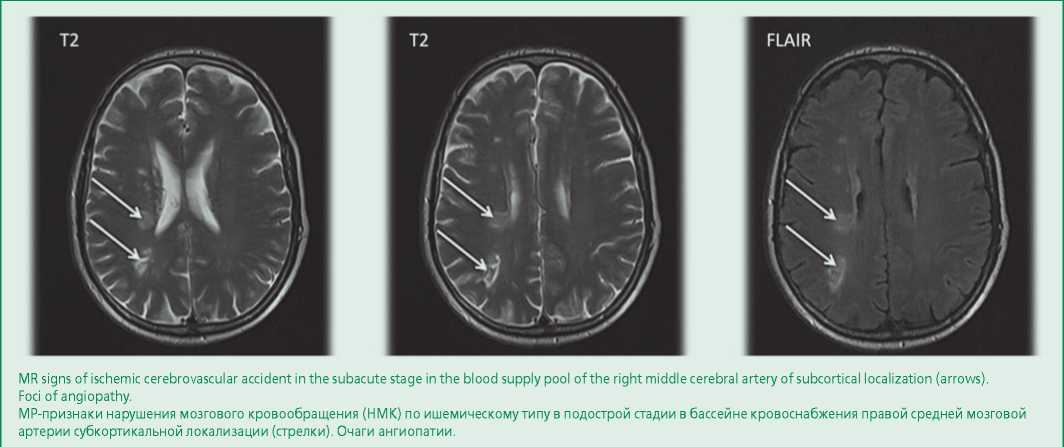
Figure 1. Magnetic resonance imaging of the brain
Рисунок 1. МРТ головного мозга
С целью верификации предполагаемого заболевания крови проведено дообследование:
- Исследование уровня эритропоэтина: снижение до 1,1 мМЕ/мл (норма 4,3-29,0 мМЕ/мл).
- Молекулярно-генетическое исследование: обнаружена мутация в гене Jak2 V617F (14 экзон): клетки с мутацией составляют 100% от общего числа клеток в препарате.
- от проведения трепанобиопсии костного мозга пациент отказался.
Дифференциальная диагностика. Ведущим синдромом в клинической картине заболевания у данного пациента является синдром неврологического дефицита вследствие перенесенного ишемического инсульта. Наиболее вероятной причиной ОНМК представлялась истинная полицитемия. Кардиоэмболический характер ОНМК был исключен, поскольку предрасполагающих факторов (дилатации полостей сердца, нарушений сердечного ритма, нарушений локальной сократимости, серьезных нарушений внутрисердечной гемодинамики, способствующих тромбообразованию) не выявлено. Для верификации причины ишемического инсульта проводилась дифференциальная диагностика между такими заболеваниями, как эссенциальная тромбоцитемия, первичный миелофиброз, вторичный эритроцитоз и ИП (рис. 2). Повышение уровня тромбоцитов (734×109/л) и наличие мутации гена JAK2 V617F свидетельствовали о возможности наличия эссенциальной тромбоцитемии, однако повышение уровней лейкоцитов и эритроцитов в анализе крови позволило нам исключить указанное заболевание из диагностического поиска.
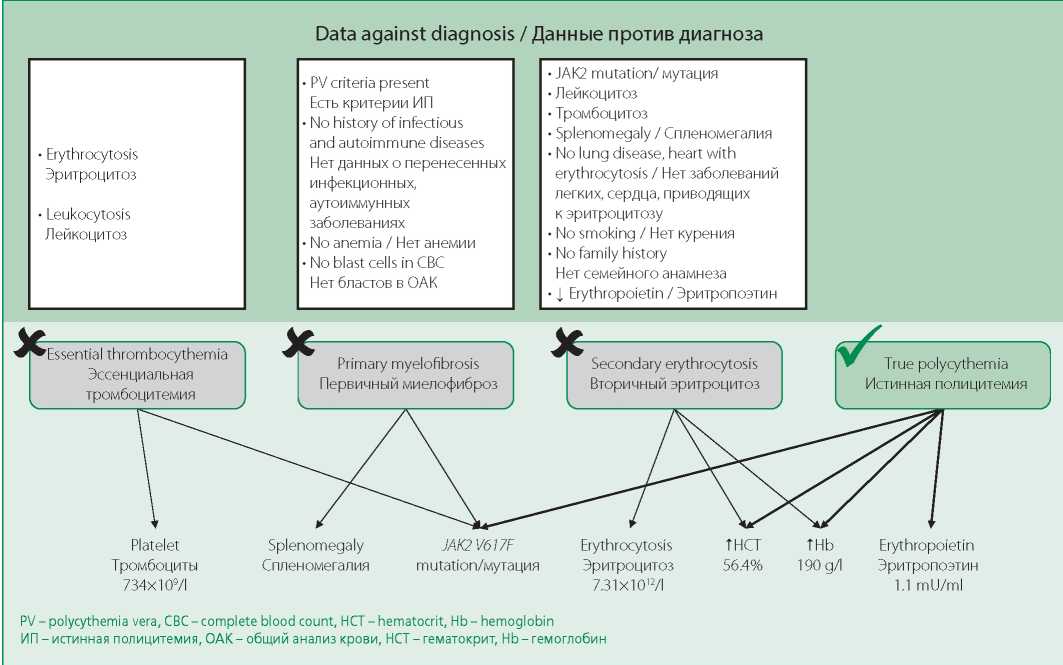
Figure 2. Differential diagnostic search
Рисунок 2. Дифференциально-диагностический поиск
Первичный миелофиброз был рассмотрен в рамках дифференциально-диагностического поиска в связи с наличием генетической мутации (JAK2 V617F) и спленомегалии. Но отсутствие анемии, бластных клеток в общем анализе крови, а также данных о предшествовавших инфекционных и аутоиммунных заболеваниях позволило нам исключить указанное заболевание.
В пользу вторичного эритроцитоза свидетельствовали повышение уровня эритроцитов, гематокрита (>52% у мужчин), концентрации гемоглобина (>185 г/л у мужчин). Однако наличие мутации в гене JAK2, а также лейкоцитоза, тромбоцитоза, спленомегалии, снижение уровня эритропоэтина и отсутствие в анамнезе заболеваний, приводящих к вторичному эритроцитозу, позволяют нам исключить это заболевание у данного пациента.
Пациент консультирован гематологом ФГБУ «НМИЦ гематологии» Минздрава России.
Имеющиеся данные (повышение уровня гемоглобина [ 190 г/л ], гематокрита [ 56,4% при норме 40,0- 48,0% ], наличие мутации гена JAK2 V617F, снижение уровня эритропоэтина) полностью соответствуют диагностическим критериям истинной полицитемии, рекомендованным Всемирной организацией здравоохранения [6] и национальными клиническими рекомендациями гематологического общества [1][7], что позволило нам считать наличие истинной полицитемии верифицированным.
Клинический диагноз:
Основное заболевание: Истинная полицитемия, высокий риск тромботических осложнений.
Сочетанное заболевание: Артериальная гипертензия, 2 степени, III стадия (достигнут целевой уровень АД). Риск сердечно-сосудистых осложнений очень высокий.
Фоновое заболевание: Гиперлипидемия 2 А типа.
Осложнение основного заболевания: ОНМК по ишемическому типу в бассейне правой среднемозговой артерии от 17.08.2019 г.
Сопутствующие заболевания: Хронический поверхностный гастрит. Хронический постбульбарный дуоденит. Недостаточность розетки кардии.
Пациенту рекомендована цитостатическая (гидроксикарбамид 1000 мг/сут), антиагрегантная (ацетилсалициловая кислота 100 мг/сут), антигипертензивная (лизиноприл 20 мг/сут, амлодипин 5 мг/сут), гиполипидемическая (аторвастатин 40 мг/сут) терапия. Помимо этого пациенту в стационаре проводилось лечение цитиколином, пирацетамом, винпоцетином, этилметилгидроксипиридина сукцинатом.
Пациент был выписан из стационара с рекомендациями наблюдаться у невролога, кардиолога и гематолога по месту жительства, контролировать показатели общего анализа крови, биохимического анализа крови, коагулограммы 1 раз в 3 мес, проводить ультразвуковое исследование органов брюшной полости 1 раз в год.
Спустя год приема назначенного медикаментозного лечения по данным клинического анализа крови мы наблюдаем положительную динамику в виде нормализации показателей форменных элементов крови, гематокрита, гемоглобина (см. табл. 1). Пациент повторно консультирован гематологом ФГБУ «НМИЦ гематологии» Минздрава России, рекомендовано продолжить прием гидроксикарбамида, чередуя дозы 1000 и 500 мг/сут,
ацетилсалициловой кислоты 100 мг/сут.
Обсуждение
Приведенный клинический случай демонстрирует гетерогенность ишемического инсульта и необходимость тщательной этиологической диагностики для проведения адекватной терапии и профилактики повторных эпизодов ОНМК. Причины нарушений микро- и макроциркуляции в кровоснабжающих головной мозг сосудах часто остаются недиагностированными. ИП, диагностированная у пациента, является не только заболеванием системы крови, но и серьезным фактором, обусловливающим тромбогенность. Тромбозы являются основными причинами смертности больных ИП [1], поэтому при выявлении данного заболевания необходима стратификация риска. Имеющиеся на настоящий момент данные клинических исследований свидетельствуют о том, что наиболее значимыми факторами риска тромботических осложнений при ИП являются: возраст старше 60 лет, наличие тромбозов в анамнезе [1]. При стратификации риска тромбозов при ИП также учитываются общие факторы риска сердечнососудистых и тромботических осложнений [1].
Согласно действующим рекомендациям данный пациент относится к группе высокого риска тромботических осложнений. Соответственно, для предотвращения тромботических осложнений необходимо назначение не только антиагрегантной, но и циторедуктивной терапии [1], что и было сделано. Показательным является тот факт, что в течение года на фоне приема патогенетически обоснованной терапии тромботических осложнений не наблюдалось.
Заключение
Цереброваскулярные заболевания в настоящее время являются одними из ведущих причин инвалидизации и смертности в мире. Данный клинический случай демонстрирует важность неформального подхода к диагностике, а также междисциплинарного взаимодействия для поиска истинной причины развития ОНМК, индивидуального, патогенетически обоснованного подбора средств длительной антитромбоцитарной терапии, профилактики повторных сосудистых эпизодов. При своевременной диагностике и адекватном лечении ИП, в том числе, профилактике сосудистых тромботических осложнений проявления заболевания могут не беспокоить больных в течение многих лет.
Отношения и Деятельность: нет.
Relationships and Activities: none.
Список литературы
1. Меликян А.Л., Ковригина А.М., Суборцева И.Н., и др. Национальные клинические рекомендации по диагностике и терапии Ph-негативных миелопролиферативных заболеваний (истинная полицитемия, эссенциальная тромбоцитемия, первичный миелофиброз) (редакция 2018 г.). Гематология и Трансфузиология. 2018;63(3):275-315. DOI: 10.25837/HAT.2019.51.88.001.
2. Tefferi A, Barbui T. Polycythemia vera and essential thrombocythemia: 2017 update on diagnosis, risk-stratification, and management. Am J Hematol. 2017;92(1):94-108. DOI:10.1002/ajh.24607.
3. Абдулкадыров К.М., Шуваев В.А., Мартынкевич И.С. Миелопролиферативные новообразования. Санкт-Петербург, Москва: Литерра; 2016.
4. Phipps MS, Cronin CA. Management of acute ischemic stroke. BMJ. 2020;368:l6983. DOI:10.1136/bmj.l6983.
5. Ройтман Е.В., Шабалина А.А., Танашян М.М. Формализованная оценка системной тромбогенности у пациентов с ишемическим инсультом, развившимся на фоне истинной полицитемии. Атеротромбоз. 2020;(2):105-114. DOI:10.21518/2307-1109-2020-2-105-114.
6. Tefferi A, Vardiman J. Classification and diagnosis of myeloproliferative neoplasms: The 2008 World Health Organization criteria and point-of-care diagnostic algorithms. Leukemia. 2008;22(1):14-22. DOI:10.1038/sj.leu.2404955.
7. Абдулкадыров К.М., Шуваев В.А., Мартынкевич И.С. Что нам известно об истинной полицитемии (обзор литературы и собственные данные). Онкогематология. 2015;10(3):28-42. DOI:10.17650/1818-8346-2015-10-3-28-42.
Об авторах
О. М. ДрапкинаРоссия
Драпкина Оксана Михайловна.
Москва.
eLibrary SPIN 4456-1297
И. И. Алмазова
Россия
Алмазова Ильда Исмаиловна.
Москва.
eLibrary SPIN 5486-8743
А. В. Смирнова
Россия
Смирнова Анна Васильевна.
Москва.
eLibrary SPIN 8743-3710
С. A. Бернс
Россия
Бернс Светлана Александровна.
Москва.
eLibrary SPIN 4283-3303
Р. Н. Шепель
Россия
Шепель Руслан Николаевич.
Москва.
eLibrary SPIN 3115-0515
Рецензия
Для цитирования:
Драпкина О.М., Алмазова И.И., Смирнова А.В., Бернс С.A., Шепель Р.Н. Нарушение мозгового кровообращения у пациента с полицитемией: клинический случай. Рациональная Фармакотерапия в Кардиологии. 2022;18(1):79-84. https://doi.org/10.20996/1819-6446-2022-02-10
For citation:
Drapkina O.M., Almazova I.I., Smirnova A.V., Berns S.A., Shepel R.N. Cerebrovascular Accident in a Patient with Polycythemia: a Case Report. Rational Pharmacotherapy in Cardiology. 2022;18(1):79-84. (In Russ.) https://doi.org/10.20996/1819-6446-2022-02-10

















































