Перейти к:
Антитромботическая терапия и ближайший прогноз тромбоэмболии легочной артерии в рутинной клинической практике (данные регионального сосудистого центра Рязанской области)
https://doi.org/10.20996/1819-6446-2022-04-13
Аннотация
Цель. Провести анализ антитромботической терапии и ближайшего прогноза у пациентов с тромбоэмболией легочной артерии (ТЭЛА) в рутинной клинической практике.
Материалы и методы. В течение 13 мес наблюдения (2018-2019 гг.) в рамках российского регистра «СИРЕНА» в исследование включались пациенты (n=103) с верифицированной ТЭЛА, госпитализированные в региональный сосудистый центр.
Результаты. Тромболитическая терапия проведена у 63 пациентов (61,2% от выборки), из них у 48 (76,2%) – без наличия показаний. В этих случаях основанием для выполнения терапии наиболее часто были результаты оценки по шкале PESI (n=17), и/или значимый объем поражения русла легочной артерии (n=10), и/или выраженная одышка (n=3), и/или наличие тромба в правых отделах сердца или глубоких венах нижних конечностей (n=2), кроме того, в ряде медицинских карт указана причина «по жизненным показаниям» (n=6), или данные отсутствовали (n=10). Пациенты, которым выполнен тромболизис, имели бо́льший объем поражения легочного русла, более выраженные признаки дыхательной недостаточности и перегрузки правых отделов сердца, а также меньшую давность клинических проявлений. Антикоагулянтная терапия применялась в 94,2% случаев, из них у 90,3% пациентов на старте использовались парентеральные формы, в дальнейшем преимущественно применялись прямые пероральные антикоагулянты, частота назначения варфарина составила всего 5,8% случаев. Кровотечения зарегистрированы у 19,4% пациентов (значимые – у 11,7%). Рецидив ТЭЛА после постановки диагноза и начала терапии наблюдался в 4 случаях (3,9%). Госпитальная летальность составила 9,7%. Предикторами неблагоприятного прогноза являлись госпитализация с иным диагнозом (отношение рисков [ОР] 16,2; р=0,001), пожилой возраст (ОР 10,1; р=0,028), нестабильная гемодинамика (ОР 7,6; р=0,002), хроническая болезнь почек С3-5 (ОР 5,6; р=0,03), наличие в анамнезе инсульта (ОР 5,3; р=0,016) и хронической сердечной недостаточности (ОР 3,9; р=0,035).
Заключение. В современной клинической практике показания к тромболизису зачастую отличаются от рекомендуемых, что приводит к росту числа кровотечений и нивелированию положительного влияния на прогноз. Увеличивают риск ранней смертности такие факторы, как пожилой возраст, хроническая сердечная недостаточность и фибрилляция предсердий, перенесенный инсульт, хроническая болезнь почек, нестабильность гемодинамики, госпитализации с другим первичным диагнозом, необходимость применения оксигенотерапии.
Для цитирования:
Никулина Н.Н., Тереховская Ю.В., Якушин С.С. Антитромботическая терапия и ближайший прогноз тромбоэмболии легочной артерии в рутинной клинической практике (данные регионального сосудистого центра Рязанской области). Рациональная Фармакотерапия в Кардиологии. 2022;18(2):135-142. https://doi.org/10.20996/1819-6446-2022-04-13
For citation:
Nikulina N.N., Terekhovskaya Yu.V., Yakushin S.S. Antithrombotic Therapy and the Nearest Forecast of Pulmonary Embolism in Rutine Clinical Practice (Data of the Regional Vascular Center of the Ryazan Region). Rational Pharmacotherapy in Cardiology. 2022;18(2):135-142. (In Russ.) https://doi.org/10.20996/1819-6446-2022-04-13
Введение
Тромбоэмболия легочной артерии (ТЭЛА) является одним из самых распространенных сердечно-сосудистых заболеваний и вносит существенный вклад в структуру смертности населения [1]. В научных работах ТЭЛА нередко рассматривается в рамках синдрома венозных тромбоэмболических осложнений. В Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра ТЭЛА не имеет собственного шифра, что не позволяет вычленить клинические случаи с ней из баз данных медицинских учреждений и провести их анализ [2]. В связи с этим до изменений принципов статистической разработки ТЭЛА наиболее удобным инструментом для изучения ее клинического профиля будут оставаться регистры. За рубежом накоплен достаточный опыт таких исследований, однако их результаты существенно различаются [3-5].
Данная работа выполнена в одном из региональных сосудистых центров г. Рязани в рамках отечественного регистра ТЭЛА «СИРЕНА» (РосСИйский РЕгистр пациеНтов с тромбоэмболией легочной Артерии; RusSIan REgistry of pulmoNAry embolism) [6][7].
Цель исследования – провести анализ антитромботической терапии и ближайшего прогноза у пациентов с ТЭЛА в рутинной клинической практике.
Материал и методы
Исследование выполнено по протоколу регистра «Сирена» [6][7]. Получено одобрение локального этического комитета при Рязанском областном клиническом кардиологическом диспансере (ГБУ РО ОККД) г. Рязани (протокол заседания №9 от 19.09.2018 г.).
В регистр включались пациенты с ТЭЛА, проходившие стационарное лечение в одном из региональных сосудистых центров (ГБУ РО ОККД) г. Рязани с 01.05.2018 г. по 31.05.2019 г. (период включения – 13 мес). Никаких дополнительных вмешательств в ведение пациентов не выполнялось, поэтому пациенты подписывали информированное согласие по стандартным процедурам ГБУ РО ОККД.
Критерии включения: возраст пациентов ≥18 лет, госпитализация в указанный период в ГБУ РО ОККД, верифицированный диагноз ТЭЛА (по результатам компьютерной томографии (КТ) с контрастированием легочной артерии или аутопсии). Критериев исключения не предусматривалось.
В рамках регистра проводился анализ клиникодемографических данных, методов лечения и прогноза на основании медицинских карт стационарного больного.
Также анализировались частота назначения антитромботической (тромболитической [ТЛТ] и/или антикоагулянтной [АКТ]) терапии в зависимости от интегральной оценки тяжести ТЭЛА, ее соответствие Клиническим рекомендациям (КР) по диагностике и лечению ТЭЛА, осложнения и возможное влияние на ближайший прогноз. Для проведения интегральной оценки тяжести и риска ранней смерти (ИОТРРС) применялась шкала риска 30-дневной смерти PESI (Pulmonary Embolism Severity Index), для оценки тяжести кровотечений – шкала BARC (Bleeding Academic Research Consortium) [8][9].
Статистический анализ результатов выполнен с помощью пакета программ Statistica 13.0 (StatSoft Inc., США). Для оценки характера распределения количественных признаков использовался критерий Шапиро-Уилка. Данные представлены в виде среднего (М) и среднеквадратичного отклонения (SD) для переменных, имеющих нормальный характер распределения или медианы (Ме) и межквартильного диапазона [25%; 75%] для переменных, характер распределения которых отличается от нормального.
Статистическую значимость различий в группах для количественных параметров, имеющих нормальный характер распределения, оценивали с помощью критерия Стьюдента, при распределении, отличного от нормального – с помощью критерия Манна-Уитни. Для анализа различий частоты качественных признаков применялся критерий χ2 c поправкой на непрерывность по Йeтсу, при n<5 использовался двусторонний критерий Фишера. Для выявления предикторов неблагоприятного прогноза использовался метод регрессионного анализа в моделях Кокса. Заключение о статистической значимости различий принималось при p<0,05.
Результаты
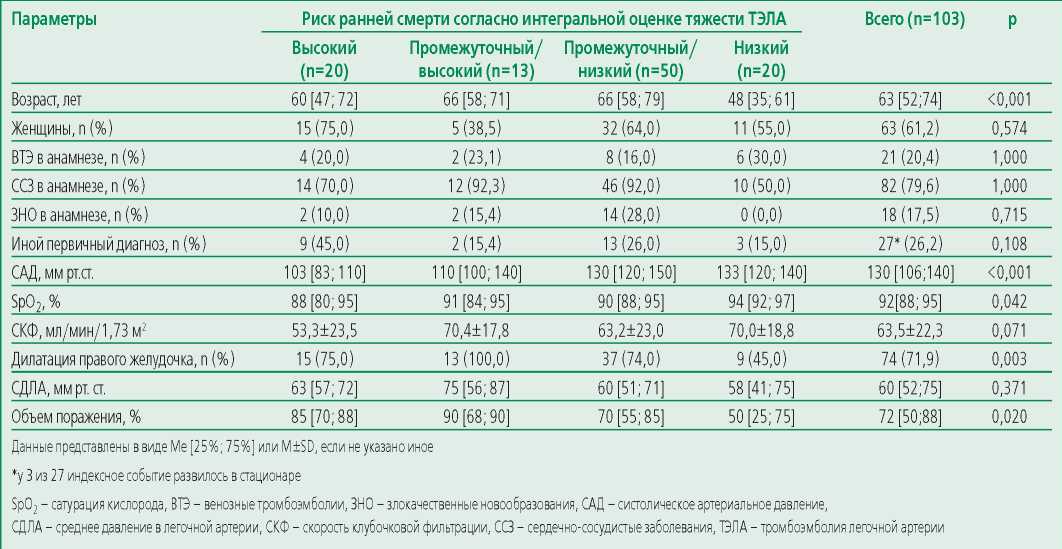
Исходная клинико-демографическая характеристика и ИОТРРС ТЭЛА в анализируемой когорте пациентов (n=103) представлены в табл. 1.
Table 1. Clinical and demographic characteristics of patients with pulmonary embolism depending on the integral risk assessment
Таблица 1. Клинико-демографическая характеристика пациентов с ТЭЛА в зависимости от интегральной оценки риска
В анализируемой когорте (n=103) однозначные показания к ТЛТ имели 25 (24,3%) пациентов: 20 пациентов очень высокого риска, 4 – исходно промежуточного и 1 – исходно низкого риска, но с последующим с ухудшением гемодинамики (табл. 2). Однако ТЛТ была выполнена 63 (61,2%) пациентам, в т.ч. 48 (46,6%) – без наличия показаний согласно КР, причем, не только пациентам промежуточного/высокого (n=10) и промежуточного/низкого риска (n=30), но и пациентам низкого (n=8) риска по ИОТРРС. В результате без наличия показаний по критериям КР ТЛТ была выполнена в 76,2% от всех случаев ТЛТ, или в 46,6% – от анализируемой всей выборки пациентов с ТЭЛА.
Table 2. Antithrombotic therapy depending on the integrated assessment of the severity of pulmonary embolism
Таблица 2. Антитромботическая терапия в зависимости от интегральной оценки тяжести ТЭЛА
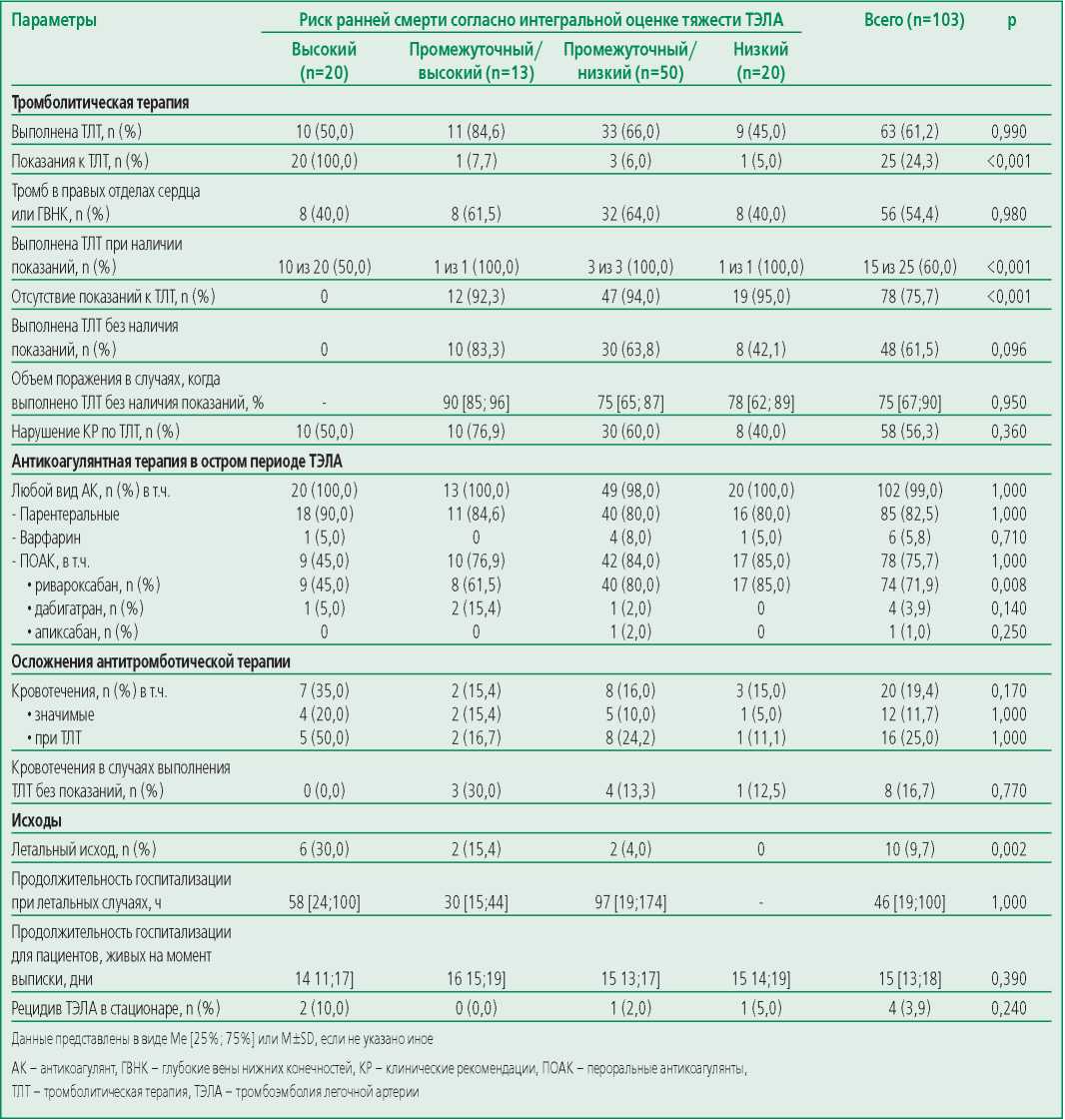
В 10 случаях у пациентов, относящихся к группе высокого риска, тромболизис не был проведен при наличии показаний. Из них в 3 случаях диагноз ТЭЛА установлен только по результатам аутопсии, в 1 случае тромболизис был проведен более чем за сутки до госпитализации в ГБУ РО ОККД по поводу подозрения на инфаркт миокарда, в 2 случаях в медицинских картах были зарегистрированы противопоказания к ТЛТ, определяющие высокий риск кровотечения. В оставшихся 4 случаях результаты анализа медицинских карт не позволяют судить о причинах, по которым ТЛТ не проводилась.
Согласно данным медицинских карт пациентов, в случаях проведения ТЛТ без показаний (n=48; 46,6%), основанием для выполнения были результаты оценки по шкале PESI (n=17) и/или значимый объем поражения русла легочной артерии (n=10), и/или выраженная одышка (n=3), и/или наличие тромба в правых отделах сердца или глубоких венах нижних конечностей (n=2). В ряде медицинских карт указана причина «по жизненным показаниям» (n=6), или данные отсутствуют (n=10). В целом в анализируемой когорте был зарегистрирован достаточно высокий объем поражения русла легочной артерии (75% [ 67;90]) и высокая частота выявления тромба в правых отделах сердца или глубоких венах нижних конечностей, сохраняющегося на момент верификации состоявшейся ТЭЛА (54,4%).
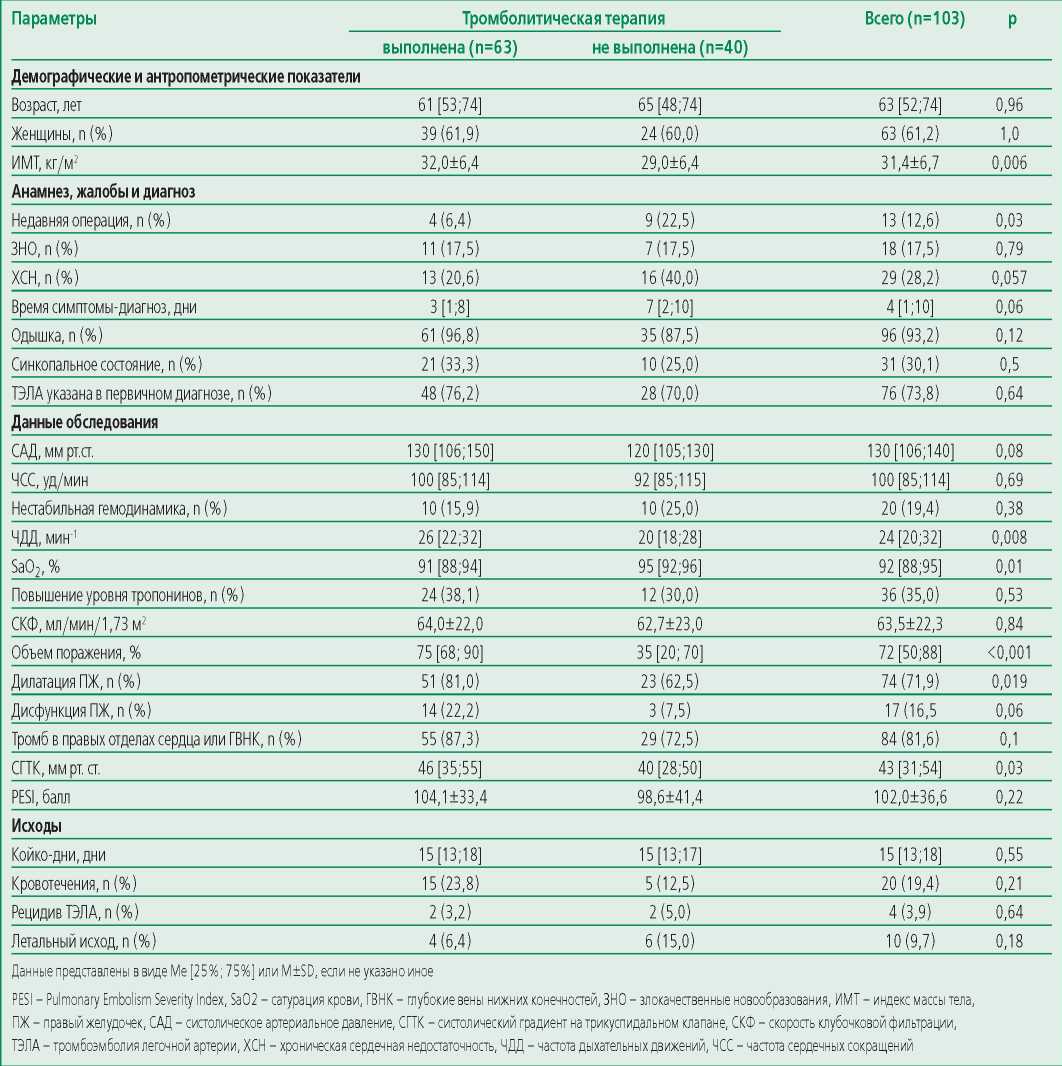
В результате пациентов, которым была проведена ТЛТ, отличали: более высокая частота дыхания, более низкая сатурация, бо́льшая распространенность дилатации правого желудочка (т.е. результаты по ИОТРРС были ожидаемо тяжелее), но также они имели больший объем поражения бассейна легочной артерии (обоснование выполнения ТЛТ в медицинских картах), меньшую продолжительность времени «сиптом-диагноз», больший индекс массы тела и меньшую частоту недавних хирургических вмешательств (табл. 3).
Table 3. Clinical and demographic characteristics and prognosis of patients with pulmonary embolism who received and did not receive thrombolytic therapy
Таблица 3. Клинико-демографическая характеристика и прогноз пациентов с ТЭЛА, получивших и не получивших тромболитическую терапию
Из тромболитиков в 47 случаях из 63 (74,6%) применялась стрептокиназа, еще в 16 случаях (25,4%) – алтеплаза.
АКТ в острый период ТЭЛА применялась у 97 из 103 (94,2%) пациентов. Случаи неприменения АКТ объясняются смертью пациентов (n=5, из них у 2 диагноз установлен на аутопсии) и развитием значимого кровотечения (n=1). В подавляющем большинстве (90,3%) случаев АКТ начиналась с парентеральных препаратов. Нефракционированный гепарин получали 52 (50,5%) пациента. Низкомолекулярные гепарины применялись у 77 (74,8%) пациентов, в т.ч. эноксапарин натрия (n=75), надропарин кальция (n=2).
Среди пероральных антикоагулянтов (n=85; 82,6%) преимущественно назначался ривароксабан (71,9%), второе место занимал варфарин (5,8%), третье – дабигатран (3,9%). Апиксабан был назначен только одному пациенту (промежуточного/низкого риска по ИОТРРС, после проведения ТЛТ) – 1,0%. Из 7 пациентов, получающих варфарин, только у двух за время госпитализации были достигнуты целевые значения МНО.
В 63 случаях выполнения ТЛТ профиль использования АКТ был следующий: АКТ в целом – 60 (95,2% от получивших ТЛТ) случаев, старт с парентериальных препаратов – 60 (95,2%), ривароксабан – 48 (76,2%), варфарин – 3 (4,7%), дабигатран – 2 (3,2%), апиксабан – 1 (1,6%). В 40 случаях отсутствия ТЛТ: АКТ в целом – 37 из 40 (92,5%) случаев, старт с парентеральных препаратов – 33 (82,5%), ривароксабан – 26 (65,0%), варфарин – 3 (7,5%), дабигатран – 2 (5,0%), апиксабан – 0.
Одному пациенту был установлен кава-фильтр (в анамнезе – недавно прооперированная опухоль головного мозга). Чрескожные вмешательства не проводились.
Летальный исход за время госпитализации был зарегистрирован в 10 из 103 случаев (9,7%), причем, чаще среди пациентов высокого (30,0%) и промежуточного/высокого (15,4%) риска (р=0,002), тогда как все пациенты низкого риска по ИОТРРС (n=20, 19,4% от выборки) дожили до момента выписки (см. табл. 2).
Кровотечения в 3 раза чаще регистрировались при проведении ТЛТ (р=0,21, см. табл. 3). При этом 8 из 20 случаев кровотечений были зарегистрированы в случаях, когда ТЛТ выполнялась без наличия для нее показаний согласно КР. В 3 из 8 случаев кровотечение имело степень «значимое», но ни в одном из случаев оно не стало непосредственной причиной смерти.
Также было зарегистрировано 4 случая (3,9% от всей когорты) рецидива ТЭЛА после постановки диагноза и начала АКТ: среди пациентов высокого риска – 2 (в одном случае ТЛТ проводилась ранее), среди пациентов промежуточного/низкого и низкого риска – по 1 (в обоих случаях ТЛТ исходно не проводилась). В 2 случаях рецидив привел к смерти пациентов.
При анализе предикторов летального исхода в стационаре было получено, что наиболее значимым фактором оказался иной диагноз (не «ТЭЛА») при госпитализации, на втором месте оказался возраст ≥65 лет, на третьем – атеросклеротические заболевания (рис. 1). В отличие от результатов ИОТРРС (отношение рисков [ОР] 3,2; 95% доверительный интервал [ДИ] 1,6-6,6; р=0,002), факт выполнения ТЛТ, наличие кровотечений, синкопе не показали статистически значимого влияния на прогноз (р>0,05). Следует подчеркнуть, что у 11 из 24 (45,8%) пациентов, которым на момент госпитализации диагноз ТЭЛА установлен не был, имелись показания к проведению ТЛТ на момент госпитализации (против 14 из 80 [17,5%], р=0,01). В итоге среди пациентов с диагнозом ТЭЛА на момент госпитализации невыполнение ТЛТ было зарегистрировано в 4 из 80 случаев (5,0%), а рецидив ТЭЛА в стационаре – в 2 из 80 (2,5%), то при наличии иного диагноза – в 6 из 24 (25,0%, р=0,009) и в 4 из 24 (16,7%, р=0,025) соответственно.
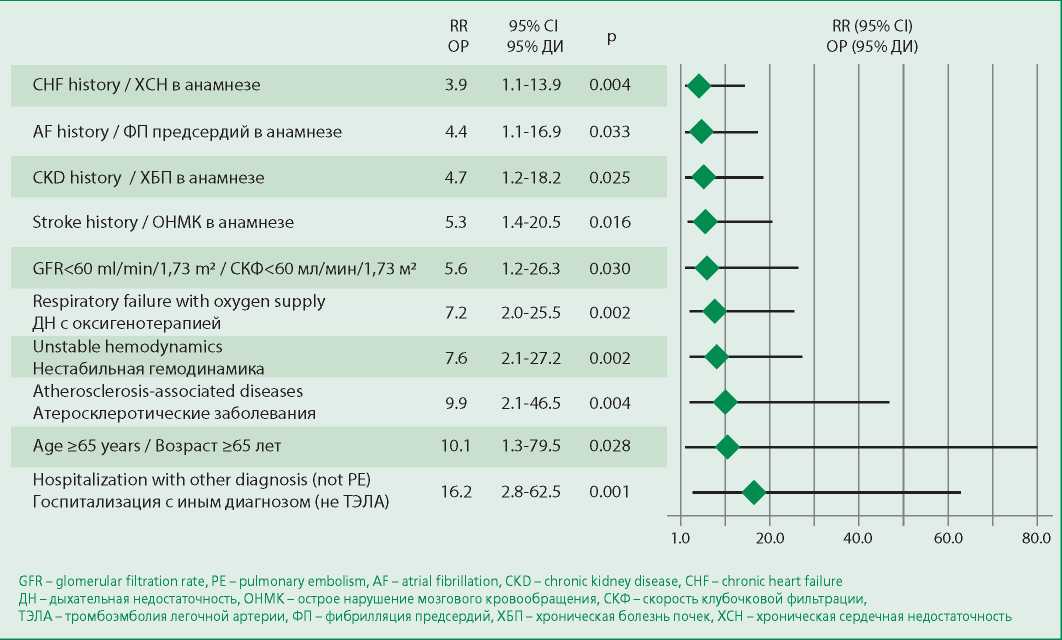
Figure 1. Predictors of poor immediate prognosis in patients with pulmonary embolism
Рисунок 1. Предикторы неблагоприятного ближайшего прогноза у пациентов с ТЭЛА
Обсуждение
Основное ограничение данного исследования, как и большинства подобных регистров – включение обратившихся за медицинской помощью и впоследствии госпитализированных пациентов с ТЭЛА. Поэтому мы полагаем, что более низкая сатурация у пациентов в данном исследовании по сравнению с когортой пациентов в регистре СИРЕНА (92 [ 88;95] против 94 [ 90;96]), более высокий уровень систолического давления в легочной артерии (60 [ 52;75] против 50 [ 38;64]) и результат при оценке по шкале PESI (89 [ 72;107] против 101 [ 77;127]) [6] могут быть связаны с недостаточным выявлением более легких случаев ТЭЛА. Косвенно об этом также свидетельствует высокая частота иных первичных диагнозов (отличных от ТЭЛА) даже среди пациентов, имевших четкие показания к ТЛТ.
В общей когорте регистра СИРЕНА, как и в нашей когорте, прослеживалась тенденция к избыточному применению ТЛТ (25,0% случаев, из них только 33,8% – по показаниям). При выборе тактики лечения врачи
опирались на выраженность одышки, объем поражения легочного русла и/или наличие флотирующих венозных тромбов [7]. В исследовании Н.А. Черепановой и соавт. более высокая оценка по PESI, более выраженная дилатация правого желудочка, более высокая легочная гипертензия, более молодой возраст, наличие цианоза и синкопальных состояний также повышали вероятность выполнения ТЛТ [10]. В обоих регистрах выполнение ТЛТ у нормотензивных пациентов, не относящихся к категории высокого риска по ИОТРРС, не приводило к статистически значимому уменьшению частоты летального исхода [7][10]. Сходные данные получены в ряде крупных исследований, проводимых в разных странах на протяжении последних десятилетий. Так, регистр PEITHO демонстрирует, что проведение ТЛТ у пациентов промежуточного риска хотя и оказывало положительное влияние на стабилизацию гемодинамики, но не давало улучшения прогноза за счет увеличения частоты больших кровотечений, в т.ч. интракраниальных [5]. На основании результатов подобных исследований эксперты в КР сформулировали однозначную позицию по разумному ограничению ТЛТ пациентами высокого риска [8][9]. Вместе с тем имеющийся подход не учитывает множество индивидуальных особенностей пациентов и ряд других параметров, которые могут оказывать влияние на прогноз пациентов с ТЭЛА. Клиническая практика и результаты проведенных регистров, в т.ч. СИРЕНА, свидетельствуют о несовершенстве существующих алгоритмов отбора пациентов для ТЛТ и, вероятно, требуют включения результатов дополнительных клинико-инструментальных и лабораторных показателей. Так, имеются публикации по оценке прогностического влияния синкоп при немассивной ТЭЛА [11], значения ряда электрокардиографических признаков перегрузки правых отделов сердца, ассоциированных с повышением риска развития шока и летального исхода [12], связи индекса обструкции легочного русла с риском гемодинамических нарушений [13], а также почечной дисфункции как дополнительного предиктора неблагоприятного исхода [6].
За прошедшие десятилетия отмечено существенное увеличение частоты проведения ТЛТ (61,2% против 1,2% по данным регистра RIETTE (2001-2006), р<0,001), а также уменьшение частоты применения варфарина (5,8% против 99,4% по данным регистра RIETTE (2001-2006), р<0,001) [3]. Продемонстрированное в регистре СИРЕНА [6], в т.ч., в нашей когорте пациентов, приоритетное назначение прямых пероаральных антикоагулянтов отражает пересмотр тактики АКТ в КР [8][9][14]. Интересно, что до настоящего времени АКТ при ТЭЛА врачи предпочитают начинать с парентеральных форм, хотя КР предусматривают старт АКТ с пероральных препаратов, если проведение ТЛТ не предполагается [9][14].
Необходимо также отметить, что в нашей когорте пациентов частота кровотечений (19,4%) была выше, чем в общей выборке регистра СИРЕНА (4,1%, р<0,001) [6] и у P. Shah и соавт. (2,4%, р<0,001) [4]. При этом частота летальных исходов (9,7%) была сопоставима: общая когорта СИРЕНА – 9,9% ([6], р=1,0) в RIETTE – 5,4% ([5], р=0,1). В проведенных ранее исследованиях выявлены схожие предикторы неблагоприятного прогноза у пациентов с ТЭЛА: массивная ТЭЛА с нестабильной гемодинамикой (ОР 16,3; 95% ДИ 8,6-31,4) и пожилой возраст (ОР 2,3; 95% ДИ 1,7-3,2) [3], сердечная недостаточность (ОР 1,35; 95% ДИ 1,21-1,51) [4], почечная дисфункция (ОР 3,4; 95% ДИ 2,2-5,4) [6].
Заключение
Результаты данного исследования демонстрируют рост частоты проведения ТЛТ (61,2%) в современной клинической практике. При этом принятие врачами решения нередко осуществляется на основе показаний, отличных от актуальных КР. На этом фоне выявлено увеличение доли кровотечений (19,4%), а влияния выполнения ТЛТ на прогноз в анализируемой когорте не зарегистрировано (р=0,18).
Увеличивали риск ранней смертности такие факторы, как пожилой возраст, хроническая сердечная недостаточность и фибрилляция предсердий, перенесенный инсульт, хроническая болезнь почек, нестабильность гемодинамики, госпитализации с другим первичным диагнозом, необходимость применения оксигенотерапии.
Результаты данного исследования являются основанием для формирования информационно-методического письма регионального Министерства здравоохранения, направленного на оптимизацию качества ведения и улучшение прогноза пациентов с ТЭЛА.
Отношения и Деятельность. Нет.
Relationships and Activities. None.
Финансирование: Исследование проведено при поддержке Рязанского государственного медицинского университета им. академика И.П. Павлова.
Funding: The study was performed with the support of the Ryazan State Medical University.
Список литературы
1. Barco S, Mahmoudpour SH, Valerio L, et al. Trends in mortality related to pulmonary embolism in the European Region, 2000-15: analysis of vital registration data from the WHO Mortality Database. Lancet Respir Med. 2020;8(3):277-87. DOI:10.1016/S2213-2600(19)30354-6.
2. Никулина Н.Н., Тереховская Ю.В. Эпидемиология тромбоэмболии легочной артерии в современном мире: анализ заболеваемости, смертности и проблем их изучения. Российский Кардиологический Журнал. 2019;(6):103-8]. DOI:10.15829/1560-4071-2019-6-103-108.
3. Laporte S, Mismetti P, Décousus H, et al.; RIETE Investigators. Clinical predictors for fatal pulmonary embolism in 15,520 patients with venous thromboembolism: findings from the Registro Informatizado de la Enfermedad TromboEmbolica venosa (RIETE) Registry. Circulation. 2008;117(13):1711-6. DOI:10.1161/CIRCULATIONAHA.107.726232.
4. Shah P, Arora S, Kumar V, et al. Short-term outcomes of pulmonary embolism: A National Perspective. Clin Cardiol. 2018;41(9):1214-24. DOI:10.1002/clc.23048.
5. Meyer G, Vicaut E, Danays T, et al for the PEITHO Investigators. Fibrinolysis for Patients with Intermediate-Risk Pulmonary Embolism. N Engl J Med. 2014;370(15):1402-11. DOI:10.1056/ NEJMoa1302097.
6. Мензоров М.В., Филимонова В.В., Эрлих А.Д., и др. Почечная дисфункция у пациентов с тромбоэмболией лёгочной артерии по данным регистра СИРЕ-НА. Российский кардиологический журнал. 2021;26(2S):4422. DOI:10.15829/1560-4071-2021-4422.
7. Черепанова Н.А., Муллова И.С., Павлова Т.В., и др. Тромболитическая терапия в лечении пациентов с тромбоэмболией легочной артерии невысокого риска по данным регистра СИРЕНА. Рациональная Фармакотерапия в Кардиологии. 2021;17(3):4017. DOI:10.20996/1819-6446-2021-06-11.
8. Konstantinides S, Torbicki A, Agnelli G, et al. 2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism. The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). Endorsed by the European Respiratory Society (ERS). Eur Heart J. 2014;35(43):3033-69. DOI:10.1093/eurheartj/ehu283.
9. Konstantinides SV, Meyer G, Becattini C, et al. ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory So-ciety (ERS). Eur Heart J. 2020;41(4):543-603. DOI:10.1093/eurheartj/ehz405.
10. Черепанова Н.А., Муллова И.С., Киселев А.Р., и др. Тромболитическая терапия у нормотензивных пациентов с тромбоэмболией легочной артерии (по данным ретроспективного исследования). Рациональная Фармакотерапия в Кардиологии 2020;16(5):742-8. DOI:10.20996/1819-6446-2020-10-13.
11. Куракина Е.А., Дупляков Д.В., Хохлунов С.М., и др. Синкопе при немассивной тромбоэмболии легочной артерии как предиктор высокого риска летального исхода. Рациональная Фармакотерапия в Кардиологии. 2012;8(2):158-62. DOI:10.20996/1819-6446-2012-82-158-162.
12. Муллова И.С., Павлова Т.В., Хохлунов С.М., Дупляков Д.С. Прогностическое значение ЭКГ у пациентов с тромбоэмболией легочной артерии. Рациональная Фармакотерапия в Кардиологии. 2019;15(1):63-8. DOI:10.20996/1819-6446-2019-15-1-63-68.
13. Мазур Е.С., Мазур В.В., Рабинович Р.М., Бачурина М.А. Клинико-ангиопульмонографические соотношения при тромбоэмболии легочной артерии. Терапевтический Архив. 2021;93(4): 363–8. DOI:10.26442/00403660.2021.04.200674.
14. Тереховская Ю.В., Окороков В.Г., Никулина Н.Н. Современная позиция антикоагулянтов при острой ТЭЛА: достижения, ограничения, перспективы. Российский Медико-биологический Вестник им. Академика И.П. Павлова. 2019;27(1):93106. DOI:10.23888/PAVLOVJ201927193-106.
Об авторах
Н. Н. НикулинаРоссия
Никулина Наталья Николаевна
eLibrary SPIN 9486-1801
Рязань
Ю. В. Тереховская
Россия
Тереховская Юлия Викторовна
eLibrary SPIN 4980-9875
Рязань
С. С. Якушин
Россия
Якушин Сергей Степанович
eLibrary SPIN 7726-7198
Рязань
Рецензия
Для цитирования:
Никулина Н.Н., Тереховская Ю.В., Якушин С.С. Антитромботическая терапия и ближайший прогноз тромбоэмболии легочной артерии в рутинной клинической практике (данные регионального сосудистого центра Рязанской области). Рациональная Фармакотерапия в Кардиологии. 2022;18(2):135-142. https://doi.org/10.20996/1819-6446-2022-04-13
For citation:
Nikulina N.N., Terekhovskaya Yu.V., Yakushin S.S. Antithrombotic Therapy and the Nearest Forecast of Pulmonary Embolism in Rutine Clinical Practice (Data of the Regional Vascular Center of the Ryazan Region). Rational Pharmacotherapy in Cardiology. 2022;18(2):135-142. (In Russ.) https://doi.org/10.20996/1819-6446-2022-04-13

















































