Перейти к:
Влияние пандемии COVID-19 на реваскуляризацию миокарда у пациентов с острым коронарным синдромом в Российской Федерации
https://doi.org/10.20996/1819-6446-2022-08-03
Аннотация
Цель. Сопоставить и проанализировать результаты реваскуляризации миокарда в Российской Федерации (РФ) при остром коронарным синдромом (ОКС) до начала (2018-2019 гг.) и в период пандемии новой коронавирусной инфекции (COVID-19; 2020-2021 гг.).
Материал и методы. В анализ включались случаи инфаркта миокарда с подъемом сегмента ST электрокардиограммы (ИМпБТ), острого коронарного синдрома без подъема сегмента ST электрокардиограммы (ОКСбпST), случаи реваскуляризации миокарда при вышеуказанных формах ОКС, летальные исходы в зависимости от формы ОКС и метода выполненной реваскуляризации. Период времени до начала пандемии новой коронавирусной инфекции соответствовал полученным ежегодным данным в РФ за 2018-2019 гг. Период пандемии COVID-19 соответствовал полученным ежегодным данным в стране за 2020-2021 гг. Абсолютные, относительные, расчетные значения госпитализации пациентов, процедур реваскуляризации миокарда и летальности при ОКС сопоставлялись между временными промежутками до и во время пандемии COVID-19. Данные для анализа получены из мониторинга Минздрава России (Мониторинг мероприятий по снижению смертности от ишемической болезни сердца, в рамках которого сбор данных осуществляется ежемесячно).
Результаты. В 2018 и 2019 гг. в РФ с диагнозом ОКС было госпитализировано 531019 и 501238 больных, а в период пандемии (2020-2021 гг.) - 403931 и 397930 пациентов соответственно. Уменьшение числа поступивших в стационары РФ больных с диагнозом ОКС на 22,32% в 2020-2021 гг. годы произошло в основном за счет уменьшения госпитализаций пациентов с диагнозом ОКСбпST (на 29,03%). При этом поступление в клиники больных с ИМпST сократилось только на 6,02%. В период пандемии COVID-19 возросла летальность при первичном чрескожном коронарном вмешательстве (пЧКВ) (на 9,6%) и в общей группе ИМпST (на 12,3%); возросла летальность как в общей группе (на 48%), так и при ЧКВ у больных с ОКСбпST (на 28,6%); отмечено увеличение среднегодового числа пЧКВ (на 12,6%), что сопровождалось и возросшим среднегодовым числом пЧКВ на 1 млн населения (до 451 на 1 млн населения); зарегистрированы возрастание среднего времени «симптом-баллон» (на 2 мин); абсолютное снижение и относительный рост числа ЧКВ при ОКСбпST (на 2,7 и 37,1%, соответственно). В 2021 г. в РФ пЧКВ было выполнено у 50,2%, тромболитическая терапия - у 23,1%, без реперфузии остались 26,7% больных. Фармакоинфазивная стратегия была применена у 60%, а изолированный тромболизис - у 40% больных.
Заключение. Во время пандемии COVID-19 реваскуляризация у больных ОКС в РФ соответствовала следующим тенденциям, зафиксированным в литературе: возросла летальность при пЧКВ и в общей группе ИМпST; возросла летальность как в общей группе, так и при выполнении ЧКВ у больных с ОКСбпST. Показатели реваскуляризации миокарда при ОКС в РФ в период пандемии принципиально отличались от данных западных стран: увеличилось среднегодовое число пЧКВ и среднегодовое число пЧКВ на 1 млн населения; регистрировалось некоторое возрастание среднего времени «симптом-баллон»; абсолютное незначительное снижение и относительный рост числа ЧКВ при ОКСбпST.
Для цитирования:
Алекян Б.Г., Бойцов С.А., Ганюков В.И., Маношкина Е.М. Влияние пандемии COVID-19 на реваскуляризацию миокарда у пациентов с острым коронарным синдромом в Российской Федерации. Рациональная Фармакотерапия в Кардиологии. 2022;18(4):411-419. https://doi.org/10.20996/1819-6446-2022-08-03
For citation:
Alekyan B.G., Boytsov S.A., Ganyukov V.I., Manoshkina E.M. Impact of the COVID-19 Pandemic on Myocardial Revascularization in Patients with Acute Coronary Syndrome in the Russian Federation. Rational Pharmacotherapy in Cardiology. 2022;18(4):411-419. https://doi.org/10.20996/1819-6446-2022-08-03
Введение
В марте 2020 г. Всемирная организация здравоохранения в результате экспоненциального роста заболеваемости и постоянного увеличения летальности, вызванных новой коронавирусной инфекцией (COrona VIrus Disease 2019; COVID-19), объявило о начале пандемии [1][2]. За последующие 2 года беспрецедентного распространения COVID-19 в мире появились многочисленные литературные данные о неблагоприятном влиянии пандемии на организационные и клинические результаты лечения острого коронарного синдрома (ОКС), в том числе, в разделе реваскуляризации миокарда [3-11]. Отечественные оригинальные исследования, посвященные вопросам ОКС на фоне пандемии COVID-19, немногочисленны, а полученные результаты носят неоднозначный характер [12-15].
Цель исследования – сопоставить и проанализировать результаты реваскуляризации миокарда в Российской Федерации (РФ) при ОКС до начала (2018-2019 гг.) и в период пандемии COVID-19 (2020-2021 гг.).
Материал и методы
Для исследования влияния пандемии COVID-19 на реваскуляризацию миокарда у больных с ОКС в РФ были выбраны два временных интервала: среднегодовые результаты реваскуляризации миокарда до пандемии (2018-2019 гг.) и во время пандемии (2020-2021 гг.). В статье анализировались и сопоставлялись абсолютные, относительные, расчетные показатели при ОКС по числу госпитализаций, количеству и формам реваскуляризации (реперфузии), летальности. Сопоставление выполнялось у двух групп пациентов с ОКС: инфаркта миокарда с подъемом сегмента ST электрокардиограммы (ИМпST) и с острым коронарным синдромом без подъема сегмента ST электрокардиограммы (ОКСбпST). В каждой из групп для анализа выделялись подгруппы, методология формирования которых описана нами ранее [13].
Анализ результатов реваскуляризации миокарда при ОКС проводился на основании ежегодных данных мониторинга Минздрава России (Мониторинг мероприятий по снижению смертности от ишемической болезни сердца (письма Минздрава России от 13.03.2015 №17-6/10/1-177 и от 24.07.2015 №17-9/10/2-4128), в рамках которого сбор данных осуществляется ежемесячно, на портале ФГБУ «ЦНИИОИЗ» Минздрава России – Автоматизированная система мониторинга медицинской статистики (http://asmms.mednet.ru) по ОКС.
Показатели проведения коронарного шунтирования при ОКС не анализировались в настоящей работе в связи с тем, что мониторинг Минздрава России не содержит такой информации.
При обработке данных использовались методы описательной статистики с представлением показателей в виде абсолютных значений и/или процентных выражений. Статистическая значимость различий между показателями не оценивалась.
Результаты
Сопоставление числа случаев ОКС в Российской Федерации в 2018-2021 гг.
В 2018 и 2019 гг. в РФ с диагнозом ОКС госпитализировано 531019 и 501238 больных соответственно (рис. 1). Среднее число госпитализированных больных с ОКС в год за эти два года составило 516128: с ОКСбпST – 366026, с ИМпST – 150102. За этот же период времени общее число госпитализаций при ОКС в расчете на 1 млн населения страны составило 3612 и 3408 соответственно (табл. 1). Соотношение больных с диагнозами ИМпST/ОКСбпST варьировало от 1/2,6 в 2018 г. до 1/2,3 – в 2019 г.
В 2020 и 2021 гг. в РФ с диагнозом ОКС было госпитализировано 403931 и 397930 больных соответственно (см. рис. 1). Среднее число госпитализированных больных в год с ОКС за 2021-2021 гг. составило 400930 (с ОКСбпST – 259764, с ИМпST – 141066), общее число госпитализаций в стране в расчете на 1 млн населения – 2748 и 2707 при ОКС соответственно. Соотношение больных с диагнозами ИМпST/ОКСбпST варьировало от 1/1,8 в 2020 г. до 1/1,9 – в 2021 г.
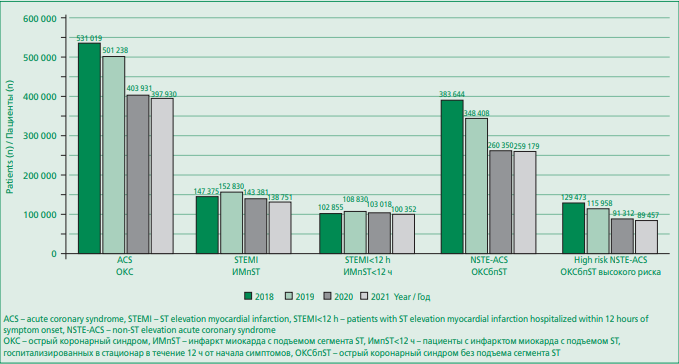
Figure 1. Number of patients with various forms of acute coronary syndrome hospitalized in hospitals of the Russian Federation in 2018-2021
Рисунок 1. Количество пациентов с различными формами ОКС, госпитализированных в стационары Российской Федерации в 2018-2021 гг.
Table 1. Change in the number of hospitalized patients with various forms of acute coronary syndrome in the Russian Federation in 2018-2021
Таблица 1. Динамика количества госпитализированных больных с различными формами ОКС в Российской Федерации в 2018-2021 гг.
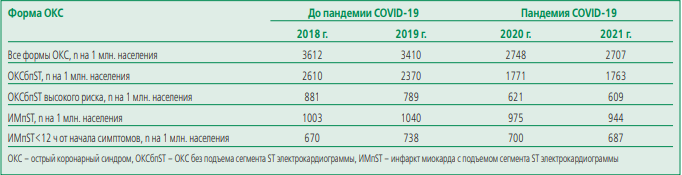
Сопоставление показателя ежегодного числа госпитализированных больных в РФ с ОКС до и в период пандемии COVID-19 выявило: (1) снижение числа поступивших в стационары больных с диагнозом ОКС на 22,32% (с 516128 до 400930 госпитализаций в год; (2) снижение числа поступивших в стационары РФ больных с диагнозом ОКСбпST на 29,03% (с 366026 до 259764 госпитализаций в год; (3) снижение числа госпитализированных в стационары больных с диагнозом ИМбпST на 6,02% (с 150102 до 141066 госпитализаций в год; (4) принципиально изменившееся соотношение больных с диагнозами ИМпST/ОКСбпST (от максимальных значений – 1:2,3- 2,6 до минимальных показателей – 1:1,8-1,9).
При сравнении динамики частоты госпитализаций наиболее тяжелых подгрупп больных с ОКС (ОКСбпST высокого риска и ИМпST, госпитализированных в стационар в течение 12 ч от начала симптомов) до и в период пандемии были получены следующие результаты: (1) снижение числа случаев ежегодной госпитализации больных с ОКСбпST высокого риска на 26,34% (с 122715 до 90384 госпитализаций в год); (2) снижение на 3,64% ежегодной госпитализации больных с ИМпST<12 ч в период пандемии COVID-19 (с 105842 до 101985 госпитализаций в год).
Сопоставление количественных и качественных показателей реваскуляризации миокарда при ИМпST в Российской Федерации в 2018-2021 гг.
По сравнению с показателями в период 2020-2021 гг. и 2018-2019 гг. в РФ отмечено увеличение количества как всех чрескожных коронарных вмешательств (ЧКВ) при ИМпST (рост на 14,8% в 2019 г. против 2018 г., при росте на 9,6% в 2021 г. против 2020 г.), так и числа случаев первичного ЧКВ [пЧКВ - ЧКВ симптомзависимого стеноза, выполненное в течение 12 ч от начала симптомов ИМпST у больного, не получавшего предварительно тромболитическую терапию (ТЛТ)] (рост на 17,5% в 2019 г. против 2018 г., при росте на 10,3% в 2021 г. против 2020 г.; табл. 2). Одновременно необходимо отметить увеличение среднего ежегодного количества ЧКВ при ИМпST на 6,5% (с 89389 до 95166) и пЧКВ на 12,6% (с 58967 до 66395) в период пандемии по сравнению с периодом до пандемии COVID-19.
В 2020-2021 гг. наиболее приоритетный способ реперфузии при ИМпST – пЧКВ – достиг максимального значения в 2021 г., когда стентирование в течение 12 ч от ИМ в РФ было выполнено у 50,2% всех больных
госпитализированных с ИМпST (рис. 2). Этот важный показатель по сравнению с 2018 г. увеличился на 13,4%. Общее количество случаев тромболитической терапии (ТЛТ) уменьшилось с 27,3% в 2018 г. до 23,1% в 2021 г. Общее количество пациентов без реперфузии в 2021 г. достигло 26,7%, по сравнению с 35,9% в 2018 г.
Фармакоинвазивный подход (ТЛТ+ЧКВ в течение 24 ч от начала ТЛТ) стал более активно использоваться в годы пандемии (см. табл. 2, рис. 3). Среднее их количество по сравнению с 2018-2019 гг. возросло на 10,2% и в 2021 г. составило 60% от общего числа больных, которым был введен тромболитический препарат.
Такие качественные показатели реваскуляризации при ИмпST, как временные промежутки «симптомбаллон», «симптом-звонок» и «звонок-баллон» не претерпели изменений за 2018-2021 гг. (табл. 3).
Пандемия значимо повлияла на основной качественный показатель лечения пациентов при ИМпST – летальность. В годы пандемии по сравнению с 2018- 2019 гг. средний уровень ежегодной летальности в общей группе больных с ИМпST вырос на 12,3% (с 13,6% до 14%), а при пЧКВ – на 9,6% (с 5,7% до 6,25%; рис. 4).
Table 2. Change in quantitative indicators of reperfusion therapy for STEMI in the Russian Federation in 2018-2021
Таблица 2. Динамика количественных показателей реперфузионной терапии при ИМпST в Российской Федерации в 2018-2021 гг.
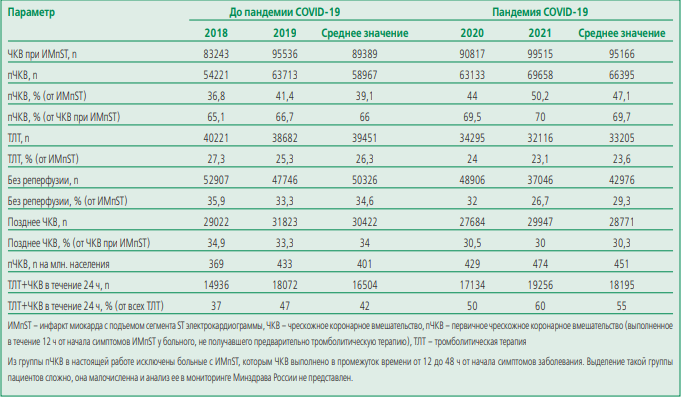
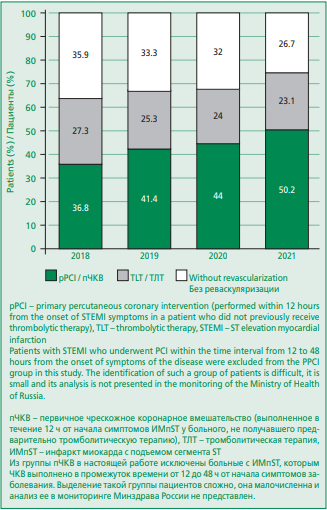
Figure 2. Emergency myocardial revascularization for STEMI in the Russian Federation in 2018-2021
Рисунок 2. Экстренная реваскуляризация миокарда при ИМпST в Российской Федерации в 2018-2021 гг.
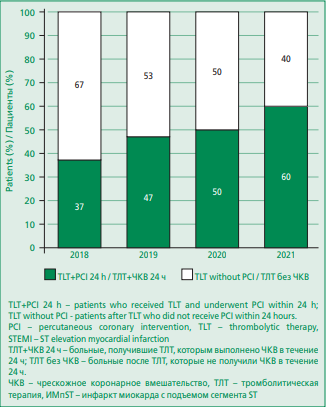
Figure 3. Thrombolytic therapy completed by PCI within 24 h (pharmacoinvasive approach) and isolated TLT for STEMI in the Russian Federation in 2018-2021
Рисунок 3. Тромболитическая терапия, завершившаяся ЧКВ в течение 24 ч (фармакоинвазивный подход) и изолированная ТЛТ при ИМпST в Российской Федерации в 2018-2021 гг.
Table 3. Change in the quality indicators of primary percutaneous coronary intervention for STEMI in the Russian Federation in 2018-2021
Таблица 3. Динамика качественных показателей пЧКВ при ИМпST в Российской Федерации в 2018-2021 гг.
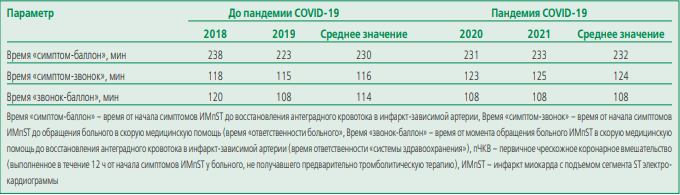
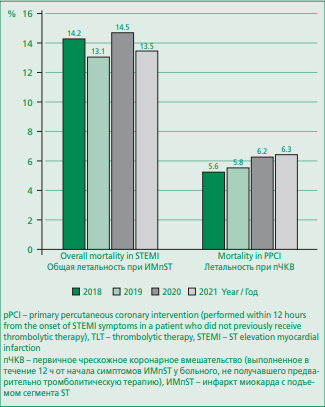
Figure 4. STEMI mortality in the Russian Federation in 2018-2021
Рисунок 4. Летальность при ИМпST в Российской Федерации в 2018-2021 гг.
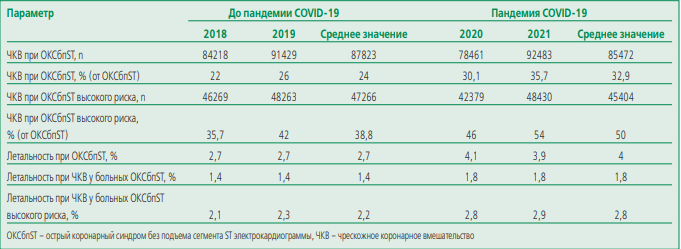
Table 4. Changes in quantitative and qualitative indicators of revascularization in non-ST elevation acute coronary syndrome in the Russian Federation in 2018-2021
Таблица 4. Динамика количественных и качественных показателей реваскуляризации при ОКСбпST в Российской Федерации в 2018-2021 гг.
Сопоставление количественных и качественных показателей реваскуляризации миокарда при ОКСбпST в РФ в 2018-2021 гг.
Динамика количества случаев ЧКВ при ОКСбпST отличалась от динамики относительных показателей ЧКВ при ОКСбпST в периоды до и после пандемии. Отмечено снижение среднего ежегодного количества пациентов, подвергшихся ЧКВ при ОКСбпST в период пандемии по сравнению с периодом до пандемии (на 2,7%; с 87823 до 85472 человек). В то же время доля ЧКВ при ОКСбпST в годы пандемии по сравнению с периодом до пандемии возросла на 37,1% (с 24% до 32,9%). Аналогичная ситуация прослеживается и для группы больных ОКСбпST высокого риска. Абсолютные цифры среднегодовых показателей ЧКВ для пациентов высокого риска за время пандемии снизились на 3,9%, а относительные цифры возросли на 28,8% (табл. 4).
За время пандемии значимо ухудшились результаты лечения пациентов с ОКСбпST. Наблюдалось возрастание летальности во всех анализируемых подгруппах больных. В общей группе больных ОКСбпST ежегодная летальность в среднем возросла на 48% (с 2,7% до пандемии до 4,0% в годы пандемии), в подгруппе ЧКВ при ОКСбпST – на 28,6% (с 1,4% до 1,8%), после ЧКВ при ОКСбпST высокого риска – на 27,2% (с 2,2% до 2,8%).
Обсуждение
Данные литературы свидетельствуют об уменьшении числа госпитализаций пациентов при различных формах ОКС в период пандемии COVID-19 [3][4][6-8][10][21], что подтверждается и данными нашей работы (см. табл. 2 и рис. 1). Снижение количества поступивших в стационары РФ больных с диагнозом ОКС на 22,32% в годы пандемии произошло в основном за счет существенного уменьшения госпитализаций больных с ОКСбпST (на 29,03%), при этом поступление больных с ИМпST сократилось только на 6,02%. Такое перераспределение госпитализаций между формами ОКС уменьшило соотношение больных ИМпST/ОКСбпST от максимальных значений в период до пандемии (1:2,3-2,6) до минимальных (1:1,8-1,9) за все годы, начиная с 2016 [13], – в период пандемии. Причем эти значения достигли среднеевропейских цифр, которые регистрировались, например, в Швеции до активного распространения новой коронавирусной инфекции [16].
В период пандемии COVID-19 изменилось количество госпитализированных пациентов в основных подгруппах ОКС. Если число больных с ИМпST<12 ч практически осталось прежним (снижение только на 3,64%), то госпитализация наиболее прогностически неблагоприятной группы ОКС (ОКСбпST высокого риска) снизилась на 26,24%. Изучение причин уменьшения количества госпитализаций больных с ОКС в период пандемии в отечественной практике не являлось темой настоящего анализа. Однако по данным литературы сокращение поступления больных в стационары может быть обусловлено как боязнью граждан быть инфицированным COVID-19 в больнице, так и неверно установленными диагнозами на фоне перегрузки системы здравоохранения, с учетом занятости в лечении инфекционной патологии [3][4][21].
Динамика реперфузионной терапии при ИМпST в РФ в период пандемии COVID-19 входит в определенное противоречие с закономерностями логики и полученными данными из европейских стран. Результаты европейского регистра ISACS-STEMI COVID-19, включающего 6609 пациентов с ИМпST из 18 стран, показали, что в период активного распространения новой коронавирусной инфекции по сравнению с аналогичным временным интервалом до пандемии имело место значимое снижение числа случаев пЧКВ (на 17%), увеличение времени задержки при проведении пЧКВ (время «симптом-баллон» увеличилось в среднем на 29 мин) и увеличение летальности при ИМпST (на 38,8%) [4][5][8]. А вот по результатам мониторинга Министерства Здравоохранения РФ отмечается увеличение среднегодового количества пЧКВ на 12,6% (с 58967 до 66395) во время пандемии по сравнению с периодом 2018-2019 гг. (см. табл. 2).
Это подтверждается и возросшим среднегодовым количеством пЧКВ на 1 млн населения при пандемии (451 против 401).
Согласно основополагающим документам Европейской инициативы «Stent For Life» были определены целевые количественные показатели пЧКВ, которые должны выполняться не менее чем у 70% от общего числа пациентов с ИмпST, или по абсолютному числу, равному более 600 пЧКВ на 1 млн населения на национальном уровне. В нашей стране показатель пЧКВ с 2016 по 2021 гг. увеличился в два раза (с 25% до 50%), а показатель пЧКВ на 1 млн населения в 1,65 раза (с 276 до 451).
Также, алогично регистрируется рост среднего времени «симптом-баллон» только лишь на 2 мин в годы пандемии COVID-19 при сравнении с 2018-2019 гг. (см. табл. 3).
Летальность в РФ при ИМпST также возросла на фоне COVID-19, но ее прирост был более чем в 3 раза ниже, чем в Европе (средний показатель летальности в общей группе больных ИМпST вырос на 12,3% (с 13,6% до 14,0%), а средняя летальность в год при выполнении пЧКВ возросла на 9,6% (с 5,7% до 6,25%; см. рис. 4).
Абсолютное, относительное и расчетное увеличение количества процедур пЧКВ (приоритетного метода реперфузии при ИМпST) в России в годы пандемии COVID-19 противоречит европейским данным, опубликованным в январе 2022 г. [21]. Объяснением этому может быть тот факт, что отечественная рентгенэндоваскулярная помощь для больных ИМпST еще не достигла максимального уровня и плато. В РФ ежегодно продолжается рост количества процедур пЧКВ [13]. Видно, что он замедлился в условиях неблагоприятной эпидемиологической ситуации в 2020 г., но возобновил прирост в 2021 г. (см. табл. 2). Европейские исследователи проводят анализ только двух первых месяцев самого начала пандемии COVID19 [4][5][8][21], когда множество организационных и лечебных решений были еще не отработаны. Результаты настоящего отечественного анализа затрагивают по два года до пандемии COVID-19 (2018 2019 гг.) и в период пандемии (2020-2021 гг.). Вероятно, что за два года пандемии система здравоохранения РФ в определенной степени адаптировалась к сложившимся условиям, что привело к не столь значительному увеличению летальности, как в европейских странах в начале пандемии.
Несмотря на то, что ограниченные возможности выполнения пЧКВ региональными сосудистыми центрами в условиях неблагоприятной эпидемиологической ситуации должно являться основанием для расширения использования ТЛТ, как представлено в отечественном руководстве [12], в реальной жизни в стране ситуация не носила характера прямой зависимости «пандемияувеличение ТЛТ». В этом смысле алогичной выглядит отрицательная динамика ТЛТ терапии при ИМпST, частота выполнения которой сократилась в 2020-2021 гг. на 15,8% (см. табл. 2). Однако с удовлетворением необходимо отметить возрастание частоты использования фармакоинвазивного подхода с 2018 г. по 2021 г. в 1,62 раза (с 37% до 60% от общего числа больных, которым был введен тромболитический препарат). Этот факт логично укладывается в концепцию возрастания приоритета фармакоинвазивной стратегии при сложностях, возникших при организации и проведении пЧКВ, которые имели место в период пандемии (см. рис. 3).
В зарубежной литературе результаты влияния пандемии COVID-19 на реваскуляризацию миокарда при ОКСбпST представлены не так широко, как при ИМпST. Тем не менее, сообщается о том, что в период пандемии регистрировалось снижение до 50% числа госпитализированных пациентов с ОКСбпST в Германии, Австрии и Италии [3][18][19], а количество ЧКВ для больных с диагнозом ОКСбпST в Швейцарии сократилось на 21% [20], летальность при ОКСбпST возросла на 39% (c 5,4% до 7,5%) в Великобритании [17]. В РФ в годы пандемии среднее количество процедур ЧКВ при ОКСбпST снизилось только на 2,7%, а доля ЧКВ при ОКСбпST увеличилась на 37,1%. Летальность в период пандемии также возросла во всех подгруппах больных с ОКСбпST, максимально – в общей группе (на 48%), минимально – после ЧКВ при ОКСбпST высокого риска (на 27,2%); см. табл. 4. В годы пандемии выявлено уменьшение количества госпитализированных лиц с ОКСбпST на 29,03% в РФ против 50% в Европейских странах. При этом летальность возросла на 48% в РФ против 39% в Великобритании. Отечественные данные носят синхронный и сопоставимый характер с литературными данными [3][17-20]. В то же время незначительное сокращение количества процедур ЧКВ (на 2,7%) и рост их доли (на 37,1%) принципиально отличает динамику отечественной реваскуляризации миокарда при ОКСбпST от Европейской [20]. Количество ЧКВ при ОКСбпST в РФ не изменилось так драматично, как в Европе, в связи с недостаточным уровнем и продолжающимся ежегодным ростом данного вида эндоваскулярной помощи в отечественной практике.
Ограничения исследования. При обработке данных использовались только методы описательной статистики, что не дает представления о статистической значимости полученных изменений изучаемых показателей.
Заключение
Снижение числа поступивших в стационары России больных с диагнозом ОКС на 22,32% в годы пандемии COVID-19 (2020-2021 гг.) в основном произошло за счет уменьшения на 29,03% госпитализаций больных с ОКСбпST. Принципиально важно, что поступление больных с ИМпST сократилось только на 6,02%. В 2021 г. в РФ пЧКВ было выполнено у 50,2%, ТЛТ – у 23,1%, а без реперфузии осталось 26,7% больных. Фармакоинфазивная стратегия была применена у 60%, а изолированный тромболизис – у 40% больных.
Во время пандемии реваскуляризация миокарда у больных с ОКС в РФ соответствовала следующим тенденциям, зафиксированным в литературе: возросла летальность при пЧКВ (на 9,6%) и в общей группе ИМпST (на 12,3%); возросла летальность как в общей группе (на 48%), так и при выполнении ЧКВ (на 28,6%) у больных с ОКСбпST. Показатели реваскуляризации миокарда при ОКС в РФ в период пандемии принципиально отличались от данных западных стран: отмечалось увеличение среднегодового числа пЧКВ (на 12,6%) и среднегодового числа пЧКВ на 1 млн населения (до 451 на 1 млн); регистрировалось некоторое возрастание среднего времени «симптомбаллон» (на 2 мин); выявилось абсолютное незначительное снижение и относительный рост числа ЧКВ при ОКСбпST (на 2,7% и 37,1% соответственно).
Отношения и Деятельность. Нет.
Relationships and Activities. None.
Финансирование. Исследование проведено при поддержке НМИЦ хирургии им. А.В. Вишневского, НМИЦ кардиологии им. академика Е.И. Чазова, МГМСУ им. А.И. Евдокимова, НИИ комплексных проблем сердечно-сосудистых заболеваний, ЦНИИ организации и информатизации здравоохранения.
Financing. The study was performed with the support of the Medical Research Center of Surgery named after A. Vishnevsky, National Medical Research Center of Cardiology named after academician E.I. Chazov, A.I. Yevdokimov Moscow State University of Medicine and Dentistry, Research Institute for Complex Issues of Cardiovascular Diseases, Russian Research Institute of Health.
Список литературы
1. World Health Organization. Naming the coronavirus disease (COVID-19) and the virus that causes it. [cited 2022 Mar 20]. Available from: https://www.who.int/emergencies/diseases/novel-coron-avirus-2019/technical-guidance/naming-the-coronavirus-disease-(covid-2019)-and-the-virus-that-causes-it.
2. World Health Organization. Rolling updates on coronavirus disease (COVID-19). [cited 2022 Mar 20]. Available from: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/events-as-they-happen.
3. De Filippo O, D'Ascenzo F, Angelini F et al. Reduced rate of hospital admissions for acs during Covid-19 outbreak in Northern Italy. N Engl J Med. 2020;383:88-9. DOI:10.1056/NEJMc2009166
4. De Luca G, Verdoia M, Cercek M, et al. Impact of COVID-19 Pandemic on Mechanical Reperfusion for Patients With STEMI. J Am Coll Cardiol. 2020;76(20):2321-30. DOI:10.1016/j.jacc.2020.09.546.
5. De Luca G, Debel N, Cercek M, et al. Impact of SARS-CoV-2 positivity on clinical outcome among STEMI patients undergoing mechanical reperfusion: Insights from the ISACS STEMI COVID 19 registry. Atherosclerosis. 2021;332:48-54. DOI:10.1016/j.atherosclerosis.2021.06.926.
6. Petrovic M, Milovancev A, Kovacevic M, et al. Impact of COVID-19 outbreak on hospital admissions and outcome of acute coronary syndromes in a single high-volume centre in southeastern Europe. Neth Heart J. 2021;29(4):230-6. DOI:10.1007/s12471-021-01554-x.
7. Vecchio S, Fileti L, Reggi A, et al. Impatto della pandemia COVID-19 sui ricoveri per sindrome coronarica acuta: revisione della letteratura ed esperienza monocentrica [Impact of the COVID-19 pandemic on admissions for acute coronary syndrome: review of the literature and single-center experience]. G Ital Cardiol (Rome). 2020;21(7):502-8. DOI:10.1714/3386.33635.
8. De Luca G, Algowhary M, Uguz B, et al. ISACS-STEMI COVID-19; Collaborators. COVID-19 pandemic, mechanical reperfusion and 30-day mortality in ST elevation myocardial infarction. Heart. 2022;108(6):458-66. DOI:10.1136/heartjnl-2021-319750.
9. Garcia S, Albaghdadi MS, Meraj PM, et al. Reduction in ST Segment Elevation Cardiac Catheterization Laboratory Activations in the United States During COVID-19 Pandemic. J Am Coll Car-diol. 2020;75(22):2871-2. DOI:10.1016/j.jacc.2020.04.011.
10. Solomon MD, McNulty EJ, Rana JS, et al. The Covid-19 Pandemic and the Incidence of Acute Myocardial Infarction. N Engl J Med. 2020;383(7):691-3. DOI:10.1056/NEJMc2015630.
11. Wu J, Mamas M, Rashid M, et al. Patient response, treatments, and mortality for acute myo-cardial infarction during the COVID-19 pandemic. Eur Hear J Qual Care Clin Outcomes. 2021;7(3):238-46. DOI:10.1093/ehjqcco/qcaa062.
12. Шляхто Е.В., Конради А.О., Арутюнов Г.П., и др. Руководство по диагностике и лечению болезней системы кровообращения в контексте пандемии COVID-19. Российский Кардиологический Журнал. 2020;25(3):3801. DOI:10.15829/1560-4071-2020-3-3801.
13. Алекян Б.Г., Бойцов С.А., Маношкина Е.М., Ганюков В.И. Реваскуляризация миокарда в Российской Федерации при остром коронарном синдроме в 2016-2020 гг. Кардиология. 2021;61(12):4-15. DOI:10.18087/cardio.2021.12.n1879.
14. Диль С.В., Демьянов С.В., Рябов В.В., Попов С.В. Показатели качества медицинской помощи и изменение клинических характеристик пациентов с острым коронарным синдромом без подъема сегмента ST в региональном сосудистом центре в период пандемии COVID-19. Кардиоваскулярная Терапия и Профилактика. 2022;21(2):2984. DOI:10.15829/1728-8800-2022-2984.
15. Чащин М.Г., Горшков А.Ю., Драпкина О.М., Косицына И.В., Голубев А.В., Чаус Н.И., Переходов С.Н. Клинико-анамнестическая характеристика пациентов с инфарктом миокарда без подъема сегмента ST, перенесших COVID-19. Кардиоваскулярная Терапия и Профилактика. 2021;20(7):3062. DOI:10.15829/1728-8800-2021-3062.
16. SWEDEHEAFU Annual report 2019 [cited 2022 mar 20]. Available from: https://www.ucr.uu.se/swede-heart/dokument-sh/arsrapporter-sh/1-swedeheart-annual-report-2019.
17. Wu J, Mamas M, Rashid M, et al. Patient response, treatments, and mortality for acute myocardial infarction during the COVID-19 pandemic. Eur Hear J Qual Care Clin Outcomes. 2021;7(3):238-46. DOI:10.1093/ehjqcco/qcaa062.
18. Gitt AK, Karcher AK, Zahn R, Zeymer U. Collateral damage of COVID-19-lockdown in Germany: decline of NSTE-ACS admissions. Clin Res Cardiol. 2020;1 09(1 2):1 585-7. DOI:10.1007/s00392-020-01705-x.
19. Metzler B, Siostrzonek P, Binder RK, et al. Decline of acute coronary syndrome admissions in Austria since the outbreak of COVID-19: the pandemic response causes cardiac collateral damage. Eur Heart J. 2020;41(19):1852-3.
20. Boeddinghaus J, Nestelberger Т, Kaiser C, et al. Effect of COVID-19 on acute treatment of ST segment elevation and Non-ST-segment elevation acute coronary syndrome in northwestern Switzerland. Int J Cardiol Heart Vasc. 2020;32:100686. DOI:10.1016/j.ijcha.2020.100686.
21. Pereira H, Naber C, Wallace S, et al. Stent-Save a Life international survey on the practice of primary percutaneous coronary intervention during the COVID-19 pandemic. Rev Port Cardiol. 2022;41(3):221-7. DOI:10.1016/j.repc.2021.04.006.
Об авторах
Б. Г. АлекянРоссия
Алекян Баграт Гегамович.
Москва.
С. А. Бойцов
Россия
Бойцов Сергей Анатольевич.
Москва.
eLibrary SPIN 7961-5520
В. И. Ганюков
Россия
Ганюков Владимир Иванович.
Кемерово.
Е. М. Маношкина
Россия
Маношкина Елена Михайловна.
Москва.
Рецензия
Для цитирования:
Алекян Б.Г., Бойцов С.А., Ганюков В.И., Маношкина Е.М. Влияние пандемии COVID-19 на реваскуляризацию миокарда у пациентов с острым коронарным синдромом в Российской Федерации. Рациональная Фармакотерапия в Кардиологии. 2022;18(4):411-419. https://doi.org/10.20996/1819-6446-2022-08-03
For citation:
Alekyan B.G., Boytsov S.A., Ganyukov V.I., Manoshkina E.M. Impact of the COVID-19 Pandemic on Myocardial Revascularization in Patients with Acute Coronary Syndrome in the Russian Federation. Rational Pharmacotherapy in Cardiology. 2022;18(4):411-419. https://doi.org/10.20996/1819-6446-2022-08-03

















































