Перейти к:
Значение безопасности антикоагулянтной терапии у пожилых пациентов с фибрилляцией предсердий и высоким риском кровотечений: акцент на ривароксабан
https://doi.org/10.20996/1819-6446-2023-01-02
Аннотация
В обзорной статье подробно обсуждается проблема безопасности антикоагулянтной терапии у пожилых пациентов с фибрилляцией предсердий и высоким риском кровотечений. Представлена доказательная база, демонстрирующая высокую безопасность ривароксабана у больных старше 80 лет, с высоким риском кровотечений и сердечно-сосудистых осложнений, наличием коморбидной патологии, гериатрических синдромов и хронической болезни почек (в т. ч. в сочетании с анемией). Отдельно рассмотрена проблема низкой приверженности к лечению у пожилых пациентов и возможности её решения.
Ключевые слова
Для цитирования:
Воробьёва Н.М., Ткачёва О.Н. Значение безопасности антикоагулянтной терапии у пожилых пациентов с фибрилляцией предсердий и высоким риском кровотечений: акцент на ривароксабан. Рациональная Фармакотерапия в Кардиологии. 2023;19(1):101-106. https://doi.org/10.20996/1819-6446-2023-01-02
For citation:
Vorobyeva N.M., Tkacheva O.N. Value of Safety of Anticoagulant Therapy in Elderly Patient with Atrial Fibrillation and High Risk of Bleeding. Rational Pharmacotherapy in Cardiology. 2023;19(1):101-106. (In Russ.) https://doi.org/10.20996/1819-6446-2023-01-02
Введение
Фибрилляция предсердий (ФП) – самая распространённая возраст-ассоциированная аритмия у лиц пожилого и старческого возраста, которая связана с увеличением риска кардиоэмболического инсульта и смерти. В Фрамингемском исследовании [1] изучили влияние ишемической болезни сердца (ИБС), артериальной гипертензии (АГ), сердечной недостаточности (СН) и ФП на риск инсульта у 5070 участников в течение 34 лет наблюдения. По сравнению с лицами без данных заболеваний и с учетом поправки на возраст у пациентов с ИБС относительный риск (ОР) инсульта был выше в 2,4 раза (р<0,001), с АГ – в 3,4 раза (р<0,001), с СН – в 4,3 раза (р<0,001) и с ФП – в 4,8 раза (р<0,001), а сочетание ИБС или СН с ФП сопровождалось двукратным увеличением риска у мужчин (р<0,01) и более чем трехкратным – у женщин (р<0,001). Интересно, что с увеличением возраста влияние ИБС, АГ и СН на риск инсульта постепенно ослабевало (p<0,05), тогда как у больных с ФП, напротив, риск инсульта неуклонно возрастал – от 1,5% у лиц в возрасте 50-59 лет до 23,5% у лиц в возрасте 80-89 лет (р<0,01). Более того, у пациентов в возрасте 80-89 лет ФП была единственным сердечно-сосудистым заболеванием, которое оказывало независимое влияние на риск инсульта (p<0,001) [1].
Риски инсульта и кровотечения в пожилом возрасте
Однако пожилой возраст является значимым фактором риска развития не только инсульта, но и кровотечения. При этом риски инсульта и кровотечения тесно взаимосвязаны (т. к. зачастую одни и те же состояния, например АГ и инсульт в анамнезе, одновременно являются факторами риска и инсульта, и кровотечения) и с возрастом увеличиваются параллельно. У пожилых пациентов нередко имеются и сопутствующие заболевания, ассоциирующиеся с повышенным риском кровотечения, такие как анемия, хроническая болезнь почек (ХБП), патология печени и желудочно-кишечного тракта. Помимо этого, у пожилых людей часто выявляют различные гериатрические синдромы [например, синдром старческой астении (СА) или «хрупкости», когнитивные нарушения и деменция, падения и высокий риск падений, полипрагмазия и др.], наличие которых может сопровождаться повышением риска не только инсульта, но и кровотечения. Так, в последней версии рекомендаций Европейского кардиологического общества по лечению ФП, опубликованных осенью 2020 г. [2], представлена обновленная шкала для оценки риска кровотечений HAS-BLED, в которой теперь учитывается наличие статуса «хрупкости», а в список факторов риска кровотечений также добавлены некоторые гериатрические синдромы: синдром «хрупкости», высокий риск падений, когнитивные нарушения и деменция, при этом возраст и когнитивные нарушения/деменцию рассматривают как немодифицируемые факторы риска кровотечений, а синдром «хрупкости» и высокий риск падений – как частично модифицируемые.
При отсутствии абсолютных противопоказаний высокий риск кровотечений не должен являться причиной отказа от назначения антикоагулянтов. Эксперты рекомендуют рассмотреть использование шкалы HASBLED для оценки риска кровотечений и выявления модифицируемых и потенциально модифицируемых факторов риска кровотечений с целью их коррекции (по возможности), а также для идентификации пациентов с высоким риском кровотечений (HAS-BLED≥3 баллов), для которых следует обеспечить более раннее и частое наблюдение [2].
Пожилые пациенты с ФП нуждаются в одновременном решении ряда проблем, каждая из которых в любой момент может привести к необратимым последствиям: (1) высокий риск инсульта; (2) высокий риск кровотечения; (3) высокий риск инфаркта миокарда (ИМ); (4) ухудшение функции почек и прогрессирование ХБП; (5) низкая приверженность лечению. Учитывая наличие у пожилых пациентов множества факторов, которые могут способствовать неблагоприятному исходу, важность выбора перорального антикоагулянта крайне велика, поскольку целью лечения является не только эффективная профилактика инсульта при максимальной безопасности, но и комплексная защита пациента для снижения других рисков и улучшения прогноза.
Применение ривароксабана у пожилых пациентов
Ривароксабан – пероральный антикоагулянт прямого действия (ПОАК), который продемонстрировал достаточную эффективность, безопасность и более высокую приверженность к лечению у пожилых пациентов с ФП, высоким риском кровотечений, сердечно-сосудистых осложнений и наличием сопутствующих заболеваний.
Эффективность и безопасность ривароксабана при ФП изучены в крупном рандомизированном контролируемом исследовании (РКИ) ROCKET-AF [3], в котором участвовали 14264 пациента с ФП, в т. ч. 6229 (44%) человек в возрасте ≥75 лет. Следует отметить, что из трех РКИ с использованием ПОАК при ФП именно в ROCKET-AF оказалась наибольшая пропорция лиц старше 75 лет (для сравнения – 40% в исследовании RE-LY с дабигатраном и 31% в исследовании ARISTOTLE с апиксабаном), что, естественно, отразилось и на тяжести состояния исследуемой выборки (табл. 1). Помимо того, что пациенты в исследовании ROCKET-AF оказались старше по возрасту, у них была выше частота АГ, СН, сахарного диабета и инсульта в анамнезе и, соответственно, выше риск инсульта по шкале CHADS2. По мнению С.Ю. Марцевича и соавт. [4], изучивших особенности российских пациентов с ФП по данным 6 регистров (РЕКВАЗА-Рязань, РЕКВАЗА-Ярославль, ЛИС1, ЛИС-2, ПРОФИЛЬ и регистр на базе ПМГМУ), в нашей стране больные с ФП отличаются более тяжёлым течением заболевания, а их характеристики в основном схожи с таковыми пациентов именно из исследования ROCKET-AF. Поэтому, с определённой долей условности, результаты ROCKET-AF могут быть экстраполированы на российскую популяцию.
Table 1. Characteristics of patients with atrial fibrillation in randomized controlled trials
Таблица 1. Характеристики пациентов с ФП в рандомизированных контролируемых исследованиях
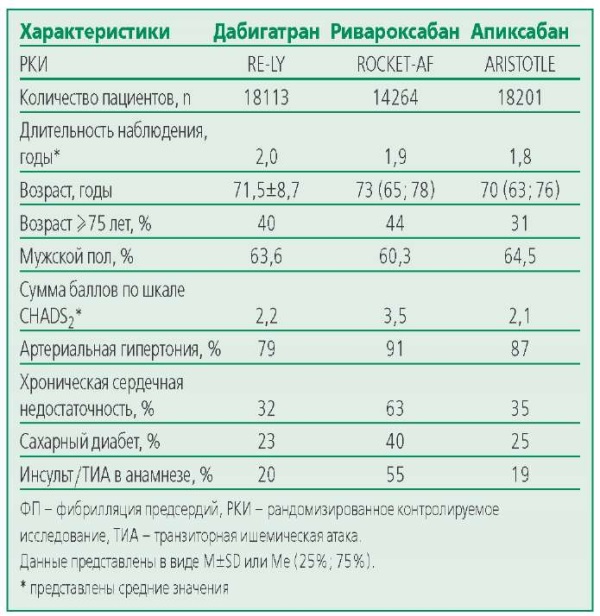
В ROCKET-AF у всех больных ривароксабан [ 20 мг 1 р/сут; 15 мг 1 р/сут при клиренсе креатинина (КК) 30-49 мл/мин] снижал риск инсульта и/или системных эмболий (СЭ) на 21% [ ОР 0,79; 95% доверительный интервал (ДИ) 0,66-0,96; р<0,001 для гипотезы «не хуже»; р=0,12 для гипотезы «лучше»] при подобном риске большого или клинически значимого малого кровотечения (ОР 1,03; 95% ДИ 0,96-1,11; р=0,44) по сравнению с варфарином. У пациентов, принимавших ривароксабан, риск кровотечений из жизненно важных органов был ниже на 31%, внутричерепных кровоизлияний – на 33% и фатальных кровотечений – на 50%. При этом профили эффективности и безопасности ривароксабана не зависели от возраста пациентов. В подгруппе больных в возрасте ≥75 лет ривароксабан продемонстрировал тенденцию к снижению риска инсульта/СЭ на 20% (ОР 0,80; 95% ДИ 0,631,02) по сравнению с варфарином [5]. Риск большого или клинически значимого малого кровотечения также оказался схожим у пациентов в возрасте <75 лет (ОР 0,96; 95% ДИ 0,78–1,19) и ≥75 лет (ОР 1,11; 95% ДИ 0,92-1,34) (р для взаимодействия 0,34) и был сопоставим с таковым в группе варфарина.
Кроме РКИ, эффективность и безопасность ривароксабана при ФП была подтверждена и в многочисленных исследованиях реальной клинической практики, в которых средний возраст участников варьировался от 73 до 86 лет. Особого внимания заслуживает одно из таких исследований – SAFIR [6][7], результаты которого опубликованы в 2020 г. Это единственное для всех ПОАК многоцентровое проспективное наблюдательное исследование, специально спланированное для пациентов в возрасте ≥80 лет. В нём участвовали пациенты с ФП (средний возраст 86 лет; 23% пациентов в возрасте ≥90 лет) и наличием гериатрических синдромов (мальнутриция – 49%, анемия – 41%, деменция – 39%, падения в анамнезе – 27%). Почти у половины (48%) больных была снижена функция почек [ скорость клубочковой фильтрации (СКФ) <50 мл/мин/1,73м2]. 995 человек принимали ривароксабан, 908 – варфарин. Проспективное наблюдение продолжалось 1 год. Частота больших кровотечений составила 7,4/100 пациентолет в группе ривароксабана и 14,6/100 пациенто-лет в группе варфарина; внутричерепных кровоизлияний – 1,3/100 пациенто-лет и 4,0/100 пациенто-лет соответственно. По сравнению с варфарином в группе ривароксабана риск большого кровотечения был ниже на 34% (ОР 0,66; 95% ДИ 0,43-0,99), а также выявлена тенденция к снижению риска внутричерепного кровоизлияния на 41% (ОР 0,59; 95% ДИ 0,24-1,44) при сопоставимом риске ишемического инсульта (ОР 0,76; 95% ДИ 0,32-1,80) и смерти от любых причин (ОР 1,05; 95% ДИ 0,82-1,34).
Кровотечения на фоне приема ПОАК у пожилых пациентов
В структуре кровотечений на фоне приема ПОАК, в т. ч. и у пожилых людей, наибольший вес имеют желудочно-кишечные кровотечения (ЖКК), которые вызывают серьёзные опасения у врачей и влекут за собой существенное бремя заболеваемости и смертности (515%) [8]. В мета-анализе всех РКИ с участием ПОАК [9], объединившем более 70 000 пациентов с ФП, из которых 29272 человека получали варфарин, а 42411 – один из четырёх ПОАК (пациентов, получавших дабигатран 110 мг 2 р/сут и эдоксабан 30 мг 1 р/сут, из анализа исключили; проанализировали эффект только высоких доз дабигатрана и эдоксабана), было показано, что в целом применение ПОАК увеличивает риск большого ЖКК на 25% (ОР 1,25; 95% ДИ 1,01-1,55; р=0,04) по сравнению с варфарином. При этом было установлено, что сами по себе пероральные антикоагулянты не обладают повреждающим действием на слизистую оболочку желудочно-кишечного тракта (ЖКТ) [10], а риск ЖКК зависит от профиля пациента. Так, в конце 2021 г. опубликован первый в нашей стране согласительный документ «Консенсус экспертов по снижению риска желудочно-кишечных кровотечений у пациентов, получающих оральные антикоагулянты» [11], в котором сформулированы критерии высокого риска ЖКК. К таковым относят: (1) язвенную болезнь или ЖКК в анамнезе; (2) хроническое использование нестероидных противовоспалительных препаратов или кортикостероидов; (3) минимум 2 из следующих признаков: возраст ≥65 лет; диспепсия; желудочно-пищеводный рефлюкс; инфицирование Helicobacter pylori; хроническое употребление алкоголя. Патогенез ЖКК, развившегося на фоне приема ПОАК, включает несколько механизмов:
- локальный (топический) антикоагулянтный эффект, связанный с неполной абсорбцией препарата из просвета ЖКТ (в отличие от ПОАК, варфарин не оказывает местного антикоагулянтного действия даже в случае неполной абсорбции, т. к. невсосавшийся варфарин абсолютно неактивен; у пациентов, получающих варфарин, ЖКК возникают в результате системного антикоагулянтного эффекта препарата);
- ингибирование репарации слизистой оболочки ЖКТ;
- прямое повреждающее действие винной кислоты, присутствующей в капсуле с дабигатраном (винная кислота снижает рН желудка и необходима для улучшения всасывания препарата) [12].
Было выявлено, что ЖКК, возникшие на фоне приема ПОАК, имеют в целом более благоприятный прогноз, чем при лечении варфарином и антиагрегантами. В исследовании Pannach S. и соавт. [13] ЖКК на фоне приема ПОАК реже приводили к смертельному исходу: частота смертей вследствие ЖКК у пациентов, получавших ПОАК, составила 1,6%; у леченных варфарином – 5,6%; у больных, получавших антиагреганты, – 11,9%. Продолжительность госпитализации по поводу ЖКК также была меньше у пациентов, получавших ПОАК, – 6,9 дней; у леченных варфарином – 12,8 дней; у принимавших антиагреганты – 13,9 дней.
Поскольку риск ЖКК на фоне приема ПОАК определяется профилем пациента, то при наличии у него факторов риска ЖКК для защиты слизистой ЖКТ и профилактики ЖКК российские эксперты рекомендуют применять ингибиторы протонной помпы в сочетании с гастроэнтеропротектором ребамипидом как минимум в течение 3 мес с последующим приемом ингибиторов протонной помпы в поддерживающей дозе и далее по требованию, при этом ребамипид должен применяться на протяжении всего периода лечения ПОАК, т. е. фактически неопределенно долго [11].
Функция почек у пожилых пациентов
У пожилых пациентов с ФП нередко снижена функция почек. По данным российского регистра РЕКУР-ФП [14], частота ХБП у 896 пациентов с ФП (медиана возраста 69 лет; 49% мужчин) составила 48,8%. Более того, ФП является независимым предиктором ухудшения почечной функции и прогрессирования ХБП: так, у больных ФП существенно повышен риск развития терминальной стадии ХБП [15]. Сочетание ФП и ХБП ассоциируется с повышением риска как тромбоэмболических осложнений, так и кровотечений [16]. Безопасность ривароксабана у пациентов с ФП и ХБП была подтверждена в субанализе исследования RОСКЕТ-AF [17].
Из 14264 пациентов с ФП, участвовавших в RОСКЕТAF, у 2950 (20,7%) человек при включении в исследование было выявлено умеренное нарушение функции почек (30-49 мл/мин). Средний возраст этих пациентов составил 79 лет; они оказались в среднем на 8 лет старше больных с сохранной почечной функцией (КК>50 мл/мин). У них был выше риск инсульта по шкале CHADS2, а также частота СН, заболевания периферических артерий и ИМ в анамнезе. У пациентов с нарушением функции почек ривароксабан в дозе 15 мг существенно снижал частоту инсульта/СЭ (1,7%/год против 2,2%/год; р<0,001) при сопоставимой частоте большого кровотечения (4,49%/год против 4,70%/год; р=0,5) по сравнению с варфарином, при этом частота смертельных кровотечений оказалась значительно ниже (0,28 против 0,74/100 пациенто-лет) в группе ривароксабана, что соотносилось со снижением их риска на 61% (ОР 0,39; 95% ДИ 0,15-0,99).
В 2020 г. профиль безопасности ривароксабана у пожилых пациентов с ФП и ХБП дополнен результатами российского многоцентрового проспективного РКИ [18], в котором участвовали 109 больных с ФП и ХБП 4-й стадии или устойчивым СКФ до 15-29 мл/мин/1,73м2, из которых 73 человека принимали ривароксабан в дозе 15 мг/сут, 36 – варфарин. Средний возраст пациентов в группе ривароксабана – 77 лет, в группе варфарина – 78 лет. Почти у половины пациентов имела место анемия лёгкой или средней степени тяжести. Первичная конечная точка включала комбинацию больших, малых и малых клинически значимых кровотечений по шкалам BARC и ISTH. Длительность наблюдения в среднем составила 18 месяцев. При оценке кровотечений по шкале BARC частота малых кровотечений в группе ривароксабана была в 1,7 раза ниже (42,4% против 72,2%; р<0,01), а также отмечена тенденция к меньшей частоте всех клинически значимых кровотечений (5,4% против 16,6%; р=0,06). При оценке кровотечений по шкале ISTH в группе ривароксабана частота малых кровотечений также была в 1,7 раза ниже (36,9% против 61,1%; р=0,01), всех клинически значимых – в 2,5 раза ниже (10,9% против 27,7%; р=0,03), а также отмечена тенденция к меньшей частоте малых клинически значимых кровотечений (8,2% против 19,4%; р=0,06). Помимо этого, у пациентов, получавших ривароксабан, выявлено значимое улучшение динамики уровня креатинина, СКФ (по формуле CKD-EPI) и КК (по формуле Кокрофта-Голта): в группе ривароксабана наблюдали увеличение СКФ и снижение уровня креатинина, тогда как в группе варфарина была отмечена обратная динамика.
Синдром старческой астении
Синдром СА – ведущий гериатрический синдром, который ассоциируется с ФП. У пациентов с ФП обнаружены прямые корреляции между статусом «хрупкости» и рисками инсульта по шкале CHA2DS2-VASc и кровотечения по шкале HAS-BLED [19]. Согласно фенотипической модели «хрупкости» Fried L. [20], диагностическими критериями синдрома СА считаются 5 компонентов: потеря веса, снижение мышечной силы, истощение, низкая скорость ходьбы и низкий уровень физической активности. При наличии ≥3 критериев диагностируют синдром СА, присутствие 1-2 критериев рассматривают как преастению или «прехрупкость». Для рутинной диагностики СА рекомендуется использовать краткую батарею тестов физического функционирования (The Short Physical Performance Battery, SPPB) и тест Мини-Ког [21].
Врачи нередко опасаются назначать антикоагулянты «хрупким» пациентам с ФП именно из-за высокого риска кровотечений, а при их назначении могут необоснованно снижать дозу с целью уменьшения этого риска, однако необходимо отметить, что такая стратегия ошибочна, т. к. уменьшение дозы приводит лишь к снижению эффективности антикоагулянта и повышению риска инсульта при сохраняющемся риске кровотечений. Согласно клиническим рекомендациям, наличие синдрома СА не является показанием для снижения дозы ни одного из пероральных антикоагулянтов.
Доказательная база по применению ПОАК у «хрупких» пациентов с ФП очень ограничена. Участие таких пациентов в клинических исследованиях весьма затруднительно, поскольку в повседневной жизни они чаще всего маломобильны, зависимы от посторонней помощи и могут иметь когнитивные нарушения вплоть до деменции. К сожалению, ни в одном из РКИ с ПОАК данные об участии «хрупких» пациентов с ФП не представлены, т. к. субанализ у данной категории пациентов не проводился. Поэтому в отсутствие доказательной базы, полученной в РКИ, очень актуальны и востребованы наблюдательные исследования реальной клинической практики.
В одном из таких исследований [22] участвовали «хрупкие» пациенты с ФП в возрасте ≥65 лет, не получавшие пероральные антикоагулянты в предшествующие 12 месяцев. Для выявления синдрома СА использовали диагностический алгоритм Johns Hopkins Claims-based Frailty Indicator с пороговым значением индекса «хрупкости» ≥0,20. Больным назначали либо варфарин, либо один из трёх ПОАК, при этом каждому пациенту из группы дабигатрана (n=1350), ривароксабана (n=2635) и апиксабана (n=1392) была подобрана соответствующая «пара» из группы варфарина, т. е. использовали метод псевдорандомизации. Через 2 года наблюдения только терапия ривароксабаном сопровождалась значимым снижением риска инсульта/СЭ на 32% (ОР 0,68; 95% ДИ 0,49–0,95) и ишемического инсульта на 31% (ОР 0,69; 95% ДИ 0,48-0,99) при сопоставимом с варфарином риске большого кровотечения (ОР 1,04; 95% ДИ 0,81-1,32) и геморрагического инсульта (ОР 0,74; 95% ДИ 0,31-1,75). Апиксабан и дабигатран не обнаружили преимуществ над варфарином ни по эффективности, ни по безопасности.
«Хрупкие» пациенты часто вынуждены принимать несколько лекарственных средств (ЛС) одновременно. Например, в одном из исследований [23] было показано, что среднее количество ЛС у «крепких» пациентов составляет 4,6, у «прехрупких» – 6,1, а у «хрупких» – 7,1. При этом полипрагмазия (одновременный приём ≥5 ЛС) у «хрупких» пациентов ассоциируется с повышенным риском неблагоприятных событий, в т. ч. смерти. В рамках РКИ ROCKET-AF с ривароксабаном выполнен субанализ [24] у пациентов с ФП и полипрагмазией, который продемонстрировал схожую с варфарином эффективность и безопасность ривароксабана даже у пациентов с ФП, принимающих одновременно 5-9 ЛС. Количество таких пациентов в ROCKET-AF достигло 51%, ещё 13% пациентов принимали ≥10 ЛС.
Несмотря на то, что у пациентов с ФП значительно повышен риск кардиоэмболического инсульта, в структуре смертности на его долю приходится всего 5,74%, тогда как лидирующей (46%) причиной смерти пациентов с ФП являются заболевания сердца. Это показали результаты мета-анализа [25] 4 ключевых РКИ с ПОАК с участием 71 683 пациентов с ФП, из которых за период наблюдения умерло 6206 (9%) человек. Ещё в двух крупных мета-анализах, включивших 28 РКИ и 138948 пациентов [26] и 27 РКИ и 132 445 пациентов [27], продемонстрировано снижение риска ИМ или острого коронарного синдрома (нестабильной стенокардии, ИМ или сердечно-сосудистой смерти) на 19% и 22% соответственно. Учитывая это, доказанное снижение риска сердечно-сосудистых осложнений может быть дополнительным аргументом в пользу ривароксабана при выборе антикоагулянта у пожилых пациентов с ФП.
Приверженность лечению у пожилых пациентов
При назначении антикоагулянтов пожилым пациентам с ФП следует учитывать, что с увеличением возраста приверженность лечению неуклонно снижается из-за нарастающих когнитивных нарушений, индуктором которых может являться сама ФП, создавая своеобразный порочный круг. Описано несколько механизмов развития когнитивных нарушений при ФП: (1) снижение перфузии головного мозга; (2) нерегулярное сокращение желудочков сердца; (3) возникновение «немых» или бессимптомных ишемических инфарктов головного мозга; (4) капиллярные кровоизлияния в кору головного мозга [28].
Приверженность лечению у пациентов с ФП пожилого и старческого возраста, принимающих ПОАК, была изучена в российском исследовании [29] с участием 431 пациента в возрасте от 75 до 102 лет (средний возраст 83 года; 42% мужчин), результаты которого указывают на то, что основными причинами низкой приверженности являются пропуск очередного планового приёма (43,6%) и изменение кратности приёма (16,9%) препарата. При использовании ПОАК с двукратным режимом дозирования (дабигатран и апиксабан) пациенты чаще нарушали кратность приёма (27,7% в группе дабигатрана и 28,7% в группе апиксабана), в то время как однократный режим дозирования ривароксабана позволил минимизировать (1,1%) возможные нарушения кратности приема. Частота всех случаев неприверженности составила 63,9% в группе дабигатрана, 59,8% – в группе апиксабана и 45,5% – в группе ривароксабана (р<0,01). Таким образом, в этой работе применение ривароксабана позволило уменьшить вероятность случаев неприверженности к лечению на 28,8% в сравнении с дабигатраном (р<0,01) и на 23,9% в сравнении с апиксабаном (р<0,01).
Помимо однократного режима дозирования, повышению приверженности способствует и календарная упаковка ривароксабана, которая позволяет контролировать прием препарата. Если пожилой пациент не способен проглотить таблетку ривароксабана целиком, то она может быть измельчена и смешана с водой или жидким питанием (например, яблочным пюре) непосредственно перед приемом (после приема измельченной таблетки необходимо незамедлительно осуществить прием пищи). Измельченная таблетка также может быть введена через назогастральный зонд, что позволяет применять ривароксабан у пациентов с дисфагией (например, после инсульта).
Заключение
Пожилые пациенты с ФП и высоким риском кровотечений требуют особого внимания и комплексного подхода при выборе ПОАК для профилактики инсульта. Ривароксабан – единственный ПОАК с доказанным благоприятным профилем безопасности в широком возрастном диапазоне: от младенцев до лиц старческого возраста. Его высокая безопасность подтверждена у пациентов старше 80 лет, с высоким риском сердечно-сосудистых осложнений, наличием коморбидной патологии, гериатрических синдромов и ХБП (в т. ч. в сочетании с анемией). Учитывая наличие у пожилых пациентов с ФП множества факторов риска, следует выбирать ПОАК, который не только обеспечивает эффективную профилактику инсульта при высоких показателях безопасности, но и снижает риск сердечно-сосудистых осложнений, обладает нефропротективным действием и помогает поддерживать высокую приверженность, являющуюся необходимым условием эффективности и безопасности терапии.
Relationships and Activities. None.
Отношения и Деятельность. Нет.
Список литературы
1. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke. 1991;22(8):983-88. DOI:10.1161/01.str.22.8.983.
2. Hindricks G, Potpara T, Dagres N, et al. ESC Scientific Document Group. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association of Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J. 2020;00:1-126. DOI:10.1093/eurheartj/ehaa612.
3. Patel MR, Mahaffey KW, Garg J, et al. ROCKET AF Investigators. Rivaroxaban versus warfarin in non-valvular atrial fibrillation. N Engl J Med. 2011;365(10):883-91. DOI:10.1056/NEJMoa1009638.
4. Марцевич С.Ю., Навасардян А.Р., Захарова Н.А., Лукьянов М.М. Новые оральные антикоагулянты: можно ли результаты международных контролируемых исследований с этими препаратами переносить на российских больных? Кардиоваскулярная Терапия и Профилактика. 2015;14(5):48-52. DOI:10.15829/1728-8800-2015-5-48-52.
5. Halperin JL, Hankey GJ, Wojdyla DM, et al. ROCKET AF Steering Committee and Investigators. Efficacy and safety of rivaroxaban compared with warfarin among elderly patients with nonvalvular atrial fibrillation in the Rivaroxaban Once Daily, Oral, Direct Factor Xa Inhibition Compared With Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation (ROCKET AF). Circulation. 2014;130(2):138-46. DOI:10.1161/CIRCULATIONAHA.113.005008.
6. Hanon O, Chaussade E, David JP, et al. SAFIR cohort: One-year prospective follow-up of very old and frail patients treated with direct oral anticoagulant, rivaroxaban. Arch Cardiovasc Dis Suppl. 2020;12(1):115. DOI:10.1016/j.acvdsp.2019.09.250.
7. Hanon O, Vidal JS, Pisica-Donose G, et al. SAFIR study group. Bleeding risk with rivaroxaban compared with vitamin K antagonists in patients aged 80 years or older with atrial fibrillation. Heart. 2021;107(17):1376-82. DOI:10.1136/heartjnl-2020-317923.
8. Deitelzweig S, Keshishian A, Kang A, et al. Burden of major gastrointestinal bleeding among oral anticoagulant-treated non-valvular atrial fibrillation patients. Therap Adv Gastroenterol. 2021;14:1756284821997352. DOI:10.1177/1756284821997352.
9. Ruff CT, Giugliano RP, Braunwald E, et al. Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomised trials. Lancet. 2014;383(9921):955-62. DOI:10.1016/S0140-6736(13)62343-0.
10. Mihalkanin L, Stancak B. The Impact of Novel Anticoagulants on the Upper Gastrointestinal Tract Mucosa. Medicina (Kaunas). 2020;56(7):363. DOI:10.3390/medicina56070363.
11. Консенсус экспертов по снижению риска желудочно-кишечных кровотечений у пациентов, получающих оральные антикоагулянты. Терапия. 2021;(10):23-41. DOI:10.18565/therapy.2021.10.23–41.
12. Cheung KS, Leung WK. Gastrointestinal bleeding in patients on novel oral anticoagulants: Risk, prevention and management. World J Gastroenterol. 2017;23(11):1954-63. DOI:10.3748/wjg.v23.i11.1954.
13. Pannach S, Goetze J, Marten S, et al. Management and outcome of gastrointestinal bleeding in patients taking oral anticoagulants or antiplatelet drugs. J Gastroenterol. 2017;52(12):1211-20. DOI: 10.1007/s00535-017-1320-7.11.
14. Польшакова И.Л., Поветкин С.В. Структура лекарственной терапии и клиническая характеристика больных с фибрилляцией предсердий по данным исследования РЕКУР-ФП. Рациональная Фармакотерапия в Кардиологии 2018;14(5):733-40. DOI:10.20996/1819-6446-2018-14-5-733-740.
15. Leung KCW, MacRae JM. Anticoagulation in CKD and ESRD. Journal of Nephrology. 2019;32(5):719-31. DOI:10.1007/s40620-019-00592-4.
16. Hwang HS, Park MW, Yoon HE, et al. Clinical Significance of Chronic Kidney Disease and Atrial Fibrillation on Morbidity and Mortality in Patients with Acute Myocardial Infarction. Am J Nephrol. 2014;40(4):345-52. DOI:10.1159/000368422.
17. Fox KA, Piccini JP, Wojdyla D, et al. Prevention of stroke and systemic embolism with rivaroxaban compared with warfarin in patients with non-valvular atrial fibrillation and moderate renal impairment. Eur Heart J. 2011;32(19):2387-94. DOI:10.1093/eurheartj/ehr342.
18. Чашкина М.И., Андреев Д.А., Козловская Н.Л. и др. Показатели безопасности ривароксабана по сравнению с варфарином у пациентов с фибрилляцией предсердий и хронической болезнью почек поздних стадий. Кардиология. 2020;60(11):94-100. DOI:10.18087/cardio.2020.11.n1322.
19. Kim S, Yoon S, Choi J, et al. Clinical implication of frailty assessment in older patients with atrial fibrillation. Arch Gerontol Geriatr. 2017;70:1-7. DOI:10.1016/j.archger.2016.12.001.
20. Fried LP, Tangen CM, Walston J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56(3):146-56. DOI:10.1093/gerona/56.3.m146.
21. Ткачева О.Н., Котовская Ю.В., Рунихина Н.К., и др. Клинические рекомендации «Старческая астения». Российский Журнал Гериатрической Медицины. 2020;(1):11-46. DOI:10.37586/2686-8636-1-2020-11-46.
22. Martinez BK, Sood NA, Bunz TJ, Coleman CI. Effectiveness and Safety of Apixaban, Dabigatran, and Rivaroxaban Versus Warfarin in Frail Patients With Nonvalvular Atrial Fibrillation. J Am Heart Assoc. 2018;7:e008643. DOI:10.1161/JAHA.118.008643.
23. Herr M, Robine JM, Pinot J, et al. Polypharmacy and frailty: prevalence, relationship, and impact on mortality in a French sample of 2350 old people. Pharmacoepidemiol Drug Saf. 2015;24(6):637-46. DOI:10.1002/pds.3772.
24. Piccini JP, Hellkamp AS, Washam JB, et al. Polypharmacy and the Efficacy and Safety of Rivaroxaban Versus Warfarin in the Prevention of Stroke in Patients With Nonvalvular Atrial Fibrillation. Circulation. 2015;133(4):352-60. DOI:10.1161/circulationaha.115.018544.
25. Gomez-Outes A, Lagunar-Ruiz J, Terleira-Fernandez AI, et al. Causes of Death in Anticoagulated Patients With Atrial Fibrillation. J Am Coll Cardiol. 2016;68(23):2508-21. DOI:10.1016/j.jacc.2016.09.944.
26. Mak KH. Coronary and mortality risk of novel oral antithrombotic agents: a meta-analysis of large randomised trials. BMJ Open. 2012;2(5):e001592. DOI:10.1136/bmjopen-2012-001592.
27. Loke YK, Pradhan S, Yeong JK, Kwok CS. Comparative coronary risks of apixaban, rivaroxaban and dabigatran: a meta-analysis and adjusted indirect comparison. Br J Clin Pharmacol. 2014;78(4):707-17. DOI:10.1111/bcp.12376.
28. Деменко Т.Н., Чумакова Г.А., Чугунова Ю.В. Особенности когнитивной функции у пациентов с фибрилляцией предсердий. Анналы Аритмологии. 2015;12(4):215-24. DOI:10.15275/annaritmol.2015.4.3.
29. Туров А.Н., Панфилов С.В., Чиглинцева О.В. Эффективность, безопасность и приверженность при использовании новых антикоагулянтов у пациентов с фибрилляцией предсердий старше 75 лет. Рациональная Фармакотерапия в Кардиологии. 2020;16(1):10-8. DOI:10.20996/1819-6446-2020-20-07.
Об авторах
Н. М. ВоробьёваРоссия
Воробьёва Наталья Михайловна.
Москва
О. Н. Ткачёва
Россия
Ткачёва Ольга Николаевна.
Москва
Рецензия
Для цитирования:
Воробьёва Н.М., Ткачёва О.Н. Значение безопасности антикоагулянтной терапии у пожилых пациентов с фибрилляцией предсердий и высоким риском кровотечений: акцент на ривароксабан. Рациональная Фармакотерапия в Кардиологии. 2023;19(1):101-106. https://doi.org/10.20996/1819-6446-2023-01-02
For citation:
Vorobyeva N.M., Tkacheva O.N. Value of Safety of Anticoagulant Therapy in Elderly Patient with Atrial Fibrillation and High Risk of Bleeding. Rational Pharmacotherapy in Cardiology. 2023;19(1):101-106. (In Russ.) https://doi.org/10.20996/1819-6446-2023-01-02

















































