Перейти к:
Бета-адреноблокаторы при хронической сердечной недостаточности с сохранной фракцией выброса левого желудочка: возможен ли депрескрайбинг?
https://doi.org/10.20996/1819-6446-2023-2987
EDN: JMTTBF
Аннотация
Хроническая сердечная недостаточность (ХСН) — сложный клинический синдром, характеризующийся плохим прогнозом. По данным российского эпидемиологического исследования ЭПОХА-ХСН, более половины больных ХСН имеют сохранную фракцию выброса левого желудочка (ФВ ЛЖ). До сих пор ни один класс препаратов не доказал своей эффективности в отношении улучшения прогноза этого заболевания. Несмотря на то, что в действующих клинических рекомендациях не поддерживается рутинное использование бета-адреноблокаторов (b-АБ) у больных ХСН с сохранной ФВ ЛЖ при отсутствии других показаний к ним, многие пациенты с ХСН с сохранной ФВ ЛЖ принимают эти лекарственные средства необоснованно. В обзоре представлены данные исследований, посвященных изучению эффективности и безопасности b-АБ при ХСН с сохранной ФВ ЛЖ и их отмены. В большинство исследований включали больных ХСН с ФВ ЛЖ >40%, т.е. не только с сохранной, но и с промежуточной ФВ ЛЖ. При этом лишь в единичных работах анализировали только пациентов с ФВ ЛЖ ≥50%. Если в ряде исследований реальной клинической практики и метаанализе таких исследований был продемонстрирован положительный эффект b-АБ при ХСН с ФВ ЛЖ >40%, то в рандомизированных клинических исследованиях и их метаанализах был выявлен либо незначительный положительный эффект, либо его отсутствие. В исследованиях с участием только пациентов с ФВ ЛЖ >50% показано либо отсутствие эффекта b-АБ, либо даже их негативное действие. К настоящему моменту опубликована одна работа, посвященная изучению отмены b-АБ у пациентов с ХСН с сохранной ФВ ЛЖ и хронотропной недостаточностью, которое показало положительный эффект депрескрайбинга на переносимость физической нагрузки и качество жизни. Ввиду противоречивости данных требуется проведение хорошо спланированных исследований, направленных на изучение влияния b-АБ на симптомы и прогноз у больных ХСН с ФВ ЛЖ ≥50%. Перспективы депрескрайбинга b-АБ при ХСН с сохранной ФВ ЛЖ также требуют дальнейшего изучения и проведения рандомизированных клинических исследований, в т.ч. для определения групп пациентов, которым это может быть полезно.
Ключевые слова
Для цитирования:
Закиев В.Д., Воробьёва Н.М., Малая И.П., Гвоздева А.Д., Ткачева О.Н. Бета-адреноблокаторы при хронической сердечной недостаточности с сохранной фракцией выброса левого желудочка: возможен ли депрескрайбинг? Рациональная Фармакотерапия в Кардиологии. 2023;19(6):607-613. https://doi.org/10.20996/1819-6446-2023-2987. EDN: JMTTBF
For citation:
Zakiev V.D., Vorobyeva N.M., Malaya I.P., Gvozdeva A.D., Tkacheva O.N. Beta-blockers in chronic heart failure with preserved left ventricular ejection fraction: is deprescribing possible? Rational Pharmacotherapy in Cardiology. 2023;19(6):607-613. (In Russ.) https://doi.org/10.20996/1819-6446-2023-2987. EDN: JMTTBF
Введение
Хроническая сердечная недостаточность (ХСН) — сложный клинический синдром с симптомами и признаками, возникающими в результате любого структурного или функционального нарушения наполнения желудочков или выброса крови [1]. В настоящее время ХСН классифицируется по величине фракции выброса (ФВ) левого желудочка (ЛЖ) на 3 группы: с низкой (<40%), умеренно сниженной (промежуточной) (40-49%) и сохранной (≥50%) ФВ ЛЖ [1-3]. Длительное время при ХСН сохранной считали ФВ ЛЖ, равную или >40%, однако на сегодняшний день критерием сохранной ФВ ЛЖ является величина ≥50%. Такое историческое несоответствие в классификации затрудняет интерпретацию результатов исследований, т.к. во многие из них включали пациентов с ФВ ЛЖ >40%, т.е. в анализ попадали и больные ХСН с промежуточной ФВ ЛЖ.
По данным российского эпидемиологического исследования ЭПОХА-ХСН, за 20 лет распространенность ХСН увеличилась с 6,1 до 8,2%, при этом прогноз пациентов по-прежнему остаётся неблагоприятным: медиана времени дожития при ХСН I-II функционального класса составляет 8,4 (95% доверительный интервал (ДИ): 7,8–9,1) года, а при ХСН III-IV функционального класса — всего 3,8 (95% ДИ: 3,4-4,2) года [4]. Более 50% больных ХСН имеют сохранную ФВ ЛЖ, при этом доля таких пациентов продолжает увеличиваться [4]. По данным российских регистров, 5-летняя выживаемость больных ХСН с сохранной ФВ ЛЖ составляет 74,4%, а средняя частота госпитализаций в течение года наблюдения — 16,2% [5].
В основе ХСН с сохранной и низкой ФВ ЛЖ лежат различные этиологические и патофизиологические механизмы, что требует разного подхода к лечению этих состояний [6]. Несмотря на широкую распространенность ХСН с сохранной ФВ ЛЖ, до сих пор ни один класс препаратов не доказал свою эффективность в отношении улучшения прогноза этого заболевания [6]. В недавно опубликованном консенсусе экспертов Американской коллегии кардиологов для лечения ХСН с сохранной ФВ ЛЖ рекомендуется использовать ингибиторы натрий-глюкозного котранспортера (дапаглифлозин или эмпаглифлозин), а также ингибиторы ангиотензиновых рецепторов и неприлизина, антагонисты минералокортикоидных рецепторов, блокаторы рецепторов к ангиотензину и диуретики (у пациентов с задержкой жидкости) [7]. Однако, как показали исследования, эти препараты не снижали смертность пациентов, хотя и уменьшали частоту госпитализаций.
Эффективность различных бета-адреноблокаторов (β-АБ) при лечении ХСН с низкой ФВ ЛЖ была продемонстрирована в многочисленных рандомизированных клинических исследованиях (РКИ) [8-12], что нашло отражение в клинических рекомендациях — на сегодняшний день β-АБ являются одним из основных компонентов терапии ХСН с низкой ФВ ЛЖ, значимо улучшая прогноз больных. Однако при ХСН с сохранной ФВ ЛЖ при отсутствии других показаний к β-АБ их назначение не рекомендовано [1, 2, 7].
С другой стороны, в реальной клинической практике и клинических исследованиях многие больные ХСН с сохранной ФВ ЛЖ всё же принимают β-АБ. Например, в исследовании PARAGON-HF β-АБ получали 80% пациентов, однако далеко не все из них имели показания к их назначению [13]. По данным B. Yum и соавт., 68% гериатрическим пациентам, госпитализированным в стационар по поводу ХСН с сохранной ФВ ЛЖ, при выписке были назначены β-АБ, при этом только 60% из них они были показаны в связи с другими причинами, такими как нарушения ритма сердца или перенесенный инфаркт миокарда [14]. Согласно опросу, почти четверть врачей назначают β-АБ больным ХСН с сохранной ФВ ЛЖ без четких показаний к ним, в то же время 40% врачей не отменяют назначенные ранее β-АБ или делают это редко [15].
Обзор основных исследований бета-адреноблокаторов при ХСН с сохранной ФВ ЛЖ
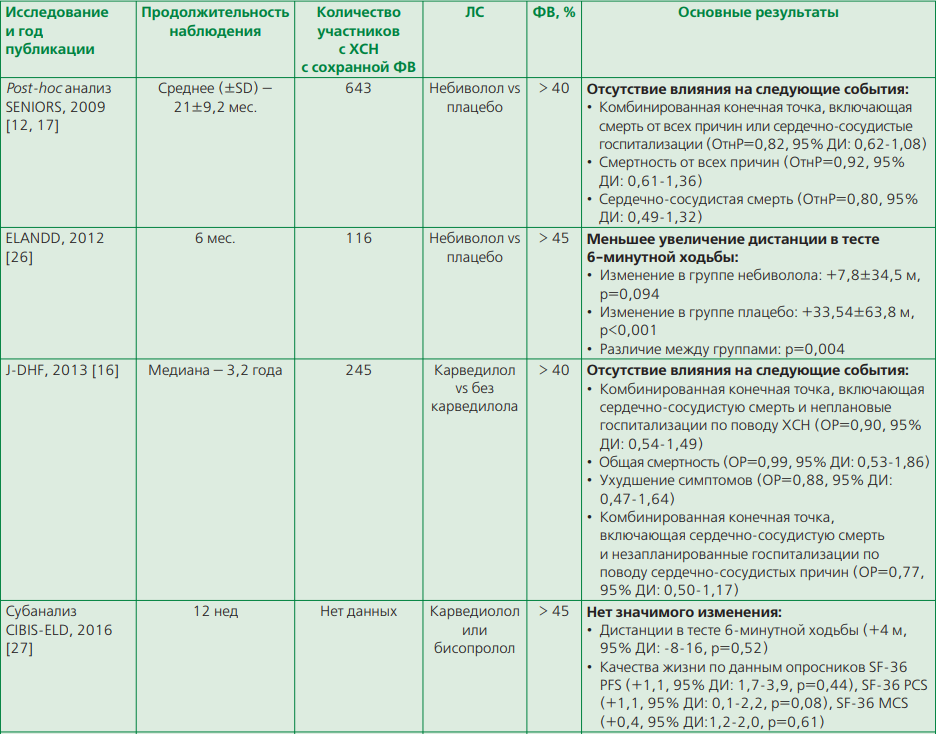
На сегодняшний день проведено несколько РКИ, посвященных изучению эффективности β-АБ при ХСН с сохранной ФВ ЛЖ. Эти исследования в основном были небольшими по численности или представляли собой вторичный анализ или субанализ данных более крупных исследований. В некоторых из них оценивали только "суррогатные" конечные точки (дистанцию в тесте 6-минутной ходьбы, изменение концентрации натрийуретических пептидов (НУП), эхокардиографические показатели), а также включали в анализ больных ХСН с ФВ ЛЖ >40% (табл. 1).
Результаты этих исследований неоднозначные. Например, в J-DHF и SENIORS не было продемонстрировано значимого влияния β-АБ на сердечно-сосудистую и общую смертность у больных ХСН с ФВ ЛЖ >40% [12, 16, 17]. В обоих РКИ частоту госпитализаций оценивали только в составе комбинированных конечных точек, причём в J-DHF учитывали незапланированные госпитализации по поводу ХСН и сердечно-сосудистых причин (в составе разных комбинированных конечных точек), а в SENIORS — незапланированные госпитализации в связи с сердечно-сосудистыми причинами. При этом не было выявлено влияния β-АБ на риск всех комбинированных конечных точек.
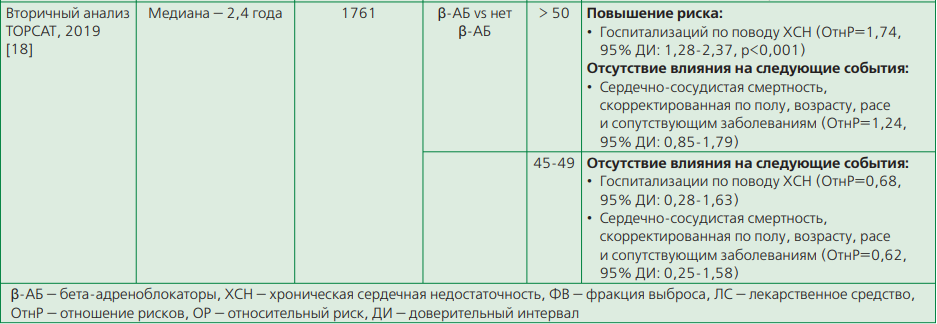
Вторичный анализ исследования TOPCAT, из которого были исключены пациенты из России и Грузии, показал увеличение риска госпитализаций по поводу ХСН на 74% у пациентов с ФВ ЛЖ ≥50% по сравнению с больными, не получавшими β-АБ (отношение рисков (ОтнР)=1,74, 95% доверительнвй интервал (ДИ): 1,28-2,37, р<0,001), при этом приём β-АБ не оказывал влияния на сердечно-сосудистую смертность [18]. В то же время среди пациентов с ФВ ЛЖ 45-49% увеличения риска госпитализаций по поводу ХСН у пациентов, принимавших β-АБ, не отмечено.
Заслуживает отдельного внимания опубликованный в 2018 г. метаанализ 11 РКИ, включивший 575 пациентов с промежуточной ФВ ЛЖ и 244 пациента с сохранной ФВ ЛЖ [19]. У больных ХСН с сохранной ФВ ЛЖ β-АБ по сравнению с плацебо не влияли на риск общей смертности (ОтнР=1,79, 95% ДИ: 0,78-4,10; р=0,17), сердечно-сосудистой смертности (ОтнР=1,77, 95% ДИ: 0,61-5,14; р=0,29), госпитализаций по сердечно-сосудистым причинам (ОтнР=0,66, 95% ДИ: 0,37-1,18; р=0,16), а также комбинированной конечной точки (сердечно-сосудистая смертность + госпитализации по сердечно-сосудистым причинам) (ОтнР=0,66, 95% ДИ: 0,38-1,15; р=0,14). У больных ХСН с промежуточной ФВ ЛЖ терапия β-АБ была ассоциирована со снижением риска сердечно-сосудистой смертности на 52% (ОтнР=0,48, 95% ДИ: 0,24-0,97; р=0,04). Таким образом, результаты метаанализа указывают на то, что β-АБ не влияют на прогноз у больных ХСН с сохранной ФВ ЛЖ, но могут быть эффективны при ХСН с промежуточной ФВ ЛЖ.
Данные исследований реальной клинической практики также противоречивы. Например, по данным F. M. Gomez-Soto и соавт., у 1085 больных ХСН со средней ФВ ЛЖ 58,7±3,2% (из них 378 принимали бисопролол или карведилол) β-АБ снижали риск общей смертности на 63% (относительный риск (ОР)=0,37, 95% ДИ: 0,21-0,50), сердечно-сосудистой смертности на 69% (ОР=0,31, 95% ДИ: 0,18-0,45), а также частоту скорректированных по полу и возрасту госпитализаций (на 100 пациенто/лет) — 13,6 против 19,2 (р<0,001) [20]. Однако следует отметить, что в группе β-АБ было больше пациентов с ишемической болезнью сердца или инсультом в анамнезе, хронической болезнью почек, дислипидемиями и курящих. В голландском исследовании (443 пациента с ХСН и ФВ ЛЖ >40%) также было выявлено снижение риска смерти на 43% (ОтнР=0,57, 95% ДИ: 0,37-0,88, p=0,01) [21]. В крупном шведском регистре ХСН у пациентов с сохранной ФВ ЛЖ β-АБ снижали риск смерти от всех причин всего на 7% (ОтнР=0,93, 95% ДИ: 0,86-0,996; р=0,04), но при этом не влияли на комбинированную конечную точку, включавшую смерть от всех причин и госпитализации по причине ХСН (ОтнР=0,98, 95% ДИ: 0,92-1,04; р=0,46) [22]. В то же время, по данным регистра OPTIMIZE-HF (4153 пациента с ХСН и ФВ ЛЖ >40% после выписки из стационара) инициация терапии β-АБ не влияла на 1-летнюю смертность (ОтнР=0,94, 95% ДИ: 0,84-1,07), повторные госпитализации в течение 1 года (ОтнР=0,98, 95% ДИ: 0,90-1,06), а также на комбинированную точку, включавшую оба этих события (ОтнР=0,98, 95% ДИ: 0,91-1,06) [23]. По данным исследования CHS, среди 342 больных ХСН с ФВ ЛЖ >40% применение β-АБ также не влияло на риск смерти от всех причин (ОтнР=0,56, 95% ДИ: 0,27-1,13) [24].
По данным метаанализа наблюдательных исследований и РКИ, опубликованного в 2016 г., β-АБ улучшали выживаемость больных ХСН с сохранной ФВ ЛЖ на 21% (ОР=0,79, 95% ДИ: 0,66-0,95) в 5 исследованиях с псевдорандомизацией (n=12,315) и на 30% (ОР=0,70, 95% ДИ: 0,52-0,94) в 6 исследованиях без псевдорандомизации (n=15,275), но не оказывали влияния на риск смерти (ОР=0,80, 95% ДИ: 0,61-1,05) в 3 РКИ (n=1046) [25]. Объединённый анализ показал, что в целом терапия β-АБ снижала риск смерти на 21% (ОР=0,79, 95% ДИ: 0,71-0,88).
Исследования также показали, что применение β-АБ при ХСН с сохранной ФВ ЛЖ не улучшает симптомы и качество жизни пациентов. Например, в исследовании ELANDD у пациентов с ФВ ЛЖ >45%, получавших небиволол, был выявлен меньший прирост дистанции в тесте 6-минутной ходьбы по сравнению с пациентами, получавшими плацебо, при отсутствии различий по пиковому потреблению кислорода (peakVO2) и качеству жизни [26]. В субанализе исследования CIBIS-ELD у больных ХСН с сохранной ФВ через 12 недель приема β-АБ (бисопролола или карведилола) также не было выявлено прироста дистанции в тесте 6-минутной ходьбы и улучшения качества жизни по сравнению с исходным уровнем [27].
Имеются данные, что использование β-АБ при ХСН с сохранной ФВ ЛЖ ассоциируется с повышением уровня НУП, а также не влияет на диастолическую функцию ЛЖ по данным эхокардиографии [18][26-29]. Метаанализ 5 исследований, включивший 538 больных ХСН с сохранной ФВ ЛЖ, не обнаружил влияния β-АБ на показатели тяжести ХСН (функциональный класс по NYHA, переносимость физической нагрузки, выраженную в метаболических эквивалентах, или уровень НУП в крови) по сравнению с контролем [30].
Таким образом, в большинство исследований включали больных ХСН с ФВ ЛЖ >40%, т.е. не только с сохранной, но и с промежуточной ФВ ЛЖ (согласно текущей классификации ХСН). При этом лишь в единичных работах анализировали только пациентов с ФВ ЛЖ ≥50%. Если в ряде исследований реальной клинической практики и мета-анализе таких исследований был продемонстрирован положительный эффект β-АБ при ХСН с ФВ ЛЖ >40%, то в РКИ и их метаанализах был выявлен либо незначительный положительный эффект, либо его отсутствие. В исследованиях с участием только пациентов с ФВ ЛЖ >50% показано либо отсутствие эффекта β-АБ, либо даже их негативное действие. Кроме этого, результаты исследований необходимо интерпретировать с осторожностью из-за возможного наличия заболеваний (например, перенесенного ранее инфаркта миокарда), при которых β-АБ могут существенно улучшать прогноз [31]. Исходя из вышеизложенного, депрескрайбинг β-АБ у больных ХСН с сохранной ФВ ЛЖ, не имеющих других показаний для их назначения, представляется актуальным направлением длядальнейшего изучения влияния β-АБ на состояние и прогноз пациентов.
Таблица 1. Результаты некоторых рандомизированных клинических исследований β-АБ при ХСНссохранной ФВ ЛЖ
Возможность депрескрайбинга бета-адреноблокаторов при ХСН с сохранной ФВ ЛЖ
Депрескрайбинг — это практика запланированной контролируемой отмены, замены и снижения дозы лекарственных средств. Он рассматривается как один из методов борьбы с полипрагмазией. Как общая концепция депрескрайбинг может быть представлен в нескольких режимах:
1) Отмена препарата, которая может выполнена как одномоментно, так и в режиме постепенного понижения дозы (tapering).
2) Снижение дозы до минимально эффективной или до признанной "низкой" (по данным клинических исследований), также в режиме постепенного снижения дозы (tapering).
3) Замена на более безопасный класс препаратов.
К настоящему моменту опубликована всего одна работа, посвященная изучению отмены β-АБ при ХСН с сохранной ФВ ЛЖ. Это проспективное многоцентровое РКИ PRESERVE-HR, в которое включили 52 пациента со стабильной ХСН с ФВ ЛЖ >50% и хронотропной недостаточностью, принимавших β-АБ не менее 12 недель (наиболее назначаемый β-АБ — бисопролол в медианной дозе 2,5 мг) [32][33]. Пациенты были рандомизированы в группу отмены β-АБ и в контрольную группу (продолжение приема β-АБ). Через 30 дней после рандомизации в группе отмены β-АБ оказались больше частота сердечных сокращений (ЧСС) при пиковой нагрузке (127 против 97 уд/мин; р<0,001) и значения пикового потребления кислорода (14,3 против 12,2 мл/кг/мин, р<0,001). Кроме этого, было отмечено улучшение суррогатных показателей качества жизни и уменьшение конечно-диастолического давления в ЛЖ по данным эхокардиографии, однако значимых изменений уровня НУП, других эхокардиографических маркеров или когнитивных параметров не обнаружили.
Какова целесообразность применения бета-адреноблокаторов у больных ХСН с сохранной ФВ?
Существует широко распространенное мнение, что фармакологическое снижение ЧСС приносит пользу больным ХСН с сохранной ФВ ЛЖ, поскольку снижение ЧСС способствует увеличению времени наполнения желудочков. Однако, экспериментальные данные не подтверждают эту точку зрения и свидетельствуют о том, что более низкая ЧСС за счет увеличения времени наполнения камер сердца увеличивает также давление наполнения и диастолическое напряжение на стенки ЛЖ, что усугубляет симптомы и снижает переносимость нагрузок [34]. Это может объяснить наблюдаемое в клинических исследованиях повышение уровня НУП и снижение толерантности к физической нагрузке у пациентов, получающих β-АБ [26][29]. Польза более высокой ЧСС у больных ХСН с сохранной ФВ ЛЖ была продемонстрирована в исследовании myPACE, в которое включали пациентов с имплантированным кардиостимулятором [35]. Более высокая базовая частота стимуляции приводила к улучшению качества жизни пациентов, снижению уровня NT-proBNP через 1 мес. (р=0,02) и увеличению физической активности через 6 мес. и 1 год (р=0,02) по сравнению с контрольной группой.
Использование β-АБ при ХСН с сохранной ФВ ЛЖ может приводить к развитию хронотропной недостаточности. Хронотропная недостаточность определяется как неадекватное увеличение ЧСС во время физической нагрузки. По данным К. Smarz и соавт., хронотропная недостаточность была выявлена у 81% пациентов, принимающих β-АБ (среди которых 64% имели ХСН, из них более половины — ХСН с сохранной ФВ ЛЖ) [36]. При этом у пациентов, принимавших β-АБ, наличие хронотропной недостаточности ассоциировалось с более низкой переносимостью физической нагрузки независимо от дозы препарата. Однако, в небольшом исследовании, проведенном в клинике Mayo [37], у больных ХСН с сохранной ФВ ЛЖ и хронотропной недостаточностью имплантация кардиостимулятора с целью увеличения ЧСС при физической нагрузке не приводила к улучшению переносимости физической нагрузки и была связана с увеличением частоты нежелательных явлений. Помимо этого, несмотря на то что воспаление и фиброз являются основными патогенетическими механизмами ХСН с сохранной ФВ ЛЖ [38], ряд авторов рассматривает повышенный тонус симпатической нервной системы как один из возможных механизмов развития ХСН с сохранной ФВ ЛЖ у некоторых пациентов [39, 40]. Соответственно, логично предположить, что у этой группы пациентов β-АБ могут быть полезны. Однако в этом случае необходимо соблюдение баланса между влиянием на тонус симпатической нервной системы и хронотропной недостаточностью, развитию которой может способствовать прием β-АБ.
Заключение
Таким образом, применение β-АБ у больных ХСН с сохранной ФВ ЛЖ и связанное с этим снижение ЧСС, вероятно, может оказывать негативное влияние на симптомы и качество жизни и приводить к увеличению частоты госпитализаций по поводу ХСН. К тому же, большинство имеющихся исследований не позволяют уверенно судить об эффективности β-АБ у больных ХСН с сохранной ФВ ЛЖ в виду того, что в них также включали и пациентов с промежуточной ФВ ЛЖ и сопутствующими заболеваниями, для которых β-АБ улучшают прогноз.
В связи с вышесказанным требуется проведение хорошо спланированных исследований, направленных на изучение влияния β-АБ на симптомы и прогноз у больных ХСН с ФВ ЛЖ ≥50% и на определение групп пациентов, которым эти средства могут быть полезны. Перспективы депрескрайбинга β-АБ при ХСН с сохранной ФВ ЛЖ также требуют дальнейшего изучения и проведения РКИ.
Отношения и Деятельность. Нет.
Relationships and Activities. None.
Список литературы
1. Heidenreich PA, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/ American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2022;145(18):e895-e1032. DOI:10.1161/CIR.0000000000001063.
2. McDonagh TA, Metra M, Adamo M, et al; ESC Scientific Document Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-3726. DOI:10.1093/eurheartj/ehab368.
3. Хроническая сердечная недостаточность. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(11):4083. DOI:10.15829/1560-4071-2020-4083.
4. Поляков Д. С., Фомин И. В., Беленков Ю. Н. и др. Хроническая сердечная недостаточность в Российской Федерации: что изменилось за 20 лет наблюдения? Результаты исследования ЭПОХА-ХСН. Кардиология. 2021;61(4):4-14. DOI:10.18087/cardio.2021.4.n1628.
5. Драпкина О. М., Бойцов С. А., Омельяновский В. В. и др. Социально-экономический ущерб, обусловленный хронической сердечной недостаточностью, в Российской Федерации. Российский кардиологический журнал. 2021;26(6):4490. DOI:10.15829/1560-4071-2021-4490.
6. Shah SJ, Borlaug BA, Kitzman DW, et al. Research Priorities for Heart Failure with Preserved Ejection Fraction: National Heart, Lung, and Blood Institute Working Group Summary. Circulation. 2020; 141(12):1001-1026. DOI:10.1161/CIRCULATIONAHA.119.041886.
7. Kittleson MM, Panjrath GS, Amancherla K, et al. 2023 ACC Expert Consensus Decision Pathway on Management of Heart Failure With Preserved Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol. 2023;81(18):1835-1878. DOI:10.1016/j.jacc.2023.03.393.
8. Packer M, Bristow MR, Cohn JN, et al. The effect of carvedilol on morbidity and mortality in patients with chronic heart failure. U. S. Carvedilol Heart Failure Study Group. N Engl J Med. 1996;334(21):1349-55. DOI:10.1056/NEJM199605233342101.
9. Packer M, Coats AJ, Fowler MB, et al; Carvedilol Prospective Randomized Cumulative Survival Study Group. Effect of carvedilol on survival in severe chronic heart failure. N Engl J Med. 2001;344(22):1651-8. DOI:10.1056/NEJM200105313442201.
10. The Cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomised trial. Lancet. 1999;353(9146):9-13. DOI:10.1016/S0140-6736(98)11181-9.
11. Effect of metoprolol CR/XL in chronic heart failure: Metoprolol CR/XL Randomised Intervention Trial in Congestive Heart Failure (MERIT-HF). Lancet 1999;353:2001-7. DOI:10.1016/S0140-6736(99)04440-2.
12. Flather MD, Shibata MC, Coats AJ, et al; SENIORS Investigators. Randomized trial to determine the effect of nebivolol on mortality and cardiovascular hospital admission in elderly patients with heart failure (SENIORS). Eur Heart J. 2005;26(3):215-25. DOI:10.1093/eurheartj/ehi115.
13. Solomon SD, McMurray JJV, Anand IS, et al; PARAGON-HF Investigators and Committees. Angiotensin-Neprilysin Inhibition in Heart Failure with Preserved Ejection Fraction. N Engl J Med. 2019;381(17):1609-1620. DOI:10.1056/NEJMoa1908655.
14. Yum B, Archambault A, Levitan EB, et al. Indications for β-Blocker Prescriptions in Heart Failure with Preserved Ejection Fraction. J Am Geriatr Soc. 2019;67(7):1461-1466. DOI:10.1111/jgs.15977.
15. Musse M, Lau JD, Yum B, et al. Physician Perspectives on the Use of Beta Blockers in Heart Failure With Preserved Ejection Fraction. Am J Cardiol. 2023;193:70-74. DOI:10.1016/j.amjcard.2023.01.050
16. Yamamoto K, Origasa H, Hori M; J-DHF Investigators. Effects of carvedilol on heart failure with preserved ejection fraction: the Japanese Diastolic Heart Failure Study (J-DHF). Eur J Heart Fail. 2013;15(1):110-8. DOI:10.1093/eurjhf/hfs141.
17. van Veldhuisen DJ, Cohen-Solal A, Böhm M, et al; SENIORS Investigators. Beta-blockade with nebivolol in elderly heart failure patients with impaired and preserved left ventricular ejection fraction: Data From SENIORS (Study of Effects of Nebivolol Intervention on Outcomes and Rehospitalization in Seniors With Heart Failure). J Am Coll Cardiol. 2009;53(23):2150-8. DOI:10.1016/j.jacc.2009.02.046.
18. Silverman DN, Plante TB, Infeld M, et al. Association of β-Blocker Use With Heart Failure Hospitalizations and Cardiovascular Disease Mortality Among Patients With Heart Failure With a Preserved Ejection Fraction: A Secondary Analysis of the TOPCAT Trial. JAMA Netw Open. 2019;2(12):e1916598. DOI:10.1001/jamanetworkopen.2019.16598.
19. Cleland JGF, Bunting KV, Flather MD, et al; Beta-blockers in Heart Failure Collaborative Group. Beta-blockers for heart failure with reduced, mid-range, and preserved ejection fraction: an individual patient-level analysis of double-blind randomized trials. Eur Heart J. 2018;39(1):26-35. DOI:10.1093/eurheartj/ehx564.
20. Gomez-Soto FM, Romero SP, Bernal JA, et al. Mortality and morbidity of newly diagnosed heart failure with preserved systolic function treated with β-blockers: a propensity-adjusted case-control populational study. Int J Cardiol. 2011;146(1):51-5. DOI:10.1016/j.ijcard.2009.06.009.
21. Dobre D, van Veldhuisen DJ, DeJongste MJ, et al. Prescription of beta-blockers in patients with advanced heart failure and preserved left ventricular ejection fraction. Clinical implications and survival. Eur J Heart Fail. 2007;9(3):280-6. DOI:10.1016/j.ejheart.2006.07.008.
22. Lund LH, Benson L, Dahlström U, et al. Association between use of β-blockers and outcomes in patients with heart failure and preserved ejection fraction. JAMA. 2014;312(19):2008-18. DOI:10.1001/jama.2014.15241.
23. Hernandez AF, Hammill BG, O’Connor CM, et al. Clinical effectiveness of betablockers in heart failure: findings from the OPTIMIZE-HF (Organized Program to Initiate Lifesaving Treatment in Hospitalized Patients with Heart Failure) Registry. J Am Coll Cardiol. 2009;53(2):184-92. DOI:10.1016/j.jacc.2008.09.031.
24. Chan JD, Rea TD, Smith NL, et al. Association of beta-blocker use with mortality among patients with congestive heart failure in the Cardiovascular Health Study (CHS). Am Heart J. 2005;150(3):464-70. DOI:10.1016/j.ahj.2004.12.022.
25. Fukuta H, Goto T, Wakami K, Ohte N. The effect of beta-blockers on mortality in heart failure with preserved ejection fraction: A meta-analysis of observational cohort and randomized controlled studies. Int J Cardiol. 2017;228:4-10. DOI:10.1016/j.ijcard.2016.11.239.
26. Conraads VM, Metra M, Kamp O, et al. Effects of the long-term administration of nebivolol on the clinical symptoms, exercise capacity, and left ventricular function of patients with diastolic dysfunction: results of the ELANDD study. Eur J Heart Fail. 2012;14(2):219-25. DOI:10.1093/eurjhf/hfr161.
27. Edelmann F, Musial-Bright L, Gelbrich G, et al; CIBIS-ELD Investigators and Project Multicenter Trials in the Competence Network Heart Failure. Tolerability and Feasibility of Beta-Blocker Titration in HFpEF Versus HFrEF: Insights From the CIBIS-ELD Trial. JACC Heart Fail. 2016;4(2):140-149. DOI:10.1016/j.jchf.2015.10.008.
28. Harada E, Mizuno Y, Ishii M, et al. β-Blockers are associated with increased B-type natriuretic peptide levels differently in men and women in heart failure with preserved ejection fraction. Am J Physiol Heart Circ Physiol. 2022;323(2):H276-H284. DOI:10.1152/ajpheart.00029.2022.
29. Bergström A, Andersson B, Edner M, et al. Effect of carvedilol on diastolic function in patients with diastolic heart failure and preserved systolic function. Results of the Swedish Doppler-echocardiographic study (SWEDIC). Eur J Heart Fail. 2004;6(4):453-61. DOI:10.1016/j.ejheart.2004.02.003.
30. Fukuta H, Goto T, Wakami K, et al. Effect of beta-blockers on heart failure severity in patients with heart failure with preserved ejection fraction: a meta-analysis of randomized controlled trials. Heart Fail Rev. 2021;26(1):165-171. DOI:10.1007/s10741-020-10013-5
31. Knuuti J, Wijns W, Saraste A, et al; ESC Scientific Document Group. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41(3):407-477. DOI:10.1093/eurheartj/ehz425.
32. Palau P, Seller J, Domínguez E, et al. Beta-blockers withdrawal in patients with heart failure with preserved ejection fraction and chronotropic incompetence: Effect on functional capacity rationale and study design of a prospective, randomized, controlled trial (The Preserve-HR trial). Clin Cardiol. 2020;43(5):423-429. DOI:10.1002/clc.23345.
33. Palau P, Seller J, Domínguez E, et al. Effect of β-Blocker Withdrawal on Functional Capacity in Heart Failure and Preserved Ejection Fraction. J Am Coll Cardiol. 2021;78(21):2042-2056. DOI:10.1016/j.jacc.2021.08.073.
34. Colin P, Ghaleh B, Hittinger L, et al. Differential effects of heart rate reduction and beta-blockade on left ventricular relaxation during exercise. Am J Physiol Heart Circ Physiol. 2002;282(2):H672-9. DOI:10.1152/ajpheart.00547.2001.
35. Infeld M, Wahlberg K, Cicero J, et al. Effect of Personalized Accelerated Pacing on Quality of Life, Physical Activity, and Atrial Fibrillation in Patients With Preclinical and Overt Heart Failure With Preserved Ejection Fraction: The myPACE Randomized Clinical Trial. JAMA Cardiol. 2023;8(3):213-221. DOI:10.1001/jamacardio.2022.5320.
36. Smarz K, Tysarowski M, Zaborska B, et al. Chronotropic Incompetence Limits Aerobic Exercise Capacity in Patients Taking Beta-Blockers: Real-Life Observation of Consecutive Patients. Healthcare (Basel). 2021;9(2):212. DOI:10.3390/healthcare9020212.
37. Reddy YNV, Koepp KE, Carter R, et al. Rate-Adaptive Atrial Pacing for Heart Failure With Preserved Ejection Fraction: The RAPID-HF Randomized Clinical Trial. JAMA. 2023;329(10):801-809. DOI:10.1001/jama.2023.0675.
38. Агеев Ф. Т., Овчинников А. Г. Диастолическая сердечная недостаточность: 20 лет спустя. Актуальные вопросы патогенеза, диагностики и лечения сердечной недостаточности с сохраненной ФВ ЛЖ. Кардиология. 2023;63(3):3-12. DOI:10.18087/cardio.2023.3.n2376.
39. Kaye DM, Nanayakkara S, Wang B, et al. Characterization of Cardiac Sympathetic Nervous System and Inflammatory Activation in HFpEF Patients. JACC Basic Transl Sci. 2022;7(2):116-127. DOI:10.1016/j.jacbts.2021.11.007.
40. Bengel FM. Heart Failure With Preserved Ejection Fraction: A Nerve-Wrecking Condition. JACC Cardiovasc Imaging. 2022;15(4):669-671. DOI:10.1016/j.jcmg.2022.01.002.
Об авторах
В. Д. ЗакиевРоссия
Закиев Вадим Дмитриевич
Москва
eLibrary SPIN 3631-670
Н. М. Воробьёва
Россия
Воробьёва Наталья Михайловна
Москва
eLibrary SPIN 3269-1397
И. П. Малая
Россия
Малая Ирина Павловна
Москва
eLibrary SPIN 7839-8835
А. Д. Гвоздева
Россия
Гвоздева Анна Дмитриевна
Москва
eLibrary SPIN 6274-2097
О. Н. Ткачева
Россия
Ткачёва Ольга Николаевн
Москва
eLibrary SPIN 6129-5809
Дополнительные файлы
Рецензия
Для цитирования:
Закиев В.Д., Воробьёва Н.М., Малая И.П., Гвоздева А.Д., Ткачева О.Н. Бета-адреноблокаторы при хронической сердечной недостаточности с сохранной фракцией выброса левого желудочка: возможен ли депрескрайбинг? Рациональная Фармакотерапия в Кардиологии. 2023;19(6):607-613. https://doi.org/10.20996/1819-6446-2023-2987. EDN: JMTTBF
For citation:
Zakiev V.D., Vorobyeva N.M., Malaya I.P., Gvozdeva A.D., Tkacheva O.N. Beta-blockers in chronic heart failure with preserved left ventricular ejection fraction: is deprescribing possible? Rational Pharmacotherapy in Cardiology. 2023;19(6):607-613. (In Russ.) https://doi.org/10.20996/1819-6446-2023-2987. EDN: JMTTBF
JATS XML
















































