Перейти к:
Феномен полного отказа от лечения и отдаленные исходы у пациентов, перенесших острое нарушение мозгового кровообращения (по данным регистра ЛИС-2)
https://doi.org/10.20996/1819-6446-2024-3040
EDN: YGHNQV
Аннотация
Цель. Описать и проанализировать серию случаев абсолютной неприверженности (АН), а также отдаленные неблагоприятные исходы у больных, перенесших острое нарушение мозгового кровообращения (ОНМК), по данным проспективного регистра ЛИС-2 (Люберецкое исследование смертности 2).
Материал и методы. В исследовании были проанализированы результаты двух этапов проспективного наблюдения пациентов, перенесших ОНМК, включенных в регистр ЛИС-2 (n=960). Через 2,8 [2,1; 3,5] лет были проведены осмотр, опрос, оценка приверженности к лечению по разработанному оригинальному опроснику у 370 пациентов. Через 6,9 [6,1;7,7] лет у этих больных были оценены исходы. В анализ выживаемости в качестве компонентов первичной комбинированной конечной точки (ПККТ) вошли смерть от всех причин, нефатальные инфаркты миокарда и повторные ОНМК, экстренная госпитализация по поводу сердечно-с осудистых заболеваний.
Результаты. Согласно результатам заполненного пациентами опросника, 23 (6,2%) из 370 человек ответили, что не принимают назначенные лекарственные препараты (ЛП), т.е. абсолютно не привержены лечению. Абсолютно неприверженные пациенты чаще курили (р=0,004), были значимо менее коморбидно отягощены, по артериальной гипертонии (р<0,001) и ишемической болезни сердца (ИБС; р=0,03). Самой частой причиной АН было нежелание принимать ЛП в течение продолжительного времени (n=12; 52,2%), второй по частоте причиной было опасение побочных эффектов ЛП и вреда здоровью при длительном лечении (n=5; 21,7%). Компоненты ПККТ были зарегистрированы у 10 (43,5%) абсолютно неприверженных пациентов и у 104 (30,0%) человек остальной группы. Отмечено расхождение кривых выживаемости Каплана-М ейера для групп абсолютно неприверженных и всех остальных пациентов, не достигшее статистической значимости (р=0,12), так же, как и повышение риска неблагоприятных событий у больных, полностью отказавшихся от лечения: отношение рисков (ОР) =1,68, 95% доверительный интервал (ДИ) 0,87-3,21; р=0,12 (однофакторный анализ Кокса). Согласно результатам многофакторного регрессионного анализа Кокса, предикторами, значимо ассоциирующимися с увеличением риска возникновения компонентов ПККТ, были АН (ОР=2,66, 95% ДИ 1,06-6,68; р=0,037); наличие ИБС (ОР=2,18, 95% ДИ 1,13-4,24; р=0,021); увеличение возраста на каждый год (ОР=1,08, 95% ДИ 1,04-1,12; р<0,0001).
Заключение. Феномен полного отказа от терапии или АН отмечен в 6% случаев у пациентов, перенесших ОНМК. Его ведущей причиной является нежелание больных длительно принимать ЛП. У пациентов, перенесших ОНМК, показано, что наличие ИБС и полный отказ от рекомендованного лечения увеличивают риск неблагоприятных отдаленных исходов более, чем в 2 раза.
Ключевые слова
Для цитирования:
Лукина Ю.В., Кутишенко Н.П., Загребельный А.В., Гинзбург М.Л., Марцевич С.Ю., Драпкина О.М. Феномен полного отказа от лечения и отдаленные исходы у пациентов, перенесших острое нарушение мозгового кровообращения (по данным регистра ЛИС-2). Рациональная Фармакотерапия в Кардиологии. 2024;20(2):227-232. https://doi.org/10.20996/1819-6446-2024-3040. EDN: YGHNQV
For citation:
Lukina Yu.V., Kutishenko N.P., Zagrebelny A.V., Ginzburg M.L., Martsevich S.Yu., Drapkina O.M. The phenomenon of complete treatment refusal in patients with acute cerebrovascular accident (according to the LIS-2 registry). Rational Pharmacotherapy in Cardiology. 2024;20(2):227-232. (In Russ.) https://doi.org/10.20996/1819-6446-2024-3040. EDN: YGHNQV
Введение
Выполнение пациентом врачебных рекомендаций (ВР) или приверженность назначенному лечению остается одной из наиболее актуальных и сложно решаемых на сегодняшний день проблем современной медицины. Негативные последствия неприверженности пациентов рекомендованной терапии отражены в целом ряде исследовательских и аналитических работ и включают снижение эффективности и безопасности проводимого лечения, показателей качества жизни, повышение риска развития осложнений заболеваний, ухудшение прогноза заболевания и жизни, замену врачом потенциально более эффективной терапии на менее (в связи с отсутствием эффекта первой из-за неприверженности больного), ухудшение фармакоэкономических показателей и т.д. [1-3]. Приверженность пациентов классифицируется по нескольким позициям (степени выполнения врачебных рекомендаций, осознанности предпринимаемых действий, этапности возникновения и др.) [4]. Крайней степенью неприверженности больных является полный отказ от назначенного лечения.
Феномен отказа пациента от лечения (treatment refusal) или абсолютная неприверженность наиболее подробно изучен у онкологических больных, хотя встречается и у пациентов с другими заболеваниями [5]. Терминологически данный феномен чаще относят к области психологии и социологии, а аспекты этого явления обсуждаются в зарубежной литературе, главным образом, с этической стороны [6]. В исследованиях приверженности лечению у пациентов с сердечно-сосудистыми заболеваниями практически не встречается отдельное рассмотрение полного отказа больных от всей рекомендованной фармакотерапии и данные о феномене абсолютной неприверженности весьма ограничены.
Цель исследования — описать и проанализировать серию случаев абсолютной неприверженности, а также связь феномена отказа от лечения с отдаленными неблагоприятными исходами у больных, перенесших острое нарушение мозгового кровообращения (ОНМК), по данным регистра ЛИС-2 (Люберецкое исследование смертности 2).
Материал и методы
В исследовании были проанализированы результаты двух этапов проспективного наблюдения пациентов, перенесших ОНМК, включенных в регистр ЛИС-2 (n=960). Из 960, госпитализированных с диагнозом ОНМК, умерли в стационаре 207 человек, а 753 были выписаны. Через 2,8 [ 2,1; 3,5] лет были собраны сведения о выписанных пациентах: установить жизненный статус удалось у 688 (91,4%) человек, из которых 237 человек умерли, 77 человек отказались от осмотра и 4 пациента — от заполнения опросника. Таким образом, на втором этапе исследования были проведены опрос, осмотр, оценка приверженности к лечению по разработанному оригинальному опроснику 370 пациентов [7]. Через 6,9 [ 6,1;7,7] лет после начала исследования при телефонном контакте с этими пациентами или их родственниками были оценены исходы. В анализ выживаемости в качестве компонентов первичной комбинированной конечной точки (ПККТ) вошли смерть от всех причин, нефатальные инфаркты миокарда и повторные ОНМК, экстренная госпитализация по поводу сердечно-сосудистых заболеваний. Подробно дизайн и протокол регистра ЛИС-2, в том числе данные пациентов, обследованных на каждом этапе наблюдения, описаны в предыдущих публикациях [7-9].
Оценка приверженности лечению выполнялась с помощью оригинального опросника, применявшегося в регистре ЛИС-1 и модифицированного для пациентов, перенесших ОНМК [10]. С помощью этого же опросника определялись ведущие причины неприверженности и возможные пути ее преодоления, эффективные по мнению самих пациентов. В связи с тем, что не все пациенты заполнили все поля опросника, процент положительных и отрицательных ответов рассчитывался, исходя из фактического общего количества пациентов, ответивших на каждый вопрос анкеты.
Сравнительный анализ проводился между группами абсолютно неприверженных (полностью отказавшихся от лекарственной терапии) пациентов (АНП) и всех остальных больных, составивших контрольную группу.
Статистическая обработка данных проводилась при помощи пакета статистических программ SPSS Statistics v.23.0. (IBM, USA). Описательная статистика представлена в виде среднее ± среднеквадратичное отклонение (М±σ) при нормальном распределении непрерывных количественных данных, или в виде медианы и интерквартильного размаха, Ме (25%;75%), для порядковых и дискретных количественных переменных, а также для непрерывных количественных переменных при их распределении, отличном от нормального. Качественные переменные представлены в виде абсолютных значений и процентов (n, %). Сравнительный анализ для количественных данных выполнялся при помощи критерия Манна-Уитни, для качественных — при помощи точного критерия Фишера и критерия хи-квадрат Пирсона с поправкой на непрерывность Йетса. При анализе выживаемости применялся лог-ранк критерий Мантеля-Кокса для сравнения кривых выживаемости Каплана-Мейера, а также построение однофакторной и многофакторной регрессионной модели пропорциональных рисков Кокса. Различия считались статистически значимыми при р<0,05.
Результаты
Согласно результатам заполненного пациентами опросника, 24 из 370 человек ответили, что не принимают назначенные лекарственные препараты (ЛП), т.е. абсолютно не привержены. Тем не менее, при детальном анализе данных выяснилось, что одна пациентка выбрала такой ответ ошибочно, а ответы на последующие вопросы анкеты подтвердили ее приверженность лечению. Эта пациентка была исключена из группы АНП, которая, соответственно, составила 23 (6,2%) человека.
Из 23 человек, указавших в опроснике полный отказ от рекомендованного лечения, было 12 (52,2%) мужчин и 11 (47,8%) женщин; средний возраст пациентов составил 72,9±6,3 года. Между подгруппами АНП и всех остальных пациентов выявлен ряд статистически значимых отличий: среди АНП было больше курильщиков (р=0,004) и меньше больных артериальной гипертонией (р<0,001). По результатам оригинального опросника полностью отказавшиеся от приема ЛП пациенты гораздо чаще не наблюдались у врача и реже врачам доверяли (р<0,0001). В группе сравнения было больше женщин, пациенты были более коморбидно отягощены, однако эти различия не достигли статистической значимости (табл. 1).
Таблица 1. Сравнительные характеристики
абсолютно неприверженных и остальных пациентов исследования
|
Характеристики (количество пациентов с заполненными данными) |
Абсолютно неприверженны, n=23 |
Контрольная группа, n=347 |
р |
|
Возраст, годы |
72,9±6,3 |
72,1±9,1 |
0,75 |
|
Мужчины, n (%) |
12 (52,2) |
125 (36) |
0,11 |
|
Наличие ИБС, n (%) |
4 (17,4) |
144 (41,5) |
0,03 |
|
Наличие АГ, n (%) |
8 (34,8) |
307 (88,5) |
<0,001 |
|
Наличие ФП, n (%) |
3 (13,0) |
67 (19,3) |
0,64 |
|
Наличие СД, n (%) |
2 (8,7) |
72 (20,7) |
0,26 |
|
Ответы на вопросы анкеты (количество ответивших пациентов) |
|||
|
Курение, n (%) |
8 (36,4) |
38 (12,1) |
0,004 |
|
Наблюдение у врача, n (%) |
8 (36,4) |
260 (75,4) |
<0,0001 |
|
Доверие врачу — да/не полностью, n (%) |
8 (42,1)/ 11 (57,9) |
6 (1,7)/ 337 (98,3) |
<0,0001 |
ИБС — ишемическая болезнь сердца, АГ — артериальная гипертония, ФП — фибрилляция предсердий, СД — сахарный диабет
Самой частой причиной абсолютной неприверженности было нежелание принимать ЛП в течение продолжительного времени (n=12; 52,2%), второй по частоте причиной было опасение побочных эффектов ЛП и вреда здоровью при длительном лечении (n=5; 21,7%), 2 пациента отметили, что лечение не приносит улучшения, остальные ответа на данный вопрос не дали.
При выяснении наиболее эффективных способов повысить приверженность врачебным рекомендациям большинство АНП, 18 (75%), ответили, что в принципе не хотят принимать ЛП.
Компоненты ПККТ были зарегистрированы у 10 (43,5%) АНП и у 104 (30,0%) человек остальной группы.
При построении кривых выживаемости Каплана-Майера для групп АНП и остальных пациентов отмечалось расхождение кривых, не достигшее, однако, статистической значимости, согласно лог-ранк критерию Мантеля-Кокса (р=0,12) (рис. 1), так же, как и не было статистически значимым повышение риска неблагоприятных событий (отношение рисков, ОР) у больных, полностью отказавшихся от лечения (ОР=1,68; 95% доверительный интервал (ДИ) 0,87-3,21; р=0,12), согласно однофакторному регрессионному анализу Кокса.
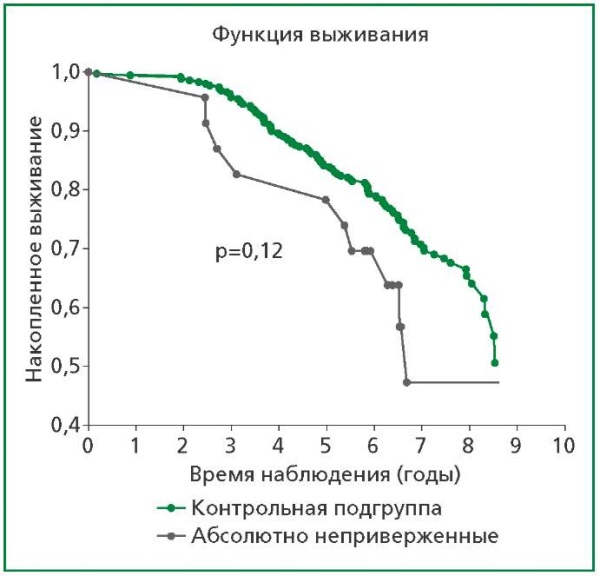
Рисунок 1. Кривые Каплана-Майера
в подгруппах абсолютно неприверженных пациентов
и остальных пациентов исследования
(сравнение по лонг-ранк критерию Мантеля-Кокса)
В многофакторную регрессионную модель пропорциональных рисков Кокса в качестве независимых предикторов, наряду с дихотомическим показателем абсолютной неприверженности, были включены переменные пола, возраста, курения, наличия сопутствующих заболеваний [ишемической болезни сердца (ИБС), артериальной гипертонии, фибрилляции предсердий, сахарного диабета]. В созданной модели (обладающей статистической значимостью, р=0,03) выявлена значимая ассоциация с повышенным риском развития компонентов ПККТ следующих независимых предикторов: абсолютная неприверженность (ОР=2,66, 95% ДИ 1,06-6,68; р=0,037); наличие ИБС (ОР=2,18, 95% ДИ 1,13-4,24; р=0,021); увеличение возраста на каждый год (ОР=1,08, 95% ДИ 1,04-1,12; р<0,0001).
Обсуждение
Феномен полного отказа от назначенного лечения известен в медицине достаточно давно, описан преимущественно в онкологии, хирургии, психиатрии, в зарубежной литературе часто рассматривается с юридической точки зрения и наличия у пациента права на отказ от терапии [11][12].
По данным D. B. Resnik, следует отличать феномены "отказа от лечения" и "неприверженности к лечению": первый характеризует первоначальное решение пациента не начинать рекомендованную терапию, а второй — прекращение начатого лечения [6]. Тем не менее, по данным других авторов, а также согласно классификации приверженности/неприверженности пациентов лечению, полный отказ начать лечение является одной из разновидностей неприверженности больных — первичной, а по степени выполнения врачебных рекомендаций — полной или абсолютной неприверженностью [1][4].
Целый ряд специалистов считает, что проблема полного отказа пациента от лечения часто находится в психологической и социальной плоскостях. По мнению психологов, отказ от лечения наиболее часто встречается в тех случаях, когда сама терапия связана с высоким риском развития нежелательных явлений или является недостаточно эффективной, а также при нежелании пациента менять свой образ жизни и привычное поведение, при изменении когнитивных функций, снижении критичности, при наличии депрессии, в рамках антисоциального и суицидального поведения, при развитии общего негативного отношения к лекарственному лечению, в том числе, под воздействием социальных и культурных факторов [13][14]. Вероятно, именно с этим связан тот факт, что феномен полного отказа от лечения наиболее часто регистрируется у онкологических, психически больных, пожилых пациентов с хроническими, нередко коморбидными, патологическими состояниями [15][16]. В нашем исследовании, напротив, АНП оказались менее коморбидно отягощены, чем больные группы сравнения, хотя это различие оказалось статистически значимым только для артериальной гипертонии и ИБС. Кроме того, анализ ответов пациентов при анкетировании выявил упомянутый психологами негативизм по отношению к продолжительной фармакотерапии и необходимости соблюдать врачебные рекомендации.
У пациентов с сердечно-сосудистыми заболеваниями проблема неприверженности чаще рассматривается в целом, т.е. включает в себя как различные нарушения рекомендованного режима приема препаратов, так и временное или полное прекращение лечения или изначальный отказ от терапии (абсолютная неприверженность). Даже развитие жизнеугрожающих событий не всегда предупреждает неприверженность назначенному впоследствии лечению — по различным данным от 20% до 50% пациентов, перенесших какое-либо сердечно-сосудистое событие, полностью или частично прекращают рекомендованную терапию через 6-12 месяцев после него [17-20].
Взаимосвязь приверженности лечению и неблагоприятных исходов также подтверждена во многих исследованиях [21-25], что согласуется и с нашими данными, по которым отказ от лечения, наряду с наличием ИБС и увеличением возраста, был значимым предиктором плохого прогноза. Похожие результаты были получены и у пациентов, перенесших острый коронарный синдром: в когорте АНП гораздо чаще регистрировались смертельные исходы и другие неблагоприятные сердечно-сосудистые события, хотя анализ выживаемости ввиду малого количества данных в этой работе не проводился [26]. В то же время ведущие причины полного отказа от лечения различались у пациентов регистров ЛИС-2 и ЛИС-3: абсолютно неприверженные больные, перенесшие ОНМК, в принципе не хотели принимать ЛП, а пациенты, перенесшие острый коронарный синдром, отказывались от терапии в связи с хорошим самочувствием [26].
Ограничения исследования
Исследованию присущи все ограничения наблюдательного исследования. Группа АНП оказалась немногочисленной, тем не менее, учитывая достаточный отклик (91,4%), эти данные позволили построить статистически значимую регрессионную модель Кокса со значимыми предикторами плохого прогноза у пациентов, перенесших ОНМК.
Заключение
Феномен полного отказа от лечения отмечен в 6% случаев у пациентов, перенесших ОНМК, его ведущей причиной является нежелание больных длительно принимать ЛП. У пациентов, перенесших ОНМК, показано, что при наличии ИБС и при полном отказе от рекомендованной терапии, а также риск неблагоприятных отдаленных исходов возрастает более чем в два раза. Полученные результаты подтверждают значимость своевременного выявления случаев абсолютной неприверженности при лечении больных с различными хроническими заболеваниями, а также необходимость дальнейшего, более детального исследования этого феномена, в том числе с использованием методов психологического тестирования.
Отношения и Деятельность. Нет.
Relationships and Activities. None.
Финансирование. Исследование проведено при поддержке Национального медицинского исследовательского центра терапии и профилактической медицины.
Funding. The study was performed with the support of National Medical Research Center for Therapy and Preventive Medicine.
Список литературы
1. Aljofan M, Oshibayeva A, Moldaliyev I, et al. The rate of medication nonadherence and influencing factors: A systematic Review. Electron J Gen Med. 2023;20(3):em471. DOI:10.29333/ejgm/12946.
2. Cutler RL, Fernandez-Llimos F, et al. Economic impact of medication non-adherence by disease groups: a systematic review. BMJ Open. 2018;8(1):e016982. DOI:10.1136/bmjopen-2017-016982.
3. Лукина Ю. В., Кутишенко Н. П., Марцевич С. Ю. Проблема приверженности в современной медицине: возможности решения, влияние на результативность терапии и исходы заболевания. Рациональная Фармакотерапия в Кардиологии. 2017;13(4):519-24]. DOI:10.20996/1819-6446-2017-13-4-519-524.
4. Лукина Ю. В., Кутишенко Н. П., Марцевич С. Ю., и др. Проблемные вопросы и разработка классификаций основных параметров качества и приверженности фармакотерапии. Часть I: приверженность пациентов к лечению. Кардиоваскулярная терапия и профилактика. 2023;22(6):3603]. DOI:10.15829/1728-8800-2023-3603.
5. Khankeh HR, Vojdani R, Saber M, Imanieh M. How do cancer patients refuse treatment? A grounded theory study. BMC Palliat Care. 2023;22(1):10. DOI:10.1186/s12904-023-01132-5.
6. Resnik DB. The patient’s duty to adhere to prescribed treatment: an ethical analysis. J Med Philos. 2005;30(2):167-88. DOI:10.1080/03605310590926849.
7. Журавская Н. Ю., Кутишенко Н. П., Марцевич С. Ю. и др. Изучение приверженности врачебным рекомендациям пациентов, перенесших мозговой инсульт. роль тревоги и депрессии (результаты регистра ЛИС-2). Кардиоваскулярная терапия и профилактика. 2015;14(2):46-51]. DOI:10.15829/1728-8800-2015-2-46-51.
8. Марцевич С. Ю., Кутишенко Н. П., Суворов А. Ю. и др. Характеристика пациентов с мозговым инсультом или транзиторной ишемической атакой, включенных в регистр ЛИС-2 (Люберецкое Исследование Смертности больных, перенесших мозговой инсульт). Рациональная Фармакотерапия в Кардиологии. 2015;11(1):18-24]. DOI:10.20996/1819-6446-2015-11-1-18-24.
9. Марцевич С. Ю., Кутишенко Н. П., Загребельный А. В. и др. Регистр острого нарушения мозгового кровообращения ЛИС-2: новые данные по отдаленному наблюдению. Рациональная Фармакотерапия в Кардиологии. 2018;14(2):260-5]. DOI:10.20996/1819-6446-2018-14-2-260-265.
10. Лукина Ю. В., Гинзбург М. Л., Смирнов В. П. и др. Приверженность лечению, предшествующему госпитализации, у пациентов с острым коронарным синдромом. Клиницист. 2012;6(2):41-9]. DOI:10.17650/1818-8338-2012-6-2-41-49.
11. Grubb A. Refusal of treatment and the competent patient. Eur J Health Law. 1994;1(4):367-75. DOI:10.1163/157180994x00042.
12. Jaeger S, Hüther F, Steinert T. Refusing Medication Therapy in Involuntary Inpatient Treatment-A Multiperspective Qualitative Study. Front Psychiatry. 2019;10:295. DOI:10.3389/fpsyt.2019.00295.
13. Кувшинова Н. Ю. Проблема приверженности терапии в различных областях медицины. Известия Самарского научного центра Российской академии наук. 2015;17(5-3):1014-20].
14. Lapin IP. The patient’s personality as a system of relationships and drug withdrawal. Biomedicine. 2010;1(3):84-86 (In Russ.) [Лапин И. П. Личность пациента как система отношений и отказ от лекарств. Биомедицина. 2010;1(3):84-6].
15. Chang NT, Chang YH, Huang YT, Chen SC. Factors Associated with Refusal or Discontinuation of Treatment in Patients with Bladder Cancer: A Cohort Population-Based Study in Taiwan. Int J Environ Res Public Health. 2021; 18(2):618. DOI:10.3390/ijerph18020618.
16. Bastakoti S, Khanal S, Dahal B, Pun NT. Adherence and non-adherence to treatments: focus on pharmacy practice in Nepal. J Clin Diagn Res. 2013;7(4):754-7. DOI:10.7860/JCDR/2013/4872.2905.
17. Desai NR, Choudhry NK. Impediments to adherence to post myocardial infarction medications. Curr Cardiol Rep. 2013;15(1):322. DOI:10.1007/s11886-012-0322-6.
18. Jakovljević M. Non-adherence to medication: a challenge for person-centred pharmacotherapy to resolve the problem. Psychiatr Danub. 2014;26 Suppl 2:358-63.
19. Kulkarni SP, Alexander KP, Lytle B, et al. Long-term adherence with cardiovascular drug regimens. Am Heart J. 2006;151(1):185-91. DOI:10.1016/j.ahj.2005.02.038.
20. Eagle KA, Kline-Rogers E, Goodman SG, et al. Adherence to evidence-based therapies after discharge for acute coronary syndromes: an ongoing prospective, observational study. Am J Med. 2004 15;117(2):73-81. DOI:10.1016/j.amjmed.2003.12.041.
21. Chen C, Li X, Su Y, et al. Adherence with cardiovascular medications and the outcomes in patients with coronary arterial disease: "Real-world" evidence. Clin Cardiol. 2022;45(12):1220-8. DOI:10.1002/clc.23898.
22. Conn VS, Ruppar TM. Medication adherence outcomes of 771 intervention trials: systematic review and meta-analysis. Prev Med. 2017;99:269-76. DOI:10.1016/j.ypmed.2017.03.008.
23. Kim J, Bushnell CD, Lee HS, Han SW. Effect of Adherence to Antihypertensive Medication on the Long-Term Outcome After Hemorrhagic Stroke in Korea. Hypertension. 2018;72(2):391-8. DOI:10.1161/HYPERTENSIONAHA.118.11139.
24. Garcia RA, Spertus JA, Benton MC, et al.; ISCHEMIA Research Group. Association of Medication Adherence With Health Outcomes in the ISCHEMIA Trial. J Am Coll Cardiol. 2022;80(8):755-65. DOI:10.1016/j.jacc.2022.05.045.
25. Wilhelmsen NC, Eriksson T. Medication adherence interventions and outcomes: an overview of systematic reviews. Eur J Hosp Pharm. 2019;26(4): 187-92. DOI:10.1136/ejhpharm-2018-001725.
26. Марцевич С. Ю., Золотарева Н. П., Загребельный А. В., Кутишенко Н. П. и др. Отказ от назначенной лекарственной терапии (абсолютная неприверженность) после перенесенного острого инфаркта миокарда/нестабильной стенокардии: данные проспективного наблюдения в регистре ЛИС-3. Рациональная Фармакотерапия в Кардиологии. 2023;19(6):572-8]. DOI:10.20996/1819-6446-2023-2988.
Об авторах
Ю. В. ЛукинаРоссия
Лукина Юлия Владимировна
Москва
Н. П. Кутишенко
Россия
Кутишенко Наталья Петровна
Москва
А. В. Загребельный
Россия
Загребельный Александр Васильевич
Москва
М. Л. Гинзбург
Россия
Гинзбург Моисей Львович
Люберцы
С. Ю. Марцевич
Россия
Марцевич Сергей Юрьевич
Москва
О. М. Драпкина
Россия
Драпкина Оксана Михайловна
Москва
Рецензия
Для цитирования:
Лукина Ю.В., Кутишенко Н.П., Загребельный А.В., Гинзбург М.Л., Марцевич С.Ю., Драпкина О.М. Феномен полного отказа от лечения и отдаленные исходы у пациентов, перенесших острое нарушение мозгового кровообращения (по данным регистра ЛИС-2). Рациональная Фармакотерапия в Кардиологии. 2024;20(2):227-232. https://doi.org/10.20996/1819-6446-2024-3040. EDN: YGHNQV
For citation:
Lukina Yu.V., Kutishenko N.P., Zagrebelny A.V., Ginzburg M.L., Martsevich S.Yu., Drapkina O.M. The phenomenon of complete treatment refusal in patients with acute cerebrovascular accident (according to the LIS-2 registry). Rational Pharmacotherapy in Cardiology. 2024;20(2):227-232. (In Russ.) https://doi.org/10.20996/1819-6446-2024-3040. EDN: YGHNQV

















































