Перейти к:
Пациенты с предиабетом в амбулаторной практике кардиолога: проблемы диагностики и лечения начальных углеводных нарушений
https://doi.org/10.20996/1819-6446-2025-3208
EDN: OCIAFJ
Аннотация
Цель. Изучить в рамках амбулаторного регистра особенности диагностики и лекарственной терапии начальных нарушений углеводного обмена (предиабета) у пациентов кардиологического профиля.
Материал и методы. Наблюдательное одномоментное (cross-sectional) исследование было выполнено в рамках амбулаторного регистра по изучению нерациональных лекарственных назначений CHIP (CHuvashia Inappropriate Prescribing Study) у пациентов старше 50 лет, обратившихся за консультацией к врачу-кардиологу кардиологического диспансера. По базе регистра проанализированы данные амбулаторного приема кардиолога диспансера, медицинской документации больных. Аналогом термина «предиабет» в карте регистра был диагноз «нарушение толерантности к глюкозе». Приверженность фармакотерапии определялась с помощью шкалы приверженности Национального общества доказательной фармакотерапии.
Результаты. В регистр CHIP было включено 300 пациентов: 120 (40%) мужчин и 180 (60%) женщин. Средний возраст пациентов составил 66,4±7,6 лет. Исходно были получены следующие сведения об отсутствии/наличии углеводных нарушений у 300 пациентов регистра: у 202 человек нарушений углеводного обмена не было; у 30 пациентов имелся диагноз нарушение толерантности к глюкозе, у 67 человек — сахарный диабет (СД) 2 типа (СД-2) и у 1 — СД 1 типа (данные этого пациента были исключены из дальнейшего анализа). Наиболее частым тестом для оценки углеводного обмена оказался анализ гликемии натощак (выполнен у 98% больных), у каждого пятого (22,4%) был определен уровень гликированного гемоглобина и лишь у 12 человек (4%) был проведен пероральный глюкозотолерантный тест. Анализ результатов этих тестов показал, что у 17 пациентов, исходно распределенных в подгруппу «без углеводных нарушений», показатель гликемии натощак соответствовал критериям диагностики предиабета, а еще у 12 человек из этой подгруппы и у 13 пациентов с исходным диагнозом «нарушение толерантности к глюкозе» — критериям диагностики СД-2. Согласно итоговым данным, у 173 (57,9%) человек исследуемой когорты углеводных нарушений не было, у 34 (11,4%) пациентов имелся предиабет и у 92 (30,7%) — СД-2. Окружность талии и индекс массы тела были значимо больше в группе пациентов с СД. Также отмечено увеличение частоты сопутствующих заболеваний (артериальной гипертонии, хронической сердечной недостаточности, фибрилляции предсердий, ишемической болезни сердца (р=0,003), в том числе перенесенного инфаркта миокарда) у пациентов с предиабетом и с СД по сравнению с больными без углеводных нарушений. Наибольшее количество неприверженных фармакотерапии больных выявлено в подгруппе без углеводных нарушений, наименьшее — среди пациентов с СД-2. Метформин был назначен каждому пятому пациенту с предиабетом.
Заключение. Продемонстрирована недостаточно полная диагностика нарушений углеводного обмена — предиабета и СД-2 у кардиологических пациентов, редкое назначение метформина для профилактики диабета, что подтверждает важность диагностической настороженности в отношении начальных углеводных нарушений на амбулаторном приеме не только эндокринологов, но и врачей других специальностей.
Ключевые слова
Для цитирования:
Лукина Ю.В., Царегородцева В.В., Кутишенко Н.П., Марцевич С.Ю., Драпкина О.М. Пациенты с предиабетом в амбулаторной практике кардиолога: проблемы диагностики и лечения начальных углеводных нарушений. Рациональная Фармакотерапия в Кардиологии. 2025;21(4):380-386. https://doi.org/10.20996/1819-6446-2025-3208. EDN: OCIAFJ
For citation:
Lukina Yu.V., Tsaregorodtsev V.V., Kutishenko N.P., Martsevich S.Yu., Drapkina O.M. Patients with prediabetes in the outpatient cardiology practice: challenges in the diagnosis and management of initial carbohydrate metabolism disorders. Rational Pharmacotherapy in Cardiology. 2025;21(4):380-386. (In Russ.) https://doi.org/10.20996/1819-6446-2025-3208. EDN: OCIAFJ
Введение
В настоящее время распространение хронических неинфекционных заболеваний во всем мире достигло масштабов эпидемии. Это актуально и для сахарного диабета 2 типа (СД-2). Согласно прогнозу Международной федерации диабета (International Diabetes Federation, IDF), количество больных СД-2 среди взрослых людей к 2050 г. увеличится почти в полтора раза по сравнению с показателями 2024 г., и достигнет >850 млн человек по всему миру1. Закономерно отмечается и рост количества больных, имеющих начальные нарушения углеводного обмена — нарушенную гликемию натощак (НГН) и нарушенную толерантность к глюкозе (НТГ). В настоящее время НТГ и НГН объединяются в понятие предиабета и отражают прогрессирующее ухудшение толерантности к глюкозе и повышение риска развития СД-2, сердечно-сосудистых заболеваний (ССЗ) и их осложнений [1][2]. По результатам крупного анализа эпидемиологических данных 2021 г. около 9% человек во всем мире имеют НТГ и около 6% — НГН, а к 2045 г. ожидается повышение этих показателей до 10% и 6,5%, соответственно [3]. Тем не менее, исследователи подчеркивают, что показатели распространенности предиабета значительно разнятся в зависимости от того, какие критерии применяются для его диагностики [4].
В настоящее время предиабет диагностируется при помощи ряда тестов, причем значения диагностических критериев, установленные разными профессиональными сообществами и организациями, отличаются. Так, по рекомендациям Американской ассоциации диабета (American Diabetes Association, ADA) диагноз предиабета (НГН) устанавливается при значениях венозной гликемии натощак в диапазоне от 5,6 ммоль/л до 6,9 ммоль/л (включительно) или при значениях гликированного гемоглобина (HbA1C) 5,7-6,4% [5]. Диапазон значений этих критериев по рекомендациям Всемирной организации здравоохранения (ВОЗ), Международного экспертного комитета (International Expert Committee, IEC), а также Российской ассоциации эндокринологов сужен и составляет 6,1-6,9 ммоль/л для гликемии натощак и 6,0-6,4% для HbA1C2[5-7]. Для диагностики НТГ рекомендовано проводить пероральный глюкозотолерантный тест (ПГТТ), включающий определение гликемии натощак (НТГ диагностируется при значениях <7,0 ммоль/л) и через 2 ч после пероральной нагрузки глюкозой (диагнозу НТГ соответствуют показатели в пределах ≥7,8 и <11,1 ммоль/л). Международные и российские рекомендации по значениям показателей ПГТТ для диагностики предиабета едины и различий в значениях этого теста, в отличие от гликемии плазмы натощак и уровня HbA1C, нет [2].
Учитывая, что уже на стадии предиабета существенно возрастает риск не только СД-2, но и диабетических микро- и макрососудистых осложнений, ССЗ, чрезвычайно важно своевременное проведение терапии начальных углеводных нарушений с целью профилактики данных патологических состояний. «Золотым стандартом» терапии предибета и, соответственно, профилактики СД-2 и связанных с ними ССЗ, является немедикаментозное лечение, включающее рекомендации по рациональному питанию в соответствие с принципами здорового питания ВОЗ, увеличению физической активности, снижению массы тела. При недостаточной эффективности немедикаментозного лечения назначают лекарственную терапию предиабета [2].
В связи с тем, что в марте 2021 г. Минздрав России отменил регистрацию препарата с действующим веществом «акарбоза», в настоящее время в Госреестре лекарственных средств в Российской Федерации нет препаратов с таким действующим веществом. Единственным лекарственным препаратом, имеющим показание в официальной инструкции и в положениях клинических рекомендаций «лечение предиабета, профилактика сахарного диабета 2 типа» остается метформин. Патогенетическая обоснованность применения и эффективность метформина в терапии предиабета была подтверждена результатами исследований DPP (Diabetes Prevention Program) и DPPOS (Diabetes Prevention Program Outcomes Study) [8][9].
Несмотря на доказанную эффективность профилактической стратегии при предиабете, данные реальной клинической практики указывают на целый ряд проблем в полноте диагностики и охвате профилактическими мероприятиями пациентов с предиабетом [10].
Цель исследования — изучить особенности диагностики и лекарственной терапии начальных нарушений углеводного обмена (предиабета) у пациентов кардиологического профиля в рамках амбулаторного регистра.
Материал и методы
Наблюдательное одномоментное исследование было выполнено в рамках амбулаторного регистра по изучению нерациональных лекарственных назначений CHIP (CHuvashia Inappropriate Prescribing Study), которому присвоен номер NCT06845397 на сайте clinicaltrials.gov. В данный регистр включались пациенты старше 50 лет, обратившиеся за консультацией к врачу-кардиологу в кардиологический диспансер г.Чебоксары. Соблюдался необходимый для регистра сплошной принцип включения больных. Протокол регистра CHIP подробно описан в предыдущей публикации [11]. Вся документация регистра (протокол, информированное согласие, опросники) были одобрены независимым этическим комитетом.
По базе регистра с целью оценки диагностики и лечения предиабета у кардиологических пациентов были проанализированы данные амбулаторного приема кардиолога диспансера, медицинской документации больных (результаты диагностического, в том числе, лабораторного, обследования, выписные эпикризы и заключения специалистов), отражающие реализацию этих мероприятий в условиях первичного звена здравоохранения. Аналогом термина «предиабет» в карте регистра был диагноз «НТГ».
Также в рамках регистра CHIP проводилась оценка приверженности пациентов рекомендованному лекарственному лечению при помощи опросника «Шкала приверженности Национального общества доказательной фармакотерапии (НОДФ)». Ноль баллов, согласно ключу данной шкалы, свидетельствовал о полной приверженности пациента лекарственной терапии, 1-2 балла — о неполной приверженности, с ненамеренными или намеренными нарушениями врачебных рекомендаций, 3-4 балла — о неприверженности лечению: прекращение или отказ начать прием лекарственных препаратов [12].
Статистическая обработка данных выполнялась в пакетах статистических программ IBM SPSS Statistics v.23 и MS Office Excel, 2010. Для описательной статистики количественных данных использованы средние значения и среднеквадратичные отклонения (при нормальном распределении) или медианы и интерквартильные размахи (в остальных случаях). Качественные переменные представлены в виде абсолютных значений и долей (в процентах). Сравнительный анализ подгрупп с наличием предиабета и СД или отсутствием углеводных нарушений выполнен с помощью непараметрических критериев Краскела—Уоллиса и хи-квадрата Пирсона с поправкой Йейтса на непрерывность. Уровень статистической значимости различий установлен при р<0,05.
Результаты
В регистр CHIP было включено 300 пациентов: 120 (40%) мужчин и 180 (60%) женщин. Средний возраст пациентов составил 66,4±7,6 лет.
Исходно были получены следующие сведения об отсутствии/наличии углеводных нарушений у 300 пациентов регистра: у 202 человек нарушений углеводного обмена не было; у 30 пациентов имелся диагноз НТГ, у 67 человек — СД-2 и у 1 — СД 1 типа (данные этого пациента были исключены из дальнейшего анализа и расчет долей для качественных переменных выполнялся для 299 человек). Таким образом, согласно исходным данным (табл. 1), каждый десятый пациент регистра имел предиабет (НТГ), а у каждого пятого был СД-2.
Таблица 1. Результаты гликемии натощак, ПГТТ и HbA1C у пациентов регистра (n=299) по данным медицинской документации
Подгруппа | Нет данных, n (٪) | Гликемия натощак | HbA1C, n (٪) | ПГТТ, n (٪) | Всего |
Без нарушений | 4 (1,3) | 198 (66,2) | 15 (5,0) | 2 (0,7) | 202 (67,6) |
НТГ | 1 (0,3) | 29 (9,7) | 20 (6,7) | 5 (1,7) | 30 (10,0) |
СД-2 | 1 (0,3) | 66 (22,1) | 31 (10,4) | 5 (1,7) | 67 (22,4) |
Всего | 6 (2,0) | 293 (98,0) | 66 (22,1) | 12 (4,1) | 299 (100) |
ПГТТ — пероральный глюкозотолерантный тест, HbA1C — гликированный гемоглобин, НТГ — нарушение толерантности к глюкозе, | |||||
Наличие результатов лабораторных исследований по определению нарушений углеводного обмена (анализ гликемии натощак, ПГТТ, уровень HbA1C) также отражено в табл. 1. Только у 2% больных отсутствовали сведения о таких лабораторных исследованиях. Наиболее частым исследованием закономерно оказался анализ гликемии натощак (выполнен у 98% больных), у каждого пятого (22,4%) был определен уровень HbA1C и лишь у 12 человек (4%) был проведен ПГТТ. В рамках регистра дополнительного обследования пациентов с целью определения нарушений углеводного обмена не выполнялось.
Детальный анализ результатов гликемии натощак, ПГТТ и HbA1C у пациентов регистра выявил целый ряд несоответствий показателей этих тестов имеющимся диагнозам. Так, у 17 пациентов, исходно распределенных в подгруппу «без углеводных нарушений», показатель гликемии натощак соответствовал критериям диагностики предиабета, а еще у 12 человек из этой подгруппы и у 13 пациентов с исходным диагнозом «НТГ» — критериям диагностики СД-2. Таким образом, у 29 пациентов исследования (9,7%) были выявлены изначально недиагностированные нарушения углеводного обмена различной тяжести. Исходное и итоговое распределение пациентов по подгруппам с отсутствием и наличием нарушений углеводного обмена представлены на рис.
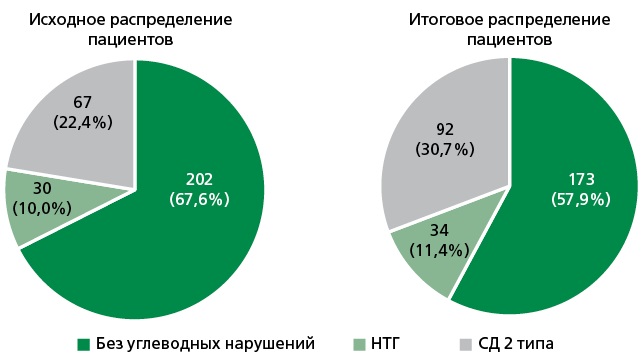
НТГ – нарушение толерантности к глюкозе, СД – сахарный диабет
Рисунок. Исходное и итоговое распределение пациентов по подгруппам с отсутствием и наличием углеводных нарушений, n=299.
Согласно итоговым данным, у 173 (57,9%) человек исследуемой когорты углеводных нарушений не было, у 34 (11,4%) пациентов имелся предиабет и у 92 (30,7%) — СД-2.
Сравнительная характеристика пациентов итоговых подгрупп с наличием НТГ, СД-2 и без углеводных нарушений представлена в табл. 2.
Таблица 2. Сравнительный анализ клинико-демографических характеристик подгрупп с наличием и отсутствием углеводных нарушений, n=299
Показатель | Без углеводных нарушений, n=173 | Предиабет, n=34 | СД-2, n=92 | р |
Возраст, лет, Ме (25٪;75٪) | 66,0 (60,0;71,0) | 64,5 (62,0;72,0) | 68,0 (64,0;72,5) | 0,07 |
Женщины, n (%) | 104 (60,1) | 16 (47,1) | 60 (65,2) | 0,18 |
Мужчины, n (%) | 69 (39,9) | 18 (52,9) | 32 (34,8) | |
ИМТ, кг/м2, Ме (25٪;75٪) | 28,0 (25,0;30,7) | 28,7 (25,0;32,3) | 29,7 (26,7;32,4) | 0,001 |
ОТ, см, Ме (25٪;75٪) | 97,0 (89,0;104,0) | 99,0 (92,0;105,0) | 102,0 (94,5;109,0) | 0,02 |
Курение, n (%) | 8 (4,6) | 2 (5,9) | 6 (6,5) | 0,80 |
Низкая ФА, n (%) | 5 (2,9) | 2 (5,9) | 7 (7,6) | 0,21 |
Приверженность ФТ: неприверженные/ частично приверженные/ полностью приверженные, n (%), | 106/33/34 (61,3/19,1/19,6) | 12/16/6 (35,3/47,1/17,6) | 38/23/31 (41,3/25/33,7) | <0,001 |
Сопутствующие заболевания: | ||||
АГ, n (%) | 167 (96,5) | 33 (97,1) | 91 (98,9) | 0,51 |
Дислипидемия, n (%) | 113 (65,3) | 19 (55,9) | 55 (59,8) | 0,47 |
ИБС, n (%) | 74 (42,8) | 18 (52,9) | 60 (65,2) | 0,003 |
ОИМ, n (%) | 40 (23,1) | 11 (32,4) | 32 (34,8) | 0,11 |
Мозговой инсульт, n (%) | 10 (5,8) | 1 (2,9) | 8 (8,7) | 0,45 |
ХСН, n (%) | 139 (80,3) | 30 (88,2) | 84 (91,3) | 0,05 |
ФП, n (%) | 33 (19,1) | 8 (23,5) | 26 (28,3) | 0,23 |
Ожирение, n (%) | 55 (31,8) | 12 (35,3) | 41 (44,6) | 0,12 |
Ме (25%;75%) — медиана и интерквартильный размах НТГ — нарушение толерантности к глюкозе, СД-2 — сахарный диабет 2 типа, ИМТ — индекс массы тела, ОТ — окружность талии, ФА — физическая активность, ФТ — фармакотерапия, АГ — артериальная гипертония, ИБС — ишемическая болезнь сердца, ОИМ — острый инфаркт миокарда, ХСН — хроническая сердечная недостаточность, ФП — фибрилляция предсердий | ||||
Статистически значимого различия по возрасту между группами не наблюдалось.
В группе с НТГ количество мужчин и женщин было приблизительно одинаковым, среди пациентов без нарушений углеводного обмена преобладали женщины, а среди больных СД-2 их было практически вдвое больше (тем не менее, различия не достигли установленного уровня статистической значимости, р=0,18).
Окружность талии и индекс массы тела были значимо больше в группе пациентов с СД-2. Кроме того, отмечено увеличение частоты сопутствующих заболеваний (артериальной гипертонии, хронической сердечной недостаточности, фибрилляции предсердий, ишемической болезни сердца (р=0,003), в том числе перенесенного инфаркта миокарда) у пациентов с предиабетом и с СД-2 по сравнению с больными без углеводных нарушений. Дислипидемия диагностирована более чем у половины пациентов, однако несколько чаще в группе без нарушений углеводного обмена. Одним из вероятных объяснений данного факта может быть, в том числе, обнаруженное статистически значимое различие в приверженности лечению у пациентов исследуемых подгрупп (р<0,0001): наибольшее количество неприверженных пациентов отмечено в подгруппе без углеводных нарушений.
Метформин по данным регистра CHIP был назначен только 6 (20%) из 30 пациентов с исходным диагнозом НТГ, доза метформина составила 850 (500; 1000) мг/сут. Троим пациентам метформин назначил терапевт, еще троим — эндокринолог. Такому же числу пациентов были назначены препараты из группы ингибиторов натрий-глюкозного котранспортера 2 типа: четверым из них — по показанию «Хроническая сердечная недостаточность со сниженной фракцией выброса» (эти назначения сделали терапевты и кардиолог), двум пациентам данные препараты были рекомендованы эндокринологом с целью коррекции углеводного обмена.
Обсуждение
Важность своевременной диагностики и лечения предиабета неоспорима: согласно данным крупного систематического обзора с метаанализом отношение рисков (hazard ratio, HR) прогрессирования предиабета до СД-2 равно 10 (при использовании в качестве порогового диагностического уровня HbA1C >6,0%) [13]. Также предиабет является доказанным фактором риска ССЗ, их осложнений, повышения смертности от всех причин [1][4]. В то же время результаты исследований DPP и DPPOS доказали, что немедикаментозная терапия и лечение метформином способны существенно снизить риск СД, ССЗ и даже вызвать регресс предиабета до нормогликемии [7][8][14].
Результаты проведенного в рамках амбулаторного регистра исследования продемонстрировали целый ряд проблем в своевременности и правильности диагностики и лечебных мероприятий при предиабете в условиях реальной клинической практики. Так, диагноз «НТГ» пациентам регистра CHIP обычно устанавливался на основании оценки гликемии натощак и уровня HbA1C, а рекомендованный для этой цели ПГТТ («золотой стандарт» диагностики НТГ) использовался крайне редко — в 4% случаев. В целом, сложность, неудобство, времязатратность, вариабельность результатов ПГТТ по сравнению с анализами гликемии натощак и HbA1C отмечают исследователи разных стран, поэтому в настоящее время продолжается поиск альтернативных диагностических тестов для определения начальных углеводных нарушений [2][15]. Международного консенсуса в отношении единого рекомендуемого перечня тестов (гликемии натощак, ПГТТ, уровня HbA1C, совокупности этих тестов) и единых критериев для диагностики предиабета (за исключением показателей ПГТТ), отличающихся по данным ADA, ВОЗ, IEC и других международных организаций, в настоящее время не достигнуто [16]. Согласно российским рекомендациям, для скрининга на предиабет можно использовать любой из перечисленных выше критериев, однако уточняется, что единственным методом для диагностики НТГ является ПГТТ [2].
Вместе с тем ряд исследований подтверждают недостаточную диагностику предиабета и СД-2, в том числе, по причине неиспользования ПГТТ [17].
Анализ результатов лабораторных тестов, выполненный в представленном исследовании, дополнительно выявил нарушения углеводного обмена различной тяжести (предиабет, СД-2) у 10% больных, исходно не имевших таких диагнозов. Еще у 13 из 30 человек с исходным диагнозом «НТГ» (4,3%) было отмечено прогрессирование предиабета до СД-2, не диагностированное ранее.
Несмотря на имеющуюся доказательную базу об эффективности применения метформина для терапии предиабета и профилактики СД-2, и результаты настоящего исследования, и данные других регистров демонстрируют крайне редкое использование этого препарата в условиях реальной клинической практики у больных с начальными нарушениями углеводного обмена. Показатели назначения метформина таким больным варьируют от 0 (по данным более ранних регистров) до 20% [18-20].
Заключение
Результаты исследования показали, что на этапе амбулаторного наблюдения пациентов кардиологического профиля определяется недостаточно полная диагностика нарушений углеводного обмена — предиабета и СД-2; единственный метод диагностики нарушения толерантности к глюкозе — ПГТТ — практически не используется, а единственный зарегистрированный в Российской Федерации препарат с показанием «профилактика сахарного диабета 2 типа», отмеченный в клинических рекомендациях, — метформин был назначен лишь каждому пятому пациенту с предиабетом. Полученные данные также демонстрируют важность диагностической настороженности в отношении предиабета и СД-2 на амбулаторном приеме не только эндокринологов, но и врачей других специальностей: терапевтов, кардиологов и др.
1. International Diabetes Federation. Diabetes Atlas. 11th Edition. 2025.https://diabetesatlas.org/media/uploads/sites/3/2025/04/IDF_Atlas_11th_Edition_2025.pdf
2. World Health Organization. definition and diagnosis of diabetes mellitus and intermediate hyperglycemia Report of a WHO/IDF Consultation. Available at https://iris.who.int/bitstream/handle/10665/43588/9241594934_eng.pdf;jsessionid=A7EAB3313A967542EE9D22A715987AAA?sequence=1
Список литературы
1. Cosentino F, Grant PJ, Aboyans V, et al.; ESC Scientific Document Group. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J. 2020;41(2):255-323. DOI:10.1093/eurheartj/ehz486. Erratum in: Eur Heart J. 2020;41(45):4317. DOI:10.1093/eurheartj/ehz828.
2. Драпкина О.М., Мокрышева Н.Г., Шестакова М.В. и др. Диспансерное наблюдение пациентов с предиабетом врачом-терапевтом в первичном звене здравоохранения. Методические рекомендации (издание 2). М.: РОПНИЗ, 2024. ISBN: 978-5-6052598-2-4. DOI:10.15829/ROPNIZ-d100-2024.
3. Rooney MR, Fang M, Ogurtsova K, et al. Global Prevalence of Prediabetes. Diabetes Care. 2023;46(7):1388-94. DOI:10.2337/dc22-2376.
4. Echouffo-Tcheugui JB, Selvin E. Prediabetes and What It Means: The Epidemiological Evidence. Annu Rev Public Health. 2021;42:59-77. DOI:10.1146/annurev-publhealth-090419-102644.
5. ElSayed NA, Aleppo G, Aroda VR, et al., on behalf of the American Diabetes Association. 7. Diabetes Technology: Standards of Care in Diabetes-2023. Diabetes Care. 2023;46(Suppl 1):S111-27 / DOI:10.2337/dc23-S007.
6. International Expert Committee. International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes. Diabetes Care. 2009;32(7):1327-34. DOI:10.2337/dc09-9033.
7. Дедов И.И., Шестакова М.В., Майоров А.Ю. и др. Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под ред. И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. 10-й выпуск. Сахарный диабет. 2021;24(1S):1-148. DOI:10.14341/DM12802.
8. Knowler WC, Barrett-Connor E, Fowler SE, et al.; Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 2002;346(6):393-403. DOI:10.1056/NEJMoa012512.
9. Diabetes Prevention Program Outcomes Study Research Group; Orchard TJ, Temprosa M, Barrett-Connor E, et al. Long-term effects of the Diabetes Prevention Program interventions on cardiovascular risk factors: a report from the DPP Outcomes Study. Diabet Med. 2013;30(1):46-55. DOI:10.1111/j.1464-5491.2012.03750.x.
10. Mainous AG 3rd, Tanner RJ, Baker R. Prediabetes Diagnosis and Treatment in Primary Care. J Am Board Fam Med. 2016;29(2):283-5. DOI:10.3122/jabfm.2016.02.150252.
11. Марцевич С.Ю., Царегородцева В.В., Кутишенко Н.П. и др. Оценка самолечения в рамках регистра нерационального назначения лекарственных препаратов. Рациональная Фармакотерапия в Кардиологии. 2025;21(1):54-60. DOI:10.20996/1819-6446-2025-3160.
12. Лукина Ю.В., Кутишенко Н.П., Марцевич С.Ю. и др. Разработка и валидизация новых опросников в медицине на примере шкалы приверженности к лекарственной терапии. Рациональная Фармакотерапия в Кардиологии 2020;17(4):576-83. DOI:10.20996/1819-6446-2021-08-02.
13. Richter B, Hemmingsen B, Metzendorf MI, Takwoingi Y. Development of type 2 diabetes mellitus in people with intermediate hyperglycaemia. Cochrane Database Syst Rev. 2018;10(10):CD012661. DOI:10.1002/14651858.CD012661.pub2.
14. Diabetes Prevention Program Research Group. Long-term effects of lifestyle intervention or metformin on diabetes development and microvascular complications over 15-year follow-up: the Diabetes Prevention Program Outcomes Study. Lancet Diabetes Endocrinol. 2015;3(11):866-75. DOI:10.1016/S2213-8587(15)00291-0.
15. Garonzi C, Maguolo A, Maffeis C. Pros and Cons of Current Diagnostic Tools for Risk-Based Screening of Prediabetes and Type 2 Diabetes in Children and Adolescents with Overweight or Obesity. Horm Res Paediatr. 2023;96(4):356-5. DOI:10.1159/000528342.
16. Bergman M, Abdul-Ghani M, DeFronzo RA, et al. Review of methods for detecting glycemic disorders. Diabetes Res Clin Pract. 2020;165:108233. DOI: 10.1016/j.diabres.2020.108233. Erratum in: Diabetes Res Clin Pract. 2021;180:108632. DOI:10.1016/j.diabres.2020.108632.
17. Meijnikman AS, De Block CEM, Dirinck E, et al. Not performing an OGTT results in significant underdiagnosis of (pre)diabetes in a high risk adult Caucasian population. Int J Obes (Lond). 2017;41(11):1615-20. DOI:10.1038/ijo.2017.165.
18. Калайджян Е.П., Кутишенко Н.П., Лукина Ю.В. и др. Наблюдение в амбулаторных условиях пациентов с перенесенным инфарктом миокарда и ранней формой нарушения. Кардиоваскулярная терапия и профилактика. 2025;24(3):4222. DOI:10.15829/1728-8800-2025-4222.
19. Лукина Ю.В., Марцевич С.Ю., Кутишенко Н.П. и др. Предиабет: проблемы диагностики и лечения начальных нарушений углеводного обмена в условиях реальной клинической практики (по данным амбулаторного регистра «ПРОФИЛЬ»). Кардиоваскулярная терапия и профилактика. 2025;24(4):4188. DOI:10.15829/1728-8800-2025-4188.
20. Лукина Ю.В., Загребельный А.В., Кутишенко Н.П. и др. Bene dignoscitur, bene curatur: анализ реализации диагностических и терапевтических мероприятий при предиабете в условиях клинической практики (по данным госпитально-амбулаторного регистра РЕГИОН-М). Терапия. 2024;10(9):7-14. DOI:10.18565/therapy.2024.9.7-14.
Об авторах
Ю. В. ЛукинаРоссия
Лукина Юлия Владимировна
Москва
В. В. Царегородцева
Россия
Царегородцева Виктория Витальевна
Чебоксары
Н. П. Кутишенко
Россия
Кутишенко Наталья Петровна
Москва
С. Ю. Марцевич
Россия
Марцевич Сергей Юрьевич
Москва
О. М. Драпкина
Россия
Драпкина Оксана Михайловна
Москва
Дополнительные файлы
Рецензия
Для цитирования:
Лукина Ю.В., Царегородцева В.В., Кутишенко Н.П., Марцевич С.Ю., Драпкина О.М. Пациенты с предиабетом в амбулаторной практике кардиолога: проблемы диагностики и лечения начальных углеводных нарушений. Рациональная Фармакотерапия в Кардиологии. 2025;21(4):380-386. https://doi.org/10.20996/1819-6446-2025-3208. EDN: OCIAFJ
For citation:
Lukina Yu.V., Tsaregorodtsev V.V., Kutishenko N.P., Martsevich S.Yu., Drapkina O.M. Patients with prediabetes in the outpatient cardiology practice: challenges in the diagnosis and management of initial carbohydrate metabolism disorders. Rational Pharmacotherapy in Cardiology. 2025;21(4):380-386. (In Russ.) https://doi.org/10.20996/1819-6446-2025-3208. EDN: OCIAFJ

















































