Перейти к:
Роль деформации левого предсердия в прогнозировании сердечно-сосудистых исходов у пациентов с сахарным диабетом 2 типа и промежуточной вероятностью сердечной недостаточности с сохраненной фракцией выброса
https://doi.org/10.20996/1819-6446-2025-3210
EDN: HZALTK
Аннотация
Цель. Оценить прогностическое значение изменения левого предсердия (ДЛП) в фазе резервуара для прогнозирования риска серьезных неблагоприятных сердечно-сосудистых событий у пациентов с сахарным диабетом 2 типа и промежуточной сердечной недостаточностью с сохраненной фракцией выброса (СНсФВ) в течение 1 года наблюдения.
Материал и методы. В проспективном исследовании первоначально было скринировано 164 пациента с сахарным диабетом 2 типа (средний возраст — 61±8 лет), предъявляющих жалобы на одышку и подтвержденных при эхокардиографии сохраненную фракцию выброса левого желудочка (≥50%). После оценки по шкале HFA-PEFF при наличии 1 балла и менее диагноза СНсФВ считается маловероятным, ≥5 баллов — подтвержденным. В окончательную выборку вошли 58 пациентов с промежуточной тестированием СН (2-4 балла), которым проводилось стандартное клиническое исследование, включая лабораторные и инструментальные методы, а также диастолический стресс-эхокардиографический тест (ДСТ) с физикальным определением по горизонтальным велоэргометрам для постановки диагноза СНсФВ. Положительное ДСТИ повышение значения Е/e' ≥15 на фоне нагрузки (2 балла) или повышение Е/e' ≥15 с одновременным изменением скорости ТР >3,4 м/с (3 балла). ДЛП измерялась методом спекл-трекинговой эхокардиографии с акцентом на резервуарную функцию. Аномальные значения установлены на уровне ≤18% для ДЛП.
Результаты. По данным ДСТ, у 29,3% пациентов был зарегистрирован положительный результат, что является источником диагностировать СНсФВ. В этой группе отмечаются более низкие показатели ДЛП как в покое, так и при странах. Установлено, что снижение ДЛП на фоне физической нагрузки коррелирует с повышением давления наполнения левого желудочка. Кроме того, ДЛП продемонстрировала независимую прогностическую ценность в отношении риска неблагоприятных событий. Анализ кривых Каплана–Мейера выявил характерную значимую связь между ДЛП ≤18% и риском достижения сочетанной конечной точки в группе пациентов с СНсФВ (логарифмический ранг = 14,72; p <0,001).
Заключение. У пациентов с сахарным диабетом 2 типа и промежуточной нагрузкой снижение СНсФВ ДЛП в фазе резервуара (<18%) является значимым предиктором неблагоприятных событий в течение года наблюдения.
Ключевые слова
Для цитирования:
Кобалава Ж.Д., Хуцишвили Н.И., Сафарова А.Ф., Тимофеева Т.М., Толкачева В.В., Ефимова В.П. Роль деформации левого предсердия в прогнозировании сердечно-сосудистых исходов у пациентов с сахарным диабетом 2 типа и промежуточной вероятностью сердечной недостаточности с сохраненной фракцией выброса. Рациональная Фармакотерапия в Кардиологии. 2025;21(4):354-361. https://doi.org/10.20996/1819-6446-2025-3210. EDN: HZALTK
For citation:
Kobalava Zh.D., Khutsishvili N.I., Safarova A.F., Timofeeva T.M., Tolkacheva V.V., Efimova V.P. The role of left atrial strain in predicting cardiovascular outcomes in patients with type 2 diabetes and intermediate probability of heart failure with preserved ejection fraction. Rational Pharmacotherapy in Cardiology. 2025;21(4):354-361. (In Russ.) https://doi.org/10.20996/1819-6446-2025-3210. EDN: HZALTK
Введение
У пациентов с симптомами сердечной недостаточности (СН) часто наблюдается дисфункция левого предсердия (ЛП), которая может быть первым объективным признаком клинической манифестации СН с сохраненной фракцией выброса (СНсФВ) [1]. Большинство современных неинвазивных методов диагностики диастолической дисфункции и/или СНсФВ основаны на определении увеличения объема ЛП и/или давления наполнения левого желудочка (ЛЖ) в качестве маркеров его тяжести и продолжительности. Однако дисфункция ЛП у пациентов с СНсФВ может возникать не только за счет повышенного давления наполнения ЛЖ, но и за счет фиброза миокарда и ремоделирования ЛП [2].
Современные возможности двумерной спекл-трекинговой эхокардиографии (СТЭ), позволяют дать количественную оценку продольной деформации миокарда ЛП и выявлять нарушение его функции у пациентов с СНсФВ, особенно у пациентов с сахарным диабетом 2 типа (CД2) [3].
М. Cameli и соавт. продемонстрировали, что нарушение деформации ЛП (ДЛП) в резервуарную фазу значимо ассоциировались с более высокой распространенностью СД2 у пациентов с СНсФВ. Нарушение ДЛП может использоваться для идентификации пациентов с высоким риском неблагоприятных исходов вследствие воздействия СД2, что требует индивидуализированных терапевтических подходов [3].
В метаанализе, включающем 17 исследований, ДЛП оказалась независимым предиктором неблагоприятных исходов у пациентов с СН [4]. Однако диагностическое и прогностическое значение ДЛП у пациентов с СД2 и промежуточной вероятностью СНсФВ изучено недостаточно.
Цель исследования — оценить прогностическое значение ДЛП в фазе резервуара для прогнозирования риска серьезных неблагоприятных сердечно-сосудистых событий у пациентов с СД2 и промежуточной вероятностью СНсФВ в течение 1 года наблюдения.
Материал и методы
В проспективное одноцентровое наблюдательное исследование было включено 164 пациента с СД2, средний возраст 61±8 лет, с жалобами на одышку, фракцией выброса левого желудочка (ФВ ЛЖ) ≥50%. Критериями невключения служили: типичные приступы стенокардии, перенесенный инфаркт миокарда, значительные клапанные или врожденные пороки сердца, а также обострение хронических заболеваний.
Протокол исследования был одобрен локальным этическим комитетом ФГАОУ ВО «РУДН им. Патриса Лумумбы» (протокол от 23.11.2023 № 0301-08/03). Одобрение и процедуру проведения протокола получали по принципам Хельсинкской декларации. Все пациенты подписали форму добровольного информированного согласия на публикацию медицинской информации.
На первом этапе все пациенты прошли комплексное скрининговое обследование, включавшее: эхокардиографическое исследование (ЭхоКГ) с детальной оценкой структурно-функциональных параметров сердца и определение уровня N-концевого промозгового натрийуретического пептида (NT-proBNP).
На втором этапе проводилась стратификация вероятности СНсФВ с использованием шкалы HFA-PEFF [5][6] (табл. 1). При наличии 1 балла и менее диагноз СНсФВ считался маловероятным, 5 и более баллов –подтвержденным, от 2 до 4 баллов — вероятность СНсФВ была промежуточная. Результаты стратификации по данной шкале у исследуемой когорты наглядно представлены на рис. 1, где показано распределение пациентов по трем категориям вероятности СНсФВ.
Таблица 1. Алгоритм диагностики СНсФВ — HFA-PEFF: комплексный подход, включающий эхокардиографическое, функциональное тестирование, оценку натрийуретических пептидов [5][6]
| Большие критерии (2 балла) | Малые критерии (1 балл) |
Функциональные изменения | • e’ септальная <7 см/с или • e’ латеральная <10 см/с или • Средняя E/e› ≥15 или • Скорость трикуспидальной регургитации >2,8 м/с (СДЛА >35 мм рт.ст.) | • E/e’ 9-14 или • GLS <16% |
Морфологические изменения | • ИОЛП >34 мл/м² или • ИММЛЖ ≥149/122 г/м² (м/ж) и ОТС >٠,42 | • ИОЛП 29-34 мл/м² или • ИММЛЖ ≥115/95 г/м² (м/ж) или • ОТС >0,42 или • ТЗСЛЖ ≥12 мм |
Биомаркеры (синусовый ритм) | • NT-proBNP >220 пг/мл или • BNP >80 пг/мл | • NT-proBNP 125-220 пг/мл или • BNP 35-80 пг/мл |
Биомаркеры (фибрилляция предсердий) | • NT-proBNP >660 пг/мл или • BNP >240 пг/мл | • NT-proBNP 365-660 пг/мл или • BNP 105-240 пг/мл |
ИММЛЖ — индекс массы миокарда левого желудочка, ИОЛП — индекс объема левого предсердия, ОТС — относительная толщина стенки левого желудочка, СДЛА — систолическое давление в легочной артерии, ТЗСЛЖ — толщина задней стенки левого желудочка в диастолу, BNP — мозговой натрийуретический пептид, GLS (global longitudinal strain) — показатель продольного систолического сжатия миокарда левого желудочка, е’ — скорость раннего диастолического движения стенки в области митрального кольца, Е — скорость раннего трансмитрального диастолического потока, NT-proBNP — N-концевой промозговой натрийуретический пептид
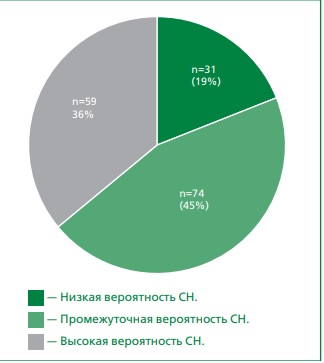
Рисунок 1. Наличие СНсФВ у обследованных больных с использованием диагностического алгоритма HFA-PEFF (n=164).
Окончательная группа исследования составила 58 пациентов с промежуточной вероятностью СНсФВ (набравших 2-4 балла по шкале HFA-PEFF), которым проводилось стандартное физикальное, лабораторное и инструментальное обследование. ЭхоКГ проводили на аппарате VIVID Е90 (GE, Healthcare). Для расчета значения ДЛП с акцентом на его резервуарную функцию при помощи опции СТЭ, использовалась рабочая станция EchoPAC (версия 201) с последующей постобработкой. Фаза резервуара, начинается в конце диастолы желудочков с закрытия митрального клапана и продолжается до его открытия. На протяжении этой фазы происходит заполнение ЛП кровью из легочных вен, его растяжение с развитием положительного напряжения.
Для подтверждения диагноза СНсФВ пациентам выполнялся диастолический стресс-эхокардиографический тест (ДСТ) с физической нагрузкой на горизонтальном велоэргометре (ВЭМ) Schiller Ergosana ERG 911S/LS с оценкой параметров трансмитрального кровотока, индекса диастолического наполнения ЛЖ (Е/е’), индексированного объема ЛП и скорости трикуспидальной регургитации (ТР).
Исследование начиналось с нагрузки 25 Вт с постоянным ее повышением на 25 Вт каждые 3 мин со скоростью 60 об./мин до достижения целевой частоты сердечных сокращений (ЧСС) (85% от максимальной ЧСС), либо до появления симптомов, ограничивающих дальнейшее проведение теста. Оценка соотношения Е/e’ и скорости ТР проводились исходно, на каждой ступени нагрузки и на высоте нагрузки, а также в восстановительном периоде через 1-2 мин после прекращения нагрузки [7]. Положительным ДСТ считали повышение значения Е/e′ ≥15 на нагрузке, что добавляло 2 балла, а повышение Е/e′≥15 с одновременным увеличением скорости ТР >3,4 м/с — 3 балла [5]. Это позволяло пациенту набрать достаточное количество баллов для подтверждения диагноза СНсФВ. ДЛП измеряли с помощью СТЭ с частотой кадров от 40/с до 80/с, анализируя комбинированную 4- и 2-камерную проекцию (среднее значение из 6 сегментов ЛП) [8] (рис. 2). ДЛП в фазу резервуара оценивали как пиковое положительное значение деформации, соответствующее периоду между r и зубцом T на электрокардиограмме, и выражали в процентах. Аномальные значения были установлены на уровне ≤18% для ДЛП [8][9].

ДЛП — деформация левого предсердия
Рисунок 2. Оценка ДЛП с помощью спекл-трекинговой ЭхоКГ.
В качестве конечной точки использовали смертность от всех причин и повторные госпитализации, связанные с сердечно-сосудистыми событиями. Данные были получены в единой медицинской информационно-аналитической системе, а также по данным телефонных контактов через год наблюдения.
Для статистической обработки данных использовали программы MedCalc Software VAT Version 19.0 и IBM SPSS Statistics (версия 26.0). Количественные переменные описывали как среднее арифметическое значение (М) и стандартное отклонение среднего значения (SD) (при нормальном распределении) или как медиану (Me) и интерквартильный размах (IQR) (при асимметричном распределении). Значимым считали уровень р <0,05.
Результаты
Клинико-демографическая, лабораторно-инструментальная и гемодинамическая характеристика включенных пациентов с промежуточной вероятностью СН представлена в табл. 2 и 3. Наиболее частыми коморбидными состояниями были артериальная гипертония (91%), ожирение (43%) и хроническая болезнь почек (34,4%). Медиана уровня NT-proBNP составила 94,10 пг/мл.
Таблица 2. Клинико-демографическая характеристика пациентов, включенных в исследование (n=58)
Показатель | Значение |
Пол (м/ж), n (٪) | 30 (52)/28 (48) |
Возраст, годы (M±SD) | 61,39±7,75 |
ИМТ, кг/м2, (M±SD) | 29,67±5,03 |
Ожирение, n (٪) | 25 (43) |
Курение, n (٪) | 28 (48) |
ФВ ЛЖ, ٪ (M±SD) | 58,29±5,54 |
Артериальная гипертония, n (٪) | 53 (91) |
ОНМК в анамнезе, n (٪) | 3 (5,1) |
Фибрилляция/трепетание предсердий (пароксизмальная форма вне пароксизма) n (٪) | 4 (6,8) |
Хроническая болезнь почек, n (٪) | 20 (34,4) |
Анемия, n (٪) | 3 (5,1) |
ХОБЛ/БА, n (٪) | 2 (3,4) |
БА — бронхиальная астма, ИМТ — индекс массы тела, ОНМК — острое нарушение мозгового кровообращения, ФВ ЛЖ — фракция выброса левого желудочка, ХОБЛ — хроническая обструктивная болезнь легких
Таблица 3. Лабораторно-инструментальные и гемодинамические показатели у пациентов с СД 2 типа, включенных в исследование (n=58)
Показатель | Значение |
САД, мм рт.ст. (M±SD) | 131,89±16,73 |
ДАД, мм рт.ст.(M±SD) | 79,73±9,99 |
ЧСС, уд./мин (M±SD) | 76,13±13,75 |
NT-proBNP, пг/мл (Me (IQR)) | 94,10 [57,75; 209,75] |
HbA1c, % (M±SD) | 7,12±2,77 |
Общий холестерин, ммоль/л (Me (IQR)) | 5,27 [4,46; 6,42] |
Липопротеиды низкой плотности, ммоль/л (Me (IQR)) | 1,6 [1,2: 2,28] |
Триглицериды, ммоль/л (M±SD) | 3,17±1,44 |
Креатинин крови, мкмоль/л (M±SD) | 80,26±19,55 |
СКФ, мл/мин/1,73 м2 (M±SD) | 77,79±17,74 |
Альбумин/креатинин в моче, мг/г | 45,25 [42,88; 67,0] |
Общий билирубин, мкмоль/л | 3,07 [1,78; 4,80] |
АЛТ, Ед/л (M±SD) | 31,24±14,86 |
АСТ, Ед/л (M±SD) | 13,54±5,80 |
ЛДГ, Ед/л (M±SD) | 30,55±11,41 |
АЛТ — аланинаминотрансфераза, АСТ — аспартатаминотрансфераза, ДАД — диастолическое артериальное давление, ЛДГ — лактатдегидрогеназа, САД — систолическое артериальное давление, СКФ — скорость клубочковой фильтрации, ЧСС — частота сердечных сокращений, NT-proBNP — N-концевой промозговой натрийуретический пептид, HbA1c — гликированный гемоглобин
По данным ДСТ пациенты были разделены на 2 группы: в 1-ю группу вошли 41 (70,7%) пациент с отрицательным, во 2-ю группу — 17 (29,3%) пациентов с положительным результатом ДСТ. Пациентам с положительным диастолическим стресс-тестом, набравшим >5 баллов по шкале HFA-PEFF, была диагностирована СНсФВ. При сравнительном анализе двух групп пациенты с СНсФВ были статистически значимо старше, имели более высокие значения NTproBNP и более низкие значения ДЛП как в покое, так и на на фоне нагрузки (p <0,001) (табл. 4). Кроме того, у пациентов с ДЛП ≤18% отмечалось повышение давления наполнения ЛЖ (E/e’) на фоне физической нагрузки (рис. 3).
Таблица 4. ЭхоКГ и лабораторно-инструментальные показатели у пациентов с СД2 в зависимости от результата ДСТ (n=58)
Показатель | ДСТ отрицательный (n=41) | ДСТ положительный (n=17) | P |
ФВ ЛЖ, ٪ (M±SD) | 62 [56; 66,75] | 61 [59; 67] | 0,266 |
GLS, % (Me (IQR)) | 16,60 [13; 17,5] | 18,70 [15,4; 18;8] | 0,062 |
Е/e’ в покое (M±SD) | 6,94±1,57 | 9,48±3,16 | 0,005* |
Е/e’ на нагрузке (Me (IQR)) | 9 [8,09; 10,62] | 15,9 [15,6; 16,4] | <0,001* |
Скорость трикуспидальной регургитации в покое (M±SD) | 2,06±0,66 | 2,53±0,40 | 0,028* |
Скорость трикуспидальной регургитации на фоне нагрузки (Me (IQR)) | 2,6 [2,2; 2,9] | 3,6 [3,5; 3,8] | <0,001* |
ДЛП в покое, ٪ (M±SD) | 28,50±6,97 | 18,58±2,47 | <0,001* |
ДЛП на фоне нагрузки, ٪ (Me (IQR)) | 31,5 [26,25; 36,75] | 16 [15,75; 17] | <0,001* |
NT-proBNP, пг/мл (Me (IQR)) | 74 [55; 95] | 221 [209; 317] | <0,001* |
ДЛП — деформация левого предсердия, ФВ ЛЖ — фракция выброса левого желудочка, NT-proBNP — N-концевой промозговой натрийуретический пептид, GLS — глобальная продольная деформация, E/e’ — отношение пиковых скоростей трансмитрального кровотока к скорости движения кольца митрального клапана

E/e' – отношение пиковых скоростей трансмитрального кровотока к скорости движения кольца митрального клапана
Рисунок 3. Снижение ДЛП у пациентов с повышенным давлением наполнения ЛЖ (Е/е’) на фоне физической нагрузки.
Для более глубокого анализа прогностической значимости ДЛП был проведен регрессионный анализ Кокса, который показал, что ДЛП имеет независимую прогностическую ценность в оценке рисков общей смертности и повторных госпитализаций (табл. 5).
Таблица 5. Регрессионный анализ Кокса для клинико-демографических параметров в отношении неблагоприятных исходов в течение года у пациентов с СН
Показатель | Однофакторный анализ | Многофакторный анализ | ||
ОР (95٪ ДИ) | P | ОР (95٪ ДИ) | P | |
Е/e’ в покое | 1,22 (1,03-1,82) | 0,037 | 1,62 (1,27-2,44) | 0,025 |
Е/e’ на фоне нагрузки | 2,22 (1,21-3,50) | 0,029 | 2,11 (1,38-2,82) | 0,012 |
ДЛП в покое ٪ | 2,14 (1,55-2,97) | 0,013 | 2,07 (1,51-2,89) | 0,009 |
ДЛП на фоне нагрузки ٪ | 2,07 (1,56-2,99) | <0,001 | 2,01 (1,135-2,60) | <0,001 |
NT-proBNP, пг/мл | 1,88 (1,32-2,67) | 0,006 | 1,61 (1,12-2,30) | 0,010 |
ДИ — доверительный интервал, ДЛП — деформация левого предсердия, ОР — отношение рисков, E/e’ — отношение пиковых скоростей трансмитрального кровотока к скорости движения кольца митрального клапана, NT-proBNP — N-концевой промозговой натрийуретический пептид
За период наблюдения неблагоприятные исходы зарегистрированы у 9 (15%) пациентов с СД2 и установленной СНсФВ, 8 случаев госпитализации по сердечно-сосудистым причинам (5 пациентов были госпитализированы с декомпенсацией СН, 2 — с острым инфарктом миокарда, и у 1 пациента впервые диагностирована фибрилляция предсердий). За период наблюдения зарегистрирован 1 случай сердечно-сосудистой смерти.
Зависимость риска развития комбинированной конечной точки от ДЛП ≤18% по данным анализа кривых Каплана–Мейера была статистически значимой в группе пациентов с СНсФВ (Log Rank 14,72, p <0,001) (рис. 4).

E/e' – отношение пиковых скоростей трансмитрального кровотока к скорости движения кольца митрального клапана
Рисунок 4. Кривые Каплана–Мейера кумулятивной вероятности выживания (комбинированная конечная точка, включающая общую смертность и сердечно-сосудистые госпитализации) в зависимости от ДЛП
Обсуждение
В проведенном исследовании пациенты с подтвержденным диагнозом СНсФВ в состоянии покоя демонстрировали снижение ДЛП (18,58±2,47%). В этой группе на фоне нагрузки показатель ДЛП снижался еще больше, тогда как во второй группе (с отрицательным ДСТ) он, напротив, увеличивался (16±1,54% vs 31,5±3,21%). ДЛП включает деформацию резервуара, деформацию проводника и сократительную деформацию, а резервуарная функция является параметром, наиболее широко используемым для оценки прогноза у пациентов с СН [10]. В результатах представленного исследования отражены значения резервуарной фазы ДЛП.
Полученные данные согласуются с результатами, полученными у пациентов с ХСН как с сохранной, так и со сниженной ФВ ЛЖ, в котором отмечается снижение функций ЛП, а также параметра глобальной продольной ДЛП [11].
По данным S. M. Aung и соавт. в небольшой группе амбулаторных пациентов с симптомами СН ДЛП <17,5% позволяла выявлять СНсФВ с чувствительностью 89% и специфичностью 55% [12].
Исследование Е. С. Мазура и соавт. показало, что снижение ДЛП в фазе резервуара <23% позволяет прогнозировать положительный результат ДСТ с вероятностью 88,9% (76,5-95,2%) у пациентов с артериальной гипертонией [13]. В проведенном исследовании авторы ориентировались на значения ДЛП, предложенные Европейским консенсусом, соответствующее пороговому уровню, рекомендуемому для диагностики повышенного давления наполнения ЛЖ у пациентов с СНсФВ [8][9]. ДЛП в фазе резервуара ≤18% выходит за рамки нормального диапазона для всех возрастных групп и обоих полов и свидетельствует о повышенном давлении наполнения ЛЖ.
СД2 является самостоятельным фактором риска развития СН [14]. Многочисленные эпидемиологические и клинические исследования показали, что распространенность СД2 у пациентов с СНсФВ составляет приблизительно около 30-40% [15][16]. Таким образом, в условиях высокой коморбидности СД2 и СНсФВ обоснованным представляется исследование предикторов, способных оптимизировать ведение таких пациентов. Настоящее исследование посвящено оценке роли ДЛП в качестве показателя функции ЛП, который может играть важную роль в ранней диагностике и стратификации риска у пациентов с СД2 и подозрением на СНсФВ. Полученные результаты подтверждают, что снижение ДЛП в фазе резервуара, особенно при физической нагрузке, может быть маркером неблагоприятного прогноза, требующим более активного ведения таких пациентов.
М. Н. Алёхин и соавт., анализируя литературные источники и опираясь на собственный опыт, акцентируют внимание на значимости анализа ДЛП, предлагают использовать его как еще один инструмент в арсенале современной ЭхоКГ, для пациентов с имеющейся или подозреваемой СН [17].
Сообщалось, что ДЛП в фазе резервуара сильнее коррелирует с конечно-диастолическим давлением ЛЖ, по сравнению с индексом объема ЛП или E/e> [9]. В недавно опубликованном изобретении К. Казуки и соавт. была предложена новая система подсчета баллов (ESE-score) для диагностики СНсФВ на основе стресс-ЭхоКГ. Шкала ESE включает три параметра ЭхоКГ: ДЛП в фазе резервуара <20%; соотношение E/e' ≥13 и появление легкого застоя при направлениях. Это еще раз приводит к измерению оценки ДЛП в дополнение к стандартным параметрам ЭхоКГ [18].
Таким образом, оценка ДЛП с помощью СТЭ может служить основанием для выявления пациентов с СД2 и промежуточной диагностики СНсФВ, свидетельствующих о высоком риске сердечно-сосудистых заболеваний, и оказания персонализированному лечению их.
Ограничения исследования
Ограничениями исследований являются малый размер выборки и одноцентровый характер исследований, которые ограничивают статистическую мощность и возможность экстраполяции результатов на более демографический уровень.
Длительность наблюдения составила 1 год, что не позволяет оценить долгосрочные последствия изменений ДЛП у пациентов с СД2 и СНсФВ.
Измерение ДЛП провода произошло с помощью спекл-трекинговой ЭхоКГ, точность которой может подтвердить производитель ультразвукового изображения и опыт исследователя.
Учитывая распространенность артериальной гипертонии, ожирения и заболеваний почек в выборке, невозможно полностью исключить их влияние на результаты исследования.
Заключение
В ходе исследования установлено, что у пациентов с СД2 и промежуточной проверкой СН снижение ДЛП в фазе резервуара ≤18% является значимым предиктором неблагоприятных сердечно-сосудистых событий в течение года наблюдения. Кроме того, установлено, что снижение ДЛП на фоне физической нагрузки коррелирует с повышенным давлением наполнения ЛЖ (Е/е') и обеспечением наличия СНсФВ. Таким образом, оценка ДЛП с использованием СТЭ может служить основанием для ранней диагностики и прогнозирования неблагоприятных исходов у пациентов данной категории, что обеспечивает оптимизацию их лечения и поддержания прогноза.
Список литературы
1. Sanchis L, Gabrielli L, Andrea R, et al. Left atrial dysfunction relates to symptom onset in patients with heart failure and preserved left ventricular ejection fraction. Eur Heart J Cardiovasc Imaging. 2015;16(1):62-7. DOI:10.1093/ehjci/jeu165.
2. Santos AB, Kraigher-Krainer E, Gupta DK, et al. Impaired left atrial function in heart failure with preserved ejection fraction. Eur J Heart Fail. 2014;16(10):1096- 103. DOI:10.1002/ejhf.147
3. Cameli M, Lisi M, Focardi M, et al. Left atrial deformation analysis by speckle tracking echocardiography for prediction of cardiovascular outcomes. Am J Cardiol. 2012;110(2):264-9. DOI:1016/j.amjcard.2012.03.022.
4. Jia F, Chen A, Zhang D, et al. Prognostic Value of Left Atrial Strain in Heart Failure: A Systematic Review and Meta-Analysis. Front Cardiovasc Med. 2022;9:935103. DOI:10.3389/fcvm.2022.935103.
5. Pieske B, Tschöpe C, de Boer RA, et al. How to diagnose heart failure with preserved ejection fraction: the HFA-PEFF diagnostic algorithm: a consensus recommendation from the Heart Failure Association (HFA) of the European Society of Cardiology (ESC). Eur Heart J. 2019;40(40):3297-317. DOI:10.1093/eurheartj/ehz641. Erratum in: Eur Heart J. 2021;42(13):1274. DOI:10.1093/eurheartj/ehaa1016.
6. Кобалава Ж.Д., Сафарова А.Ф., Гудиева Х.М., Лукина О.И. Оценка риска развития неблагоприятных исходов у пациентов с клинически проявляющейся артериальной гипертензией и хронической сердечной недостаточностью с сохраненной фракцией выброса левого желудочка по алгоритму HFA-PEFF. Кардиология. 2023;63(2):3-10. DOI:10.18087/cardio.2023.2.n2162.
7. Lancellotti P, Pellikka PA, Budts W, et al. The clinical use of stress echocardiography in non-ischaemic heart disease: recommendations from the European Association of Cardiovascular Imaging and the American Society of Echocardiography. Eur Heart J Cardiovasc Imaging. 2016;17(11):1191-229. DOI:10.1093/ehjci/jew190. Erratum in: Eur Heart J Cardiovasc Imaging. 2017;18(8):832. DOI:10.1093/ehjci/jex040.
8. Smiseth OA, Morris DA, Cardim N, et al.; Reviewers: This document was reviewed by members of the 2018–2020 EACVI Scientific Documents Committee. Multimodality imaging in patients with heart failure and preserved ejection fraction: an expert consensus document of the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc Imaging. 2022;23(2):e34-61. DOI:10.1093/ehjci/jeab154.
9. Inoue К, Khan FH, Remme EW, et al. Determinants of left atrial reservoir and pump strain and use of atrial strain for evaluation of left ventricular filling pressure. Eur Heart J Cardiovasc Imaging. 2021;23(1):61-70. DOI:10.1093/ehjci/jeaa415. Erratum in: Eur Heart J Cardiovasc Imaging. 2021;23(1):136. DOI:10.1093/ehjci/jeab194.
10. Sun BJ, Park JH. Echocardiographic Measurement of Left Atrial Strain — A Key Requirement in Clinical Practice. Circ J. 2021;86(1):6-13. DOI:10.1253/circj.CJ-21-0373.
11. Сохибназарова В.Х., Саидова М.А., Терещенко С.Н., Белевская А.А. Оценка деформации левого желудочка и левого предсердия, а также ротационных свойств левого желудочка у больных ХСН по данным эхокардиографической технологии недопплеровского изображения миокарда в двумерном и трехмерном режимах. Евразийский Кардиологический Журнал. 2018;(2):4-15. DOI:10.38109/2225-1685-2018-2-4-15.
12. Aung SM, Güler A, Güler Y, et al. Left atrial strain in heart failure with preserved ejection fraction. Herz. 2017;42(2):194-9. DOI:10.1007/s00059–016–4456y.
13. Мазур Е.С., Мазур В.В., Баженов Н.Д. и др. Стрейн левого предсердия как предиктор результата диастолического стресстеста у больных артериальной гипертензией. Кардиология. 2022;62(9):9-17. DOI:10.18087/cardio.2022.9.n2206.
14. Pop-Busui R, Januzzi JL, Bruemmer D, et al. Heart failure: An underappreciated complication of diabetes. A consensus report of the American Diabetes Association. Diabetes Care 2022:45(7):1670-90. DOI:10.2337/dci22-0014.
15. American Diabetes Association. Cardiovascular Disease and Risk Management: Standards of Medical Care in Diabetes-2021. Diabetes Care. 2021;44(Suppl 1):S125- 50. DOI:10.2337/dc21-S010. Erratum in: Diabetes Care. 2021;44(9):2183-5.
16. Giugliano D, Bellastella G, Longo M, et al. Relationship between improvement of glycaemic control and reduction of major cardiovascular events in 15 cardiovascular outcome trials: a meta-analysis with meta-regression. Diabetes Obes Metab 2020;22(8):1397-405. DOI:10.1111/dom.14047.
17. Алёхин М.Н., Калинин А.О. Значение показателей продольной деформации левого предсердия у пациентов с хронической сердечной недостаточностью. Медицинский алфавит. 2020;(32):24-9. DOI:10.33667/2078-5631-2020-32-24-29.
18. Kagami K, Harada T, Yuasa N, et al. A scoring system for diagnosing heart failure with preserved ejection fraction based on exercise echocardiography. Eur Heart J Cardiovasc Imaging. 2025;26(5):866-75. DOI:10.1093/ehjci/jeaf044.
Об авторах
Ж. Д. КобалаваРоссия
Кобалава Жанна Давидовна
Москва
Н. И. Хуцишвили
Россия
Хуцишвили Нуцико Ивановна
Москва
А. Ф. Сафарова
Россия
Сафарова Айтен Фурадовна
Москва
Т. М. Тимофеева
Россия
Тимофеева Татьяна Михайловна
Москва
В. В. Толкачева
Россия
Толкачева Вероника Владимировна
Москва
В. П. Ефимова
Россия
Ефимова Виктория Павловна
Москва
Дополнительные файлы
Рецензия
Для цитирования:
Кобалава Ж.Д., Хуцишвили Н.И., Сафарова А.Ф., Тимофеева Т.М., Толкачева В.В., Ефимова В.П. Роль деформации левого предсердия в прогнозировании сердечно-сосудистых исходов у пациентов с сахарным диабетом 2 типа и промежуточной вероятностью сердечной недостаточности с сохраненной фракцией выброса. Рациональная Фармакотерапия в Кардиологии. 2025;21(4):354-361. https://doi.org/10.20996/1819-6446-2025-3210. EDN: HZALTK
For citation:
Kobalava Zh.D., Khutsishvili N.I., Safarova A.F., Timofeeva T.M., Tolkacheva V.V., Efimova V.P. The role of left atrial strain in predicting cardiovascular outcomes in patients with type 2 diabetes and intermediate probability of heart failure with preserved ejection fraction. Rational Pharmacotherapy in Cardiology. 2025;21(4):354-361. (In Russ.) https://doi.org/10.20996/1819-6446-2025-3210. EDN: HZALTK
JATS XML
















































