Перейти к:
Артериальная гипертензия и неблагоприятное течение COVID-19 среди госпитализированных больных: данные когортного исследования из России
https://doi.org/10.20996/1819-6446-2023-01-10
Аннотация
Цель. Оценить ассоциацию артериальной гипертензии (АГ) с тяжелыми формами и летальными исходами новой коронавирусной инфекции (COVID-19).
Материал и методы. В ретроспективное когортное исследование были включены взрослые пациенты (≥18 лет), госпитализированные в Университетскую клиническую больницу №4 Сеченовского Университета (Москва, Россия) в период с 08 апреля 2020 г. по 19 ноября 2020 г. с клинически или лабораторно подтвержденным диагнозом COVID-19. Первичной конечной точкой была госпитальная смертность от всех причин. Вторичные конечные точки включали госпитализацию в отделение интенсивной терапии (ОИТ) и инвазивную вентиляцию легких (ИВЛ). Для оценки независимой связи между факторами риска и конечными точками была выполнена множественная логистическая регрессия.
Результаты. Всего в исследование было включено 1637 пациентов, из них 848 (51,8%) – мужчины. Медиана возраста составила 59 (48; 70) лет. 55,9% пациентов (n=915) имели ранее установленный диагноз АГ. У больных АГ по данным компьютерной томографии органов грудной клетки отмечалось значимо более тяжелое поражение легких, а также более низкая сатурация кислорода (SрO2). Многие из них были госпитализированы в отделение интенсивной терапии и переведены на ИВЛ. В группе АГ также была более высокая смертность. Возраст, наличие АГ, уровни глюкозы и С-реактивного белка (СРБ), а также сниженное количество тромбоцитов были независимо связаны со смертностью, при этом АГ имела самую сильную связь [отношение шансов (ОШ) 1,827, 95% доверительный интервал (ДИ) 1,174-2,846; р=0,008]. Возраст, наличие АГ, количество нейтрофилов, количество тромбоцитов, уровни глюкоза и СРБ были независимо связаны с госпитализацией в ОИТ, при этом АГ имела самую сильную связь (ОШ 1,595, 95% ДИ 1,178-2,158; р=0,002). Возраст, наличие АГ, уровни глюкозы и СРБ, а также сниженное количество тромбоцитов были независимо связаны с необходимостью поведения ИВЛ, при этом АГ имела самую сильную связь (ОШ 1,703, 95% ДИ 1,151-2,519; p=0,008). Частота проведения ИВЛ была выше в группе АГ по сравнению с группой без АГ. Заключение. АГ может быть независимым предиктором тяжелого течения COVID-19 и неблагоприятных исходов, а именно смерти, госпитализации в ОИТ и ИВЛ у госпитализированных пациентов.
Для цитирования:
Подзолков В.И., Брагина А.Е., Тарзиманова А.И., Васильева Л.В., Огибенина Е.С., Быкова Е.Е., Шведов И.И., Иванников А.А., Дружинина Н.А. Артериальная гипертензия и неблагоприятное течение COVID-19 среди госпитализированных больных: данные когортного исследования из России. Рациональная Фармакотерапия в Кардиологии. 2023;19(1):4-10. https://doi.org/10.20996/1819-6446-2023-01-10
For citation:
Podzolkov V.I., Bragina A.E., Tarzimanova A.I., Vasilyeva L.V., Ogibenina E.S., Bykova E.E., Shvedov I.I., Ivannikov A.A., Druzhinina N.A. Arterial Hypertension and Severe COVID-19 in Hospitalized Patients: Data from a Cohort Study. Rational Pharmacotherapy in Cardiology. 2023;19(1):4-10. https://doi.org/10.20996/1819-6446-2023-01-10
Введение
Пандемия новой коронавирусной инфекции 2019 г. (COVID-19) не сбавляет обороты по всему миру, несмотря на разрабатываемые подходы к лечению, профилактике и проводимую вакцинацию населения. Глобальные показатели распространенности (более 200 млн.) при уровне летальности 2,2%, данные о длительно сохраняющихся симптомах после острой фазы заболевания, социальное дистанцирование определяют значение COVID-19 не только для формирования статистических показателей, но и влияют на качество жизни населения в мире [1]. В руководстве Европейского независимого фонда ангиологии и сосудистой медицины (European Independent Foundation in Angiology/ Vascular Medicine) пациенты с артериальной гипертензией (АГ), а также с другими сердечно-сосудистыми заболеваниями (ССЗ), ожирением и сахарным диабетом (СД), отнесены в группу высокого риска тяжелого и критического течения коронавирусной инфекции, и в отношении них были предложены специальные подходы к наблюдению и лечению [2].
Вопрос о роли АГ в качестве фактора риска тяжелого течения и неблагоприятных исходов COVID-19 является предметом изучения в крупных исследованиях и метаанализах. С одной стороны, АГ является одним из наиболее часто встречающихся фоновых заболеваний у больных COVID-19: по данным различных источников от 15 до 56% пациентов имели высокие цифры АД [3-8]. В ряде мета-анализов, проведенных в начале пандемии, продемонстрирована высокая предиктивная значимость АГ. Так, в работе G. Lippi (13 исследований, 2893 пациента) АГ была связана с увеличением риска развития тяжелого COVID-19 и смертности от него практически в 2,5 раза [9]. Сходные результаты получены еще в нескольких работах [3-5][10-12]. С другой стороны, в более поздних публикациях высказывалась критика методов статистической обработки, примененных в данных работах [4]. В связи с этим Азиатское общество по борьбе с сердечно-сосудистыми осложнениями АГ (The Hypertension Cardiovascular Outcome Prevention and Evidence in Asia (HOPE Asia) Network) в своем руководстве провело обзор имеющихся данных и предложило учитывать следующие факторы неблагоприятного течения и исхода COVID-19, исключив из них АГ: сахарный диабет, курение, сердечно-сосудистые заболевания (сердечная недостаточность, инсульт, стенокардия, инфаркт миокарда), хроническая обструктивная болезнь легких, хроническая болезнь почек, онкологические заболевания (особенно при проведении химио и лучевой терапии) [13]. Тем не менее, в нескольких мета-анализах была подтверждена связь АГ с более тяжелым прогнозом COVID-19. По данным китайских исследователей среди критически больных и умерших доля пациентов с АГ была значимо выше [14]. Еще в одном мета-анализе результатов 34 исследований была также подтверждена роль АГ в развитии более тяжелых форм COVID-19 [15]. Крупных исследований влияния артериальной гипертензии на исходы COVID-19 у населения России не проводилось.
Выполненные на данный момент исследования показали противоречивые результаты в отношении вопроса, можно ли считать АГ независимым фактором риска тяжелого течения COVID-19, и тот факт, что она остается превалирующим заболеванием в популяции, делает изучение этого вопроса актуальным [16-21].
Цель исследования – оценить ассоциацию АГ с тяжелыми формами и летальными исходами COVID-19).
Материал и методы
Было проведено ретроспективное исследование по данным выписных эпикризов больных, прошедших стационарное лечение в Университетской клинической больнице №4 Сеченовского университета в период с 08 апреля по 19 ноября 2020 г., с лабораторно подтвержденной инфекцией SARS-CoV-2 (U07.1 по Международной классификации болезней десятого пересмотра), или клинически диагностированной (U07.2) при недоступном или отрицательном результате теста полимеразной цепной реакции SARS-CoV-2 В исследуемую когорту вошли 1637 пациентов. Данные (включая ранее существовавший диагноз АГ) были собраны из медицинской документации и электронной базы данных больницы. Об этом исследовании ранее сообщалось в публикации, в которой изучался другой аспект проблемы [22]. Исследование одобрено Локальным этическим комитетом Сеченовского университета 18 февраля 2021 г. (протокол № 04–21). От необходимости получения информированного согласия отказались в связи с ретроспективным характером исследования.
Степень тяжести COVID-19 оценивалась по объему поражения легочной ткани [23]. Первичной конечной точкой стал летальный исход. В качестве вторичных конечных точек использовались: потребность в искусственной вентиляции легких (ИВЛ) и госпитализация в отделение реанимации и интенсивной терапии (ОИТ).
Статистический анализ результатов проводился с использованием программного пакета Statistica 10.0 (StatSoft Inc., США). Данные представлены в виде средних значений и среднеквадратического отклонения или медианы и межквартильного интервала. Распространенность признака в популяции выражены в процентном соотношении. При сравнении групп для измерения уровня значимости различий использовался непараметрический метод Манна-Уитни. Статистическая значимость различий между качественными показателями оценивалась с помощью критерия χ2.
С целью оценки связи между наличием АГ и летальным исходом с учетом других возможных факторов риска была построена множественная логистическая регрессионная модель, куда включались только те параметры, для который значение площади под ROC кривой (AUC) было значимо больше 0,5 [то есть 95% доверительный интервал (ДИ) не содержал 0,5]. Для оценки силы связи были рассчитаны отношения шансов (ОШ) с 95 % ДИ, где показатель ОШ для непрерывных переменных означает во сколько раз возрастает риск летального исхода при увеличении переменной на 1 единицу измерения, а для категориальной переменной «наличие АГ» – увеличение риска в группе пациентов с АГ. За уровень статистической значимости был принят p<0,05.
Результаты
В исследование включили 1637 пациентов [ 848 (51,8%) мужчин и 789 (49,2%) женщин, средний возраст составил 58,8±16,1 лет].
915 пациентов (55,90%) имели АГ, у 722 пациентов (44,10%) повышения АД не было.
55,90% пациентов (n=915) имели ранее существовавший диагноз артериальной гипертензии [ 2,95% (n=27) – 1-я стадия; 33,44% (n=306) – 2-я стадия и 63,61% (n=582) – 3-я стадия). Из них 99 пациентов (10,82%) антигипертензивную терапию не получали, 67 (7,32%) получали монотерапию ингибиторами ангиотензинпревращающего фермента, 54 (5,90%) – блокаторами рецепторов ангиотензина, 93 (10,16%) – β-адреноблокаторами, 20 (2,19%) – блокаторами кальциевых каналов, 7 (0,77%) – диуретиками, 3 (0,33%) – моксонидином, а 346 (37,81%) – комбинированную терапию. Информация о терапии 226 пациентов с АГ отсутствовала. 657 (71,80%) участников с АГ имели при поступлении систолическое АД (САД) <140 мм рт.ст. и диастолическое АД (ДАД) <80 мм рт.ст.
Характеристики пациентов представлены в табл. 1. Пациенты с АГ были старше, среди них было больше женщин, они дольше находились в стационаре, чаще курили, имели более высокие значения индекса массы тела (ИМТ), систолического АД (САД), диастолического АД (ДАД) при поступлении, более высокие уровни нейтрофилов, С-реактивного белка (СРБ) и глюкозы в крови.
Table 1. Baseline characteristics of patients
Таблица 1. Характеристики пациентов
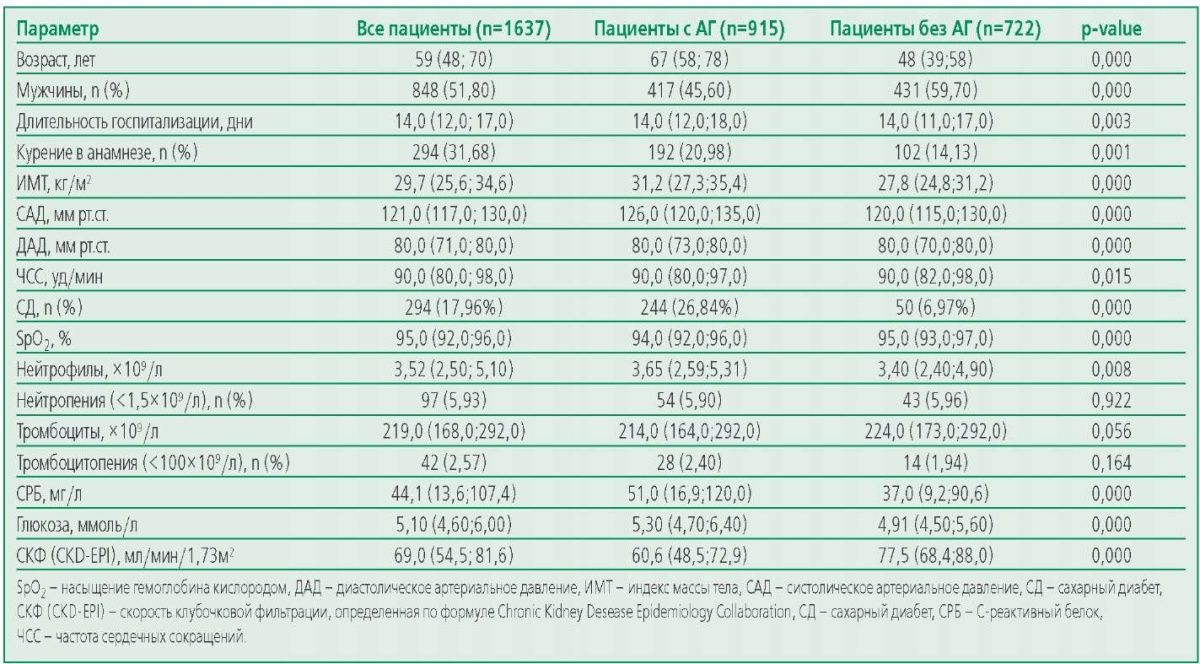
У пациентов с АГ было значимо более тяжелое поражение легких по КТ, чаще встречались сниженный значения сатурации крови кислородом, им чаще требовалось лечение в условиях ОИТ, проведение ИВЛ. В этой группе чаще фиксировались летальные исходы (табл. 2).
Table 2. Comparison of the course of COVID-19 in the presence or absence of hypertension
Таблица 2. Сравнение течения COVID-19 в зависимости от наличия и отсутствия АГ

Прогностическое значение АГ в отношении летального исхода оценивалась с помощью построения ROCкривой с расчетом AUC, стандартной ошибки (SE) и 95% ДИ (табл. 3).
Table 3. Univariate logistic regression all-cause in-hospital mortality
Таблица 3. Результаты однофакторного логистического регрессионного анализа внутрибольничной смертности от всех причин
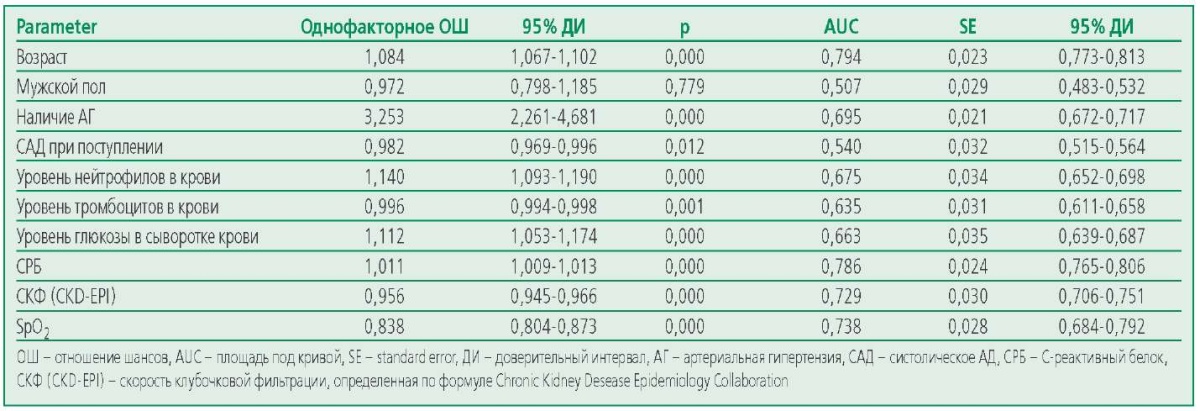
Со смертностью были связаны такие факторы риска как возраст, наличие АГ, САД при поступлении, количество нейтрофилов, количество тромбоцитов, глюкоза, СРБ, расчетная СКФ (CKD-EPI), SpO2. Максимальное прогностическое значение с большими значениями площади под ROC-кривой обладали такие факторы как наличие АГ, возраст, СРБ, SpO2 и сниженная СКФ.
С целью оценки связи между наличием АГ и летальным исходом с учетом других возможных предикторов была построена множественная логистическая регрессионная модель (табл. 4).
Table 4. Results of multiple logistic regression analysis examining the association of variables with mortality
Таблица 4. Результаты множественной логистической регрессионной модели в отношении летального исхода
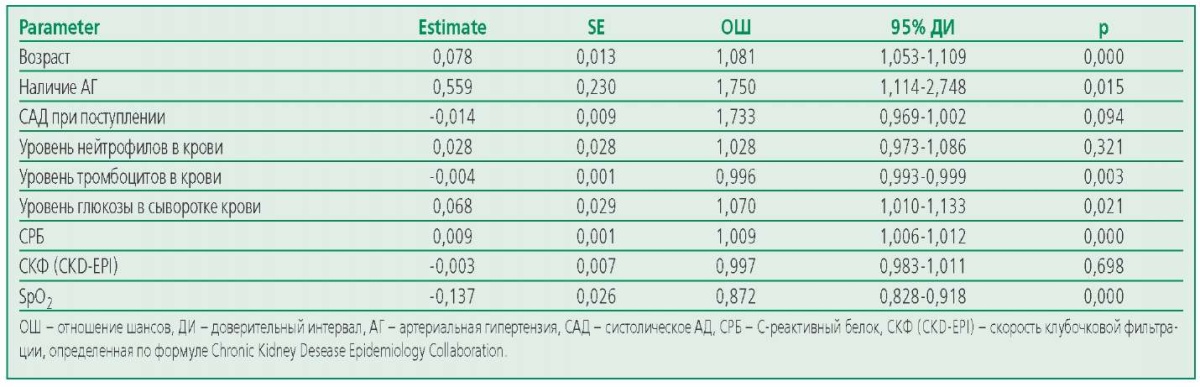
Значимыми предиктивными факторами оказались возраст, наличие АГ, уровень, тромбоцитов, глюкозы, СРБ в крови и SpO2, причем наибольшая сила связи с летальным исходом была выявлена для наличия АГ. Значение площади под кривой ROC для данной регрессионной модели составило 0,914 (SE 0,016; 95% ДИ 0,884-0,945).
С госпитализацией в ОИТ были связаны факторы риска, включающие возраст, мужской пол, наличие АГ, количество нейтрофилов и тромбоцитов, уровень глюкозы, СРБ, SpO2 и рСКФ (CKD-EPI). Наиболее прогностически значимыми переменными с самой высокой AUC были СРБ (ОШ 1,014; 95% ДИ 1,012-1,016; p=0,000; AUC 0,830), количество нейтрофилов (ОШ 1,232; 95% ДИ 1,179-1,289; p=0,000; AUC 0,714), возраст (ОШ 1,046, 95% ДИ 1,034-1,058; р=0,000; AUC 0,689), глюкоза (ОШ 1,156, 95% ДИ 1,0971,217; р=0,000; AUC 0,667), SpO2 (ОШ 0,802, 95% ДИ 0,770-0,835; р=0,000; AUC 0,728) и наличие АГ (ОШ 2,143, 95% ДИ 1,727-2,660; р=0,000; AUC 0,654).
Модель множественной логистической регрессии продемонстрировала, что возраст, наличие АГ, количество нейтрофилов, количество тромбоцитов, уровни глюкозы, СРБ и SpO2 были независимо связаны с госпитализацией в ОИТ, при этом АГ имела самую сильную связь (ОШ 1,495, 95% ДИ 1,099-2,036, р=0,011). AUC для этой регрессионной модели составила 0,894 (SE 0,013; 95% ДИ 0,870-0,920).
Однофакторный логистический регрессионный анализ и анализ ROC-кривой показали, что возраст, наличие АГ, количество нейтрофилов, количество тромбоцитов, уровни глюкозы, СРБ, SpO2 и рСКФ (CKDEPI) были связаны с ИВЛ. Наиболее прогностически значимыми переменными с самой высокой AUC были уровень СРБ (ОШ 1,013; 95% ДИ 1,011-1,015; p=0,000; AUC 0,823), возраст (ОШ 1,056; 95% ДИ 1,041-1,072; p=0,000; AUC 0,723), уровень глюкозы (ОШ 1,136, 95% ДИ 1,073-1,201; p=0,000; AUC 0,685), рСКФ (CKD-EPI) (ОШ 1,035, 95% ДИ 1,024– 1,046; p=0,000; AUC 0,680), SpO2 (ОШ 0,834, 95% ДИ 0,800-0,870; р=0,000; AUC 0,726) и наличие АГ (ОШ 2,477, 95% ДИ 1,824-3,365; р=0,000; AUC 0,669).
На модели множественной логистической регрессии показано, что возраст, наличие АГ, уровень глюкозы, СРБ, сниженное количество тромбоцитов и SpO2 были независимо связаны с ИВЛ, при этом АГ имела самую сильную связь (ОШ 1,642, 95% ДИ 1,107-2,435, р=0,014). AUC для этой регрессионной модели было 0,892 (SE 0,018; 95% ДИ 0,856-0,927).
Основываясь на моделях множественной логистической регрессии, шансы смерти, госпитализации в ОИТ и ИВЛ были выше в группе с АГ по сравнению с группой без АГ (рис. 1).
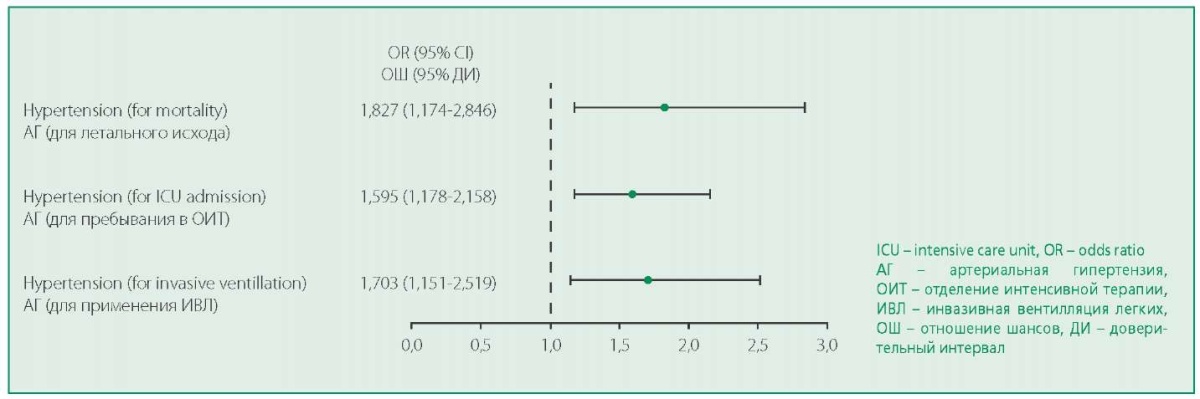
Figure 1. Odds ratios for association of hypertension with mortality, ICU admission and invasive ventilation, based on multiple logistic regression models. Box-plot indicates odds ratio and 95% confidence interval.
Рисунок 1. Отношения шансов для АГ в логистических регрессионных моделях
Обсуждение
В проанализированной когорте больных, проходивших стационарное лечение по поводу COVID-19, более половины имели АГ. Наличие АГ было связано с более неблагоприятным течением заболевания: более тяжелым поражением легких по данным КТ, более частой потребностью в лечении в условиях ОИТ, проведении ИВЛ, большей частотой летальных исходов.
В качестве критики ранних исследований предиктивной значимости АГ при COVID-19 приводилось отсутствие поправки на возрастной фактор. Оппонентами высказывалось мнение о том, что люди старше возрастных чаще имеют АГ, что и является причиной выявлявшихся связей. В нашем исследовании проводилась оценка предиктивной значимости АГ в отношении летального исхода у госпитализированных больных с учетом возраста, а также пола, исходных уровней САД, нейтрофилов, тромбоцитов, глюкозы, СРБ и СКФ. Среди госпитализированных больных наибольшей предиктивной способностью обладали такие факторы как возраст, СРБ, СКФ и наличие АГ. Проведенная множественная логистическая регрессия со включением этих факторов подтвердила значимую связь наличия АГ с летальным исходом. Причем в отношении таких факторов как САД, уровень нейтрофилов в крови и СКФ при поступлении значимой связи выявлено не было. Сходные результаты были получены в других работах [24-27]. Rodilla E. и соавт. провели исследование, где было показано, что наличие АГ независимо от предшествующей антигипертензивной терапии ассоциировано с увеличением смертности [24]. Caillon A. и соавт., проанализировав данные о пациентах из Уханя, построили регрессионные модели в отношении выживаемости и смерти [28]. В обеих значения САД при поступлении, но не факт наличия АГ было значимым предиктором исхода. Отличия в полученных результатах возможно обусловлены меньшим размером выборки (157 человек по сравнению с 1637 пациентов в нашем исследовании). Кроме этого, в работе Caillon A. и соавт. в качестве конечной точки был использован другой показатель, а именно время с начала симптомов до наступления смерти, а также анализировалось другое количество факторов (7 параметров по сравнению с 8 в нашем исследовании) [28]. Guan W.J. и соавт. при исследовании неблагоприятных исходов среди госпитализированных больных c различной сочетанной патологией построили регрессионную модель Кокса с учетом возраста, статуса курения и коморбидных состояний. Было показано, что АГ вместе с хронической обструктивной болезнью легких, сахарным диабетом и злокачественными новообразованиями значимо повышали шансы пациентов достижения комбинированной конечной точки (летальный исход, госпитализация в ОИТ или применения ИВЛ) [29].
Возможной причиной тяжелого течения и плохого прогноза COVID-19 при АГ может быть наличие поражения органов-мишеней. Неконтролируемая АГ вызывает ряд патофизиологических изменений в сердце и сосудах, в частности эндотелиальную дисфункцию, гипертрофию левого желудочка и фиброз, что в свою очередь может делать миокард и эндотелий более восприимчивыми к SARS-CoV-2 [5]. Одним из возможных механизмов повреждения сердечно-сосудистой системы коронавирусом SARS-CoV-2 может быть его сродство к ангиотензинпревращающему ферменту 2 типа, в большом количестве присутствующем в сердце и эндотелиоцитах. Другие предполагаемые патогенетические механизмы включают в себя цитокиновый шторм, вызванный несбалансированным ответом Т-хелперов 1 и 2 типа, симпатическую гиперактивацию, анемию и гипоксемическое повреждение кардиомиоцитов вследствие дыхательной недостаточности [13][31][32].
Ограничения исследования. Анализ был основан на данных одной больницы. Исследование было ретроспективным, поэтому не все параметры можно было оценить по медицинской документации, что привело к отсутствию некоторых данных. Также не учитывались другие заболевания, связанные с неблагоприятным исходом.
Заключение
Таким образом, нами показано, что наличие АГ может быть независимым от ряда факторов (возраста, пола, уровней нейтрофилов, тромбоцитов, глюкозы, СРБ, СКФ) предиктором тяжелого течения и неблагоприятного исхода COVID-19, а именно летального исхода, пребывания в ОИТ и применения ИВЛ у госпитализированных больных.
Отношения и Деятельность. Нет.
Relationships and Activities. None.
Финансирование. Исследование проведено при поддержке Сеченовского Университета.
Funding. The study was performed with the support of the Sechenov University.
Список литературы
1. Munblit D, Bobkova P, Spiridonova E, et al. Incidence and risk factors for persistent symptoms in adults previously hospitalized for COVID-19. Clin Exp Allergy. 2021;51(9):1107-20. DOI:10.1111/cea.13997.
2. Gerotziafas GT, Catalano M, Colgan MP, et al. Guidance for the Management of Patients with Vascular Disease or Cardiovascular Risk Factors and COVID-19: Position Paper from VAS-European Independent Foundation in Angiology/Vascular Medicine. Thromb Haemost. 2020;120(12):1597-628. DOI:10.1055/s-0040-1715798.
3. Tadic M, Cuspidi C, Grassi G, Mancia G. COVID-19 and arterial hypertension: Hypothesis or evidence? J Clin Hypertens. 2020;22(7):1120-6. DOI:10.1111/jch.13925.
4. Schiffrin EL, Flack JM, Ito S, Muntner P, Webb RC. Hypertension and COVID-19. Am J Hypertens. 2020;33(5):373-4. DOI:10.1093/ajh/hpaa057.
5. Kulkarni S, Jenner BL, Wilkinson I. COVID-19 and hypertension. JRAAS - J Renin-Angiotensin-Aldosterone Syst. 2020;21(2):1470320320927851. DOI:10.1177/1470320320927851.
6. Azevedo RB, Botelho BG, de Hollanda JVG, et al. Covid-19 and the cardiovascular system: a comprehensive review. J Hum Hypertens. 2021;35(1):4-11. DOI:10.1038/s41371-020-0387-4.
7. Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г., и др. Международный регистр “Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)”: анализ 1000 пациентов. Российский Кардиологический Журнал. 2020;25(11):4165. DOI:10.15829/1560-4071-2020-4165.
8. Марцевич С.Ю., Лукьянов М.М., Пулин А.А., и др. Догоспитальный период у больных COVID-19: кардиоваскулярная коморбидность и фармакотерапия сердечно-сосудистых заболеваний в период первой эпидемической волны (данные госпитального регистра). Рациональная Фармакотерапия в Кардиологии. 2021;17(6):873-9. DOI:10.20996/1819-6446-2021-12-13.
9. Lippi G, Wong J, Henry BM. Hypertension in patients with coronavirus disease 2019 (COVID-19): A pooled analysis. Polish Arch Intern Med. 2020;130(4):304-9. DOI:10.20452/pamw.15272.
10. Tian W, Jiang W, Yao J, et al. Predictors of mortality in hospitalized COVID-19 patients: A systematic review and meta-analysis. J Med Virol. 2020;92(10):1875-83. DOI:10.1002/jmv.26050.
11. Arutyunov GP, Tarlovskaya EI, Arutyunov AG, et al. International register “dynamics analysis of comorbidities in sars-cov-2 survivors” (Aktiv sars-cov-2): Analysis of predictors of short-term adverse outcomes in covid-19. Russ J Cardiol. 2021;26(4):116-31. DOI:10.15829/1560-4071-2021-4470.
12. Martsevich SY. Treatment of patients with COVID-19 and concomitant cardiovascular diseases: Do not Forget about the Principles of Evidence-based Medicine. Rational Pharmacotherapy in Cardiology. 2020;16(2):273-6. DOI:10.20996/1819-6446-2020-04-11
13. Kario K, Morisawa Y, Sukonthasarn A, et al. COVID-19 and hypertension—evidence and practical management: Guidance from the HOPE Asia Network. J Clin Hypertens. 2020;22(7):1109-19. DOI: 10.1111/jch.13917
14. Zheng Z, Peng F, Xu B, et al. Risk factors of critical & mortal COVID-19 cases: A systematic literature review and meta-analysis.J Infect. 2020;81(2):e16-e25. DOI:10.1016/j.jinf.2020.04.021.
15. Zhou Y, Yang Q, Chi J, et al. Comorbidities and the risk of severe or fatal outcomes associated with coronavirus disease 2019: A systematic review and meta-analysis. Int J Infect Dis. 2020;99:47-56. DOI: 10.1016/j.ijid.2020.07.029.
16. Shibata S, Arima H, Asayama K, et al. Hypertension and related diseases in the era of COVID-19: a report from the Japanese Society of Hypertension Task Force on COVID-19. Hypertens Res. 2020;43(10):1028-46. DOI:10.1038/s41440-020-0515-0.
17. Gold MS, Sehayek D, Gabrielli S, et al. CCOVID-19 and comorbidities: a systematic review and meta-analysis. Postgrad Med. 2020;132(8):749-55. DOI:10.1080/00325481.2020.1786964
18. Izcovich A, Ragusa MA, Tortosa F, et al. Prognostic factors for severity and mortality in patients infected with COVID-19: A systematic review. PLoS One. 2020;15(11):e0241955. DOI:10.1371/journal.pone.0241955.
19. Del Sole F, Farcomeni A, Loffredo L, et al. Features of severe COVID-19: A systematic review and meta-analysis. Eur J Clin Invest. 2020;50(10):e13378. DOI:10.1111/eci.13378.
20. Pranata R, Lim MA, Huang I, et al. Hypertension is associated with increased mortality and severity of disease in COVID-19 pneumonia: A systematic review, meta-analysis and meta-regression. J Renin Angiotensin Aldosterone Syst. 2020;21(2):e1470320320926899. DOI:10.1177/1470320320926899.
21. Iaccarino G, Grassi G, Borghi C, et al. Age and multimorbidity predict death among COVID-19 Patients: Results of the SARS-RAS study of the Italian society of hypertension. Hypertension. 2020;76(2):1-7. DOI:10.1161/HYPERTENSIONAHA.120.15324.
22. Подзолков В.И., Тарзиманова А.И., Брагина А.Е., и др. Поражение сердечно-сосудистой системы у больных с коронавирусной инфекцией SARS-CoV-2. Часть 1: предикторы развития неблагоприятного прогноза. Рациональная Фармакотерапия в Кардиологии. 2021;17(6):825-30. DOI:10.20996/1819-6446-2021-11-03.
23. Sinitsyn VE, Tyurin IE, Mitkov V V. Consensus Guidelines of Russian Society of Radiology (RSR) and Russian Association of Specialists in Ultrasound Diagnostics in Medicine (RASUDM) «Role of Imaging (X-ray, CT and US) in Diagnosis of COVID-19 Pneumonia» (version 2). J Radiol Nucl Med. 2020;101(2):72-89. DOI:10.20862/0042-4676-2020-101-2-72-89.
24. Rodilla E, Saura A, Jiménez I, et al. Association of Hypertension with All-Cause Mortality among Hospitalized Patients with COVID-19. J Clin Med. 2020;9(10):3136. DOI:10.3390/jcm9103136.
25. Li X, Xu S, Yu M, et al. Risk factors for severity and mortality in adult COVID-19 inpatients in Wuhan. J Allergy Clin Immunol. 2020;19(2):165-72. DOI:10.1016/j.jaci.2020.04.006
26. Shi Y, Yu X, Zhao H, et al. Host susceptibility to severe COVID-19 and establishment of a host risk score: Findings of 487 cases outside Wuhan. Crit Care. 2020;24(1):2-5. DOI:10.1186/s13054-020-2833-7.
27. Deng G, Yin M, Chen X, Zeng F. Clinical determinants for fatality of 44,672 patients with COVID-19. Crit Care. 2020;24(1):1-3. DOI:10.1186/s13054-020-02902-w.
28. Caillon A, Zhao K, Klein KO, et al. High Systolic Blood Pressure at Hospital Admission Is an Important Risk Factor in Models Predicting Outcome of COVID-19 Patients. Am J Hypertens. 2021;34(3):282-90. DOI:10.1093/ajh/hpaa225.
29. Guan W, Liang W, Zhao W, et al. Comorbidity and its impact on 1590 patients with COVID-19 in China: a nationwide analysis. Infect Dis. 2020;74(10):640. DOI:10.1183/13993003.00547-2020.
30. Nasiri MJ, Haddadi S, Tahvildari A, et al. COVID-19 Clinical Characteristics, and Sex-Specific Risk of Mortality: Systematic Review and Meta-Analysis. Front Med. 2020;7:459. DOI:10.3389/fmed.2020.00459.
31. Boukhris M, Hillani A, Moroni F, et al. Cardiovascular Implications of the COVID-19 Pandemic: A Global Perspective. Can J Cardiol. 2020;36(7):1068-80. DOI:10.1016/j.cjca.2020.05.018.
32. Zheng YY, Ma YT, Zhang JY, Xie X. COVID-19 and the cardiovascular system. Nat Rev Cardiol. 2020;17(5):259-60. DOI:10.1038/s41569-020-0360-5.
Об авторах
В. И. ПодзолковРоссия
Подзолков Валерий Иванович.
Москва
А. Е. Брагина
Россия
Брагина Анна Евгеньевна.
Москва
А. И. Тарзиманова
Россия
Тарзиманова Аида Ильгизовна.
Москва
Л. В. Васильева
Россия
Васильева Любовь Викторовна.
Москва
Е. С. Огибенина
Россия
Огибенина Екатерина Сергеевна.
Москва
Е. Е. Быкова
Россия
Быкова Екатерина Евгеньевна.
Москва
И. И. Шведов
Россия
Шведов Илья Игоревич.
Москва
А. А. Иванников
Россия
Иванников Александр Александрович.
Москва
Н. А. Дружинина
Россия
Дружинина Наталья Александровна.
Москва
Рецензия
Для цитирования:
Подзолков В.И., Брагина А.Е., Тарзиманова А.И., Васильева Л.В., Огибенина Е.С., Быкова Е.Е., Шведов И.И., Иванников А.А., Дружинина Н.А. Артериальная гипертензия и неблагоприятное течение COVID-19 среди госпитализированных больных: данные когортного исследования из России. Рациональная Фармакотерапия в Кардиологии. 2023;19(1):4-10. https://doi.org/10.20996/1819-6446-2023-01-10
For citation:
Podzolkov V.I., Bragina A.E., Tarzimanova A.I., Vasilyeva L.V., Ogibenina E.S., Bykova E.E., Shvedov I.I., Ivannikov A.A., Druzhinina N.A. Arterial Hypertension and Severe COVID-19 in Hospitalized Patients: Data from a Cohort Study. Rational Pharmacotherapy in Cardiology. 2023;19(1):4-10. https://doi.org/10.20996/1819-6446-2023-01-10

















































