Перейти к:
Влияние раннего назначения эмпаглифлозина у пациентов с острой декомпенсацией сердечной недостаточности на среднесрочный прогноз (3 и 6 месяцев)
https://doi.org/10.20996/1819-6446-2025-3174
EDN: HACJQD
Аннотация
Цель. Оценить влияние раннего назначения эмпаглифлозина — с 1-х суток лечения острой декомпенсации сердечной недостаточности (ОДСН) на исходы через 3 и 6 мес.
Материал и методы. В исследование включено 92 пациента, поступивших в стационар с диагнозом ОДСН при отсутствии показателей гемодинамической нестабильности. В 1-е сутки госпитализации пациенты включались в исследование и были рандомизированы к приему эмпаглифлозина в суточной дозе 10 и 25 мг (в случае неэффективного гликемического контроля для пациентов с сахарным диабетом 2 типа) на две равночисленные группы. Пациенты группы сравнения получали лечение без глифлозинов в госпитальном периоде исследования, однако при выписке из стационара был рекомендован прием эмпаглифлозина либо дапаглифлозина наряду с другими назначениями, при этом 8 больных начали прием препарата данного класса: 7 — в течение 3 мес. после выписки из стационара, 1 — в период 3-го — 6-го мес. исследования. У всех участников проводился сбор сведений о развитии неблагоприятных сердечно-сосудистых событий и хирургических вмешательств по поводу сердечно-сосудистых заболеваний, а также побочных и нежелательных явлений на фоне терапии эмпаглифлозином на каждом из этапов наблюдения — стационарного и амбулаторного (3 и 6 мес. после выписки из стационара).
Результаты. Из 92 участников исследования за период 6 мес. отмечено 18 (19,6%) летальных исходов (все по причине ОДСН), 9 (9,8%) нефатальных сердечно-сосудистых событий. За весь период наблюдения в группе пациентов, принимающих эмпаглифлозин, было отмечено меньшее количество всех случаев неблагоприятных сердечно-сосудистых событий (26,1% vs 76,1%, р <0,001). Анализ Каплана—Мейера показал значимые различия в выживаемости, а также во времени наступления любого неблагоприятного события (летальный исход или нефатальное событие) в зависимости от приема эмпаглифлозина в течение 6 мес. после эпизода ОДСН: 6,5% vs 32,6% (р=0,002) и 15,2% vs 43,5% (р=0,003), соответственно. При анализе исходов в отдельные периоды исследования (день выписки — 3 мес.; 3 — 6 мес.) частота неблагоприятных событий была значимо меньше в основной группе (13,3% vs 48,8%, р=0,001; 8,9% vs 32,4%, р=0,009, соответственно), а также отмечена разница по частоте летальных исходов на 3 мес. (0% vs 20,9%) и нефатальных событий на 6 мес. (0% vs 14,7%) в зависимости от приема эмпаглифлозина. На фоне терапии побочных реакций и нежелательных явлений зарегистрировано не было.
Заключение. Лечение пациентов с ОДСН эмпаглифлозином в дозе 10 мг/сут. с 1-х суток госпитализации безопасно и улучшает прогноз (летальный исход и повторные эпизоды ОДСН) через 3 и 6 мес. после выписки из стационара.
Ключевые слова
Для цитирования:
Голубовская Д.П., Каретникова В.Н., Барбараш О.Л. Влияние раннего назначения эмпаглифлозина у пациентов с острой декомпенсацией сердечной недостаточности на среднесрочный прогноз (3 и 6 месяцев). Рациональная Фармакотерапия в Кардиологии. 2025;21(4):343-353. https://doi.org/10.20996/1819-6446-2025-3174. EDN: HACJQD
For citation:
Golubovskaya D.P., Karetnikova V.N., Barbarash O.L. Impact of early administration of empagliflozin in patients with acute decompensated heart failure on medium-term prognosis (3 and 6 months). Rational Pharmacotherapy in Cardiology. 2025;21(4):343-353. (In Russ.) https://doi.org/10.20996/1819-6446-2025-3174. EDN: HACJQD
Введение
Острая декомпенсация сердечной недостаточности (ОДСН) является актуальной проблемой кардиологического профиля и остается одной из ведущих причин госпитализации среди пациентов с сердечно-сосудистой патологией [1]. По результатам эпидемиологических исследований госпитальная летальность составляет 4-7% (в некоторых случаях приближаясь к 11%) [2], в течение трех месяцев после выписки из стационара вероятность смертельных исходов может достигать 11%, а через год — около 40% [2][3]. Кроме того, каждый третий пациент в течение 3 мес. повторно госпитализируется в стационар по поводу декомпенсации сердечной недостаточности (СН), а через 6 мес. риски увеличиваются до 50% [3-5].
Несмотря на имеющуюся доказательную базу в отношении использования группы ингибиторов натрий-глюкозного котранспортера 2 типа (иНГЛТ-2) у пациентов с хронической СН (ХСН) и острой СН (ОСН) [6-8], остаются малоизученные и спорные аспекты ведения и лечения этой сложной категории пациентов [9], а безопасность и влияние на прогноз иНГЛТ-2 в «уязвимый период» после эпизода ОДСН при инициации терапии в 1-е сутки от момента госпитализации не изучались. В настоящей работе представлен фенотип пациентов с ОДСН (согласно критериям включения в исследование), у которых доказана безопасность и благоприятное влияние на прогноз применения эмпаглифлозина в самые ранние сроки госпитализации.
Цель исследования — оценить влияние раннего назначения эмпаглифлозина — с 1-х суток лечения ОДСН на исходы через 3 и 6 мес.
Материал и методы
Проспективное сравнительное рандомизированное исследование было одобрено Ученым советом и локальным этическим комитетом ФГБОУ ВО «Кемеровский государственный медицинский университет» Минздрава России (выписка из протокола № 274 от 27.10.2021). В исследование включено 92 пациента с ОДСН, с ноября 2021 по декабрь 2022 гг., госпитализированные в ГБУЗ «Кузбасский клинический кардиологический диспансер им. акад. Л. С. Барбараша». В табл. 1 представлены критерии включения, невключения и исключения из исследования.
Таблица 1. Критерии включения, невключения и исключения из исследования
Критерии включения в исследование | • установленный случай ОДСН в соответствии с критериями клинических рекомендаций Европейского и Российского кардиологических обществ, включающих утяжеление клинических проявлений хронической сердечной недостаточности с выраженными симптомами и признаками застоя и/или гипоперфузии [7, 8]; • уровень NT-proBNP >450 пг/мл у пациентов моложе 50 лет, >900 пг/мл у пациентов 50-75 лет, >1800 пг/мл у пациентов старше 75 лет [7, 8]; • подписанное информированное согласие на участие в исследовании; • отсутствие признаков гемодинамической нестабильности. Признаками гемодинамической нестабильности являлись следующие характеристики: – систолическое артериальное давление <90 мм рт.ст. и/или динамика его снижения в течение 6-12 ч, – олиго-анурия (выделение мочи <4 мл/ч), – наличие показаний для инотропной поддержки. |
Критерии невключения в исследование | • возраст моложе 18 лет и старше 85 лет; • прием глифлозинов ранее; • онкологические заболевания; • тяжелая неврологическая патология; • беременность; • сахарный диабет 1 типа; • острая сердечная недостаточность по причине острого коронарного синдрома; • изолированная правожелудочковая недостаточность; • некардиогенный отек легких; • тахисистолическая форма фибрилляции/трепетания предсердий; • пороки сердца, требующие хирургической коррекции; • протезирование клапанов сердца в анамнезе; • скорость клубочковой фильтрации <30 мл/мин/1,73м2; • отказ пациента от участия в исследовании. |
Критерии исключения в процессе исследования | • открытые хирургические вмешательства на сердце; • скорость клубочковой фильтрации <30 мл/мин/1,73м2; • диагностированные онкологические заболевания. |
Дизайн исследования представлен на рис. 1. Распределение пациентов, соответствующих критериям включения/невключения, происходило методом простой рандомизации с помощью последовательно присвоенных номеров в две равночисленные группы. В основную группу вошли 46 участников, которые с первых суток получали эмпаглифлозина (off-label) в суточной дозе 10 мг и 25 мг (в случае неэффективного гликемического контроля для пациентов с сахарным диабетом (СД) 2 типа — n=21 (45,7%) в дополнение к базисной терапии. Группа сравнения включала в себя 46 участников, которые в госпитальном периоде не принимали глифлозины.
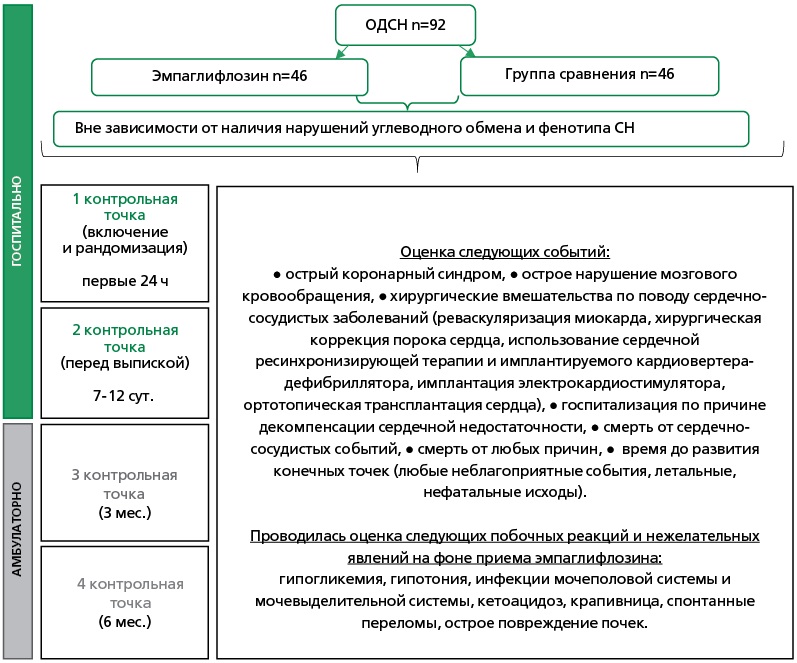
Рисунок 1. Дизайн исследования.
ОДСН — острая декомпенсация сердечной недостаточности, СН — сердечная недостаточность
Исходно группа сравнения сопоставима по принимаемой медикаментозной терапии, клиническим и анамнестическим данным (табл. 2). В течение всего периода наблюдения принимаемая основная медикаментозная терапия по поводу СН, за исключением эмпаглифлозина в основной группе, не имела различий. Пациенты группы сравнения получали лечение без иНГЛТ-2 в госпитальном периоде исследования. При выписке из стационара был рекомендован прием эмпаглифлозина либо дапаглифлозина наряду с другими назначениями, при этом 8 больных начали прием препарата данного класса: 7 — в течение 3 мес. после выписки из стационара, 1 — в период 3-6 мес. исследования.
Таблица 2. Клинико-анамнестическая характеристика участников исследования в зависимости от приема эмпаглифлозина на момент включения в исследование
Показатель | Основная группа n=٤٦ | Группа сравнения n=٤٦ | р |
Мужчины, n (٪) | 33 (71,7) | 30 (65,2) | 0,501 |
Возраст, лет, Ме [Q25; Q75] | 63,0 [53,0; 68,0] | 67,0 [62,0; 70,0] | 0,078 |
Факторы сердечно-сосудистого риска | |||
Курение, n (%) | 32 (69,6) | 28 (60,9) | 0,381 |
Артериальная гипертензия, n (%) | 41 (89,1) | 32 (69,6) | 0,129 |
Сахарный диабет 2 типа, n (%) | 21 (45,7) | 19 (41,3) | 0,674 |
Ожирение, n (%) | 32 (69,6) | 23 (50,0) | 0,056 |
Сердечно-сосудистый анамнез | |||
Острое нарушение мозгового кровообращения, n (%) | 4 (8,7) | 3 (6,5) | 0,500 |
Инфаркт миокарда, n (%) | 26 (56,5) | 15 (32,6) | 0,676 |
Фибрилляция/трепетание предсердий, n (%) | 12 (26,1) | 19 (41,3) | 0,123 |
Функциональный класс ХСН по NYHA за 6 мес. до включения в исследование, n (٪): I II III IV | 8 (17,4) 24 (52,2) 14 (30,4) 0 | 4 (8,7) 33 (71,7) 9 (19,6) 0 | 0,177 0,053 0,336 – |
Фенотипы ХСН на момент включения в исследование, n (%): СН с сохраненной фракцией выброса СН с умеренно сниженной фракцией выброса СН с низкой фракцией выброса | 15 (32,6) 5 (10,9) 26 (56,5) | 16 (34,8) 12 (26,1) 18 (39,1) | 0,825 0,053 0,095 |
Основные причины формирования ХСН | |||
Ишемическая болезнь сердца, n (%) | 30 (65,2) | 21 (45,7) | 0,059 |
Дилатационная кардиомиопатия, n (%) | 8 (17,4) | 9 (19,6) | 1,000 |
Гипертрофическая кардиомиопатия, n (%) | 0 (0) | 3 (6,5) | – |
Кардиомиопатия сложного генеза (гипертоническая+метаболическая+ | 3 (6,5) | 3 (6,5) | 0,662 |
Тахикардия-индуцированная кардиомиопатия, n (%)* | 5 (10,9) | 10 (21,7) | 0,129 |
Дополнительные анамнестические данные | |||
Хроническая обструктивная болезнь легких, n (%) | 5 (10,9) | 4 (8,7) | 0,500 |
Анемия, n (%) | 16 (34,8) | 25 (54,3) | 0,059 |
Хроническая болезнь почек, n (%) | 21 (45,7) | 13 (28,3) | 0,084 |
Впервые возникший случай ОДСН, n (%) | 10 (21,7) | 4 (8,7) | 0,073 |
Повторный случай ОДСН, n (%) | 36 (78,3) | 42 (91,3) | 0,073 |
Госпитализация по поводу ОДСН за последние ٦ мес. до включения в исследование, n (٪) | 17 (36,9) | 10 (21,7) | 0,109 |
Уровень NT-proBNP на момент включения в исследование, пг/мл, | 3325,0 [2500,0; 4900,0] | 3825,0 [2670,0; 4800,0] | 0,531 |
* — на фоне длительно персистирующей фибрилляции/трепетания предсердий неишемического, неклапанного и нетиреотоксического генеза
ОДСН — острая декомпенсация сердечной недостаточности, СН — сердечная недостаточность, ХСН — хроническая сердечная недостаточность, NT-proBNP — N-концевой промозговой натрийуретический пептид, NYHA — Нью-Йоркская ассоциация сердца
Статистический анализ
Статистическая обработка результатов осуществлялась с помощью программы Statistica 10.0 (StatSoft Inc., США). Анализ двух независимых групп по количественному признаку проводился с использованием U-критерия Манна—Уитни, анализ различия частот с применением таблиц сопряженности 2×2. Расчет медианы (Me) и межквартильного размаха [Q25%; Q75%] использован для описания центральных тенденций, номинальные данные представлены в виде n (%). Анализ выживаемости выполнен с использованием метода Каплана–Мейера с помощью руководства программы MedCalc
(https://www.medcalc.org/manual). Уровень значимости р <0,05.
Результаты
Среди 92 включенных в исследование пациентов в течение госпитального периода лечения отмечено 4 (4,4%) летальных исхода и 1 (1,1%) нефатальное событие, 88 пациентов выписаны на амбулаторный этап. На этапе 3 мес. наблюдения информация получена о 88 пациентах (всех, завершивших стационарный этап лечения), среди которых зарегистрировано 9 (10,2%) смертей и 9 (10,2%) нефатальных неблагоприятных событий. В результате данный этап завершили 79 участников. На этапе 6 мес. информация доступна о 79 пациентах (всех завершивших предыдущий этап), среди которых у 5 (6,3%) зафиксирован летальный исход, у 5 (6,3%) нефатальные события, а 3 пациентов основной группы к окончанию наблюдения (на 6-м мес.) были исключены из исследования по причине выявленных критериев исключения (двое отказались от участия, у одного диагностировано онкологическое заболевание). Таким образом, при оценке периода 6 мес. (180 дней) наблюдения информация доступна обо всех участниках, включая пациентов с летальным исходом, которые учтены в качестве конечной точки, а также исключенных на последнем месяце наблюдения (информация об их статусе была известна). Основные неблагоприятные сердечно-сосудистые события (ССС) у пациентов общей выборки представлены в табл. 3.
Таблица 3. Неблагоприятные ССС у пациентов общей выборки за весь период наблюдения, n (%)
Конечная точка | Госпитальный период n= ٩٢ → ٨٨ | Амбулаторный период | |
٣-й мес. n= ٨٨ → ٧٩ | ٦-й мес. n= ٧٩ → ٧١* | ||
Летальный исход (все случаи по причине декомпенсации сердечной недостаточности) | 4 (4,3) | 9 (10,2) | 5 (6,3) |
Повторная госпитализация по поводу декомпенсации сердечной недостаточности | ‒ | 9 (10,2) | 5 (6,3) |
Фибрилляция желудочков (с успешной реанимацией) | 1 (1,1) | ‒ | ‒ |
Все случаи неблагоприятных сердечно-сосудистых событий | 5 (5,4) | 27 (30,7) | 15 (19,0) |
* — 3 участника на 6 мес. были исключены из исследования (2 отказались от участия, у 1 установлено онкологическое заболевание)
Таким образом, в течение всего периода наблюдения было установлено 47 (51,1%) неблагоприятных ССС — это летальные исходы, причина которых была только ОДСН (учитывались как 2 события), и нефатальные события (случаи ОДСН без летального исхода и жизнеугрожающее нарушение ритма с успешной реанимацией). У 27 (29,3%) пациентов установлен неблагоприятный исход с наличием одного или нескольких ССС: 18 (19,6%) летальных исходов и 9 (9,8%) нефатальных событий. За весь период исследования не было зафиксировано таких событий, как острый коронарный синдром, острое нарушение мозгового кровообращения, не было отмечено случаев некардиальных причин летальных исходов, а также не выполнялись ортотопическая трансплантация сердца и другие хирургические вмешательства.
Сравнительный анализ участников исследования по основным параметрам в зависимости от наличия летального исхода в течение 6 мес. показал, что пациенты с летальным исходом значимо реже принимали эмпаглифлозин, имели более высокий уровень N-концевого промозгового натрийуретического пептида, среди них значимо чаще встречалась СН с умеренно сниженной фракцией выброса (ФВ) левого желудочка (ЛЖ), а также все больные имели в анамнезе случаи ОДСН (табл. 4). К окончанию исследования четырем пациентам группы сравнения и одному из основной группы выполнена имплантация кардиовертера-дефибриллятора.
Таблица 4. Клинико-анамнестическая характеристика участников исследования с наличием и отсутствием летального исхода в течение всего периода наблюдения
Показатель | Наличие летального исхода | Отсутствие летального исхода | р |
Прием эмпаглифлозина, n (%) | 3 (16,7) | 43 (58,1) | 0,002 |
Мужчины, n (%) | 14 (77,8) | 49 (66,2) | 0,258 |
Возраст, лет, Ме [Q25; Q75] | 68,5 [61,0; 73,0] | 63,0 [60,0; 70,0] | 0,097 |
Курение, n (%) | 11 (61,1) | 49 (66,2) | 0,895 |
Артериальная гипертензия, n (%) | 15 (83,3) | 58 (78,4) | 0,460 |
Сахарный диабет 2 типа, n (%) | 6 (33,3) | 34 (45,9) | 0,482 |
Ожирение, n (%) | 8 (44,4) | 47 (63,5) | 0,226 |
Острое нарушение мозгового кровообращения, n (%) | 2 (11,1) | 5 (6,8) | 0,414 |
Инфаркт миокарда, n (%) | 9 (50,0) | 32 (43,2) | 0,800 |
Фибрилляция/трепетание предсердий, n (%) | 6 (33,3) | 25 (33,8) | 0,809 |
Функциональный класс ХСН по NYHA за 6 мес. до включения в исследование, n (٪): I II III IV | 0 (0) 10 (55,6) 8 (44,4) 0 | 12 (16,2) 47 (63,5) 15 (20,3) 0 | – 0,652 0,069 – |
Фенотипы ХСН на момент включения в исследование, n (%): СН с сохраненной фракцией выброса СН с умеренно сниженной фракцией выброса СН с низкой фракцией выброса | 3 (16,6) 9 (50,0) 6 (33,3) | 28 (37,8) 8 (10,8) 38 (51,4) | 0,073 0,001 0,267 |
Ишемическая болезнь сердца, n (%) | 6 (33,3) | 45 (60,8) | 0,066 |
Дилатационная кардиомиопатия, n (%) | 3 (16,7) | 14 (18,9) | 0,564 |
Гипертрофическая кардиомиопатия, n (%) | 3 (16,7) | 0 (0) | – |
Кардиомиопатия сложного генеза (гипертоническая+ | 3 (16,7) | 3 (4,1) | 0,087 |
Кардиомиопатия, индуцированная тахикардией, n (%)* | 3 (16,7) | 12 (16,2) | 0,603 |
Хроническая обструктивная болезнь легких, n (%) | 3 (16,7) | 6 (8,1) | 0,244 |
Анемия, n (%) | 7 (38,9) | 34 (45,9) | 0,783 |
Хроническая болезнь почек, n (%) | 8 (44,4) | 26 (35,1) | 0,644 |
Впервые возникший случай ОДСН, n (%) | 0 (0) | 14 (18,9) | – |
Повторный случай ОДСН, n (%) | 18 (100) | 60 (81,1) | – |
Госпитализация по поводу ОДСН за последние ٦ мес. до включения в исследование, n (٪) | 8 (44,4) | 19 (25,7) | 0,201 |
Уровень NT-proBNP на момент включения в исследование, пг/мл, | 4800,0 [3660,0; 5250,0] | 3200,0 [2500,0; 4340,0] | 0,011 |
* — на фоне длительно персистирующей фибрилляции/трепетании предсердий неишемического, неклапанного и нетиреотоксического генеза
ОДСН — острая декомпенсация сердечной недостаточности, СН — сердечная недостаточность, ХСН — хроническая сердечная недостаточность, NT-proBNP — N-концевой промозговой натрийуретический пептид, NYHA — Нью-Йоркская ассоциация сердца
Сравнительный анализ распространенности конечных точек относительно числа участников, доступных в определенный период (госпитальный, трех и шести месяцев) показал, что группы имели различия по частоте неблагоприятных событий (рис. 2), количеству лиц со всеми неблагоприятными исходами (рис. 3) и отдельно по количеству больных только с летальным исходом (рис. 4) и только нефатальными событиями (рис. 5). Анализ Каплана–Мейера показал значимые различия в вероятности наступления летального исхода (рис. 6) и любого неблагоприятного события (рис. 7) в зависимости от приема эмпаглифлозина в течение 6 мес. после эпизода ОДСН: 6,5% vs 32,6% (р=0,002) и 15,2% vs 43,5% (р=0,003), соответственно. Графическое изображение всех неблагоприятных ССС в общей выборке и группах сравнения в течение всего периода исследования представлено на рис. 8. На фоне терапии побочных реакций и нежелательных явлений не отмечено.
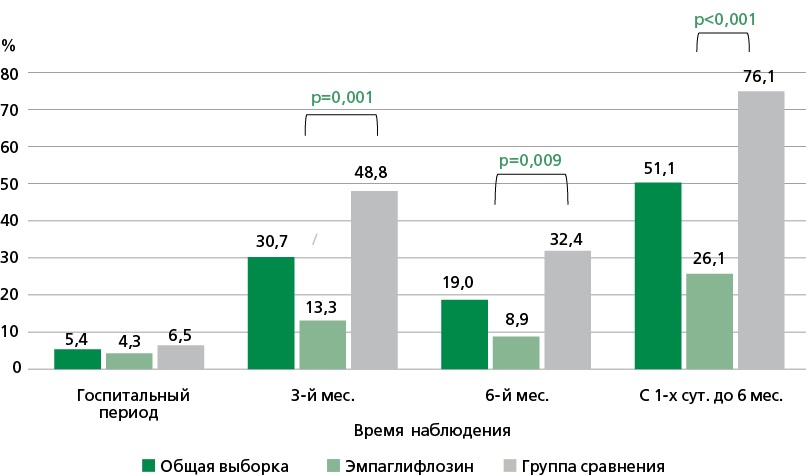
Рисунок 2. Частота всех неблагоприятных ССС за весь период наблюдения.
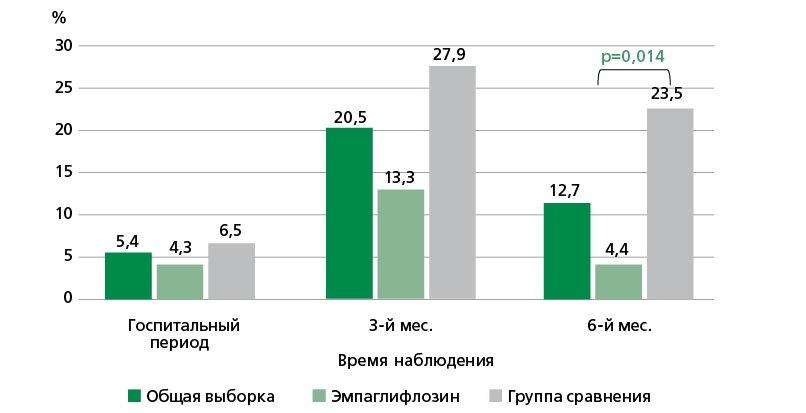
Рисунок 3. Количество пациентов с неблагоприятным исходом за весь период наблюдения.
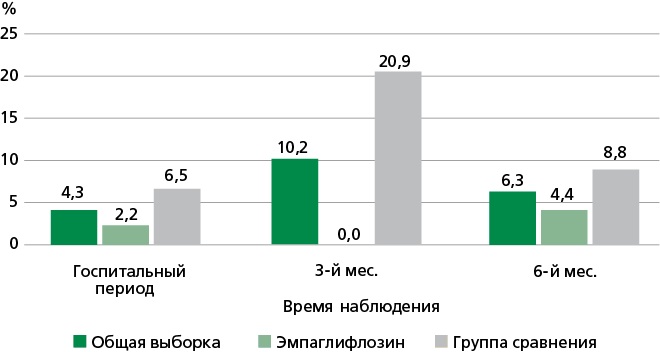
Рисунок 4. Количество пациентов с летальным исходом за весь период наблюдения.
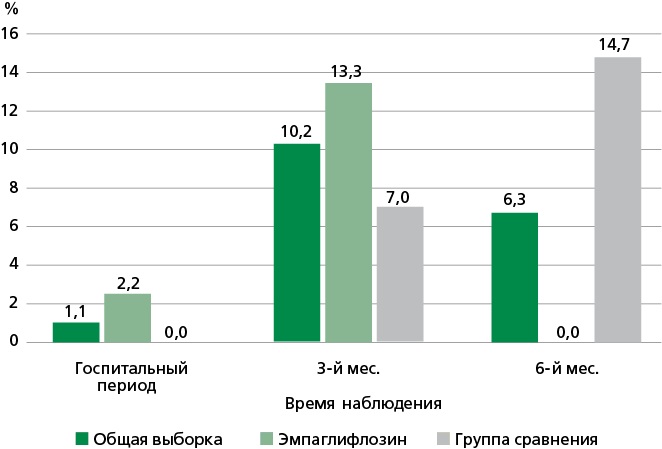
Рисунок 5. Количество пациентов с нефатальными событиями за весь период наблюдения.
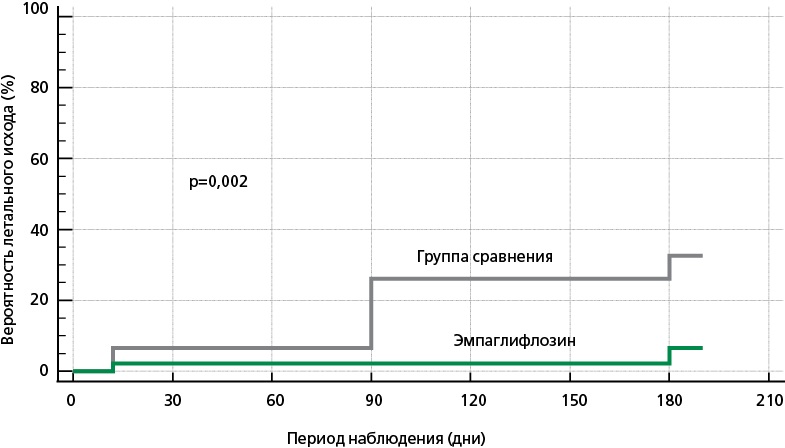
Рисунок 6. Вероятность наступления летального исхода в зависимости от приема эмпаглифлозина в госпитальный период (2-я контрольная точка), через 90 (3-я контрольная точка) и 180 (4-я контрольная точка) дней после выписки из стационара (анализ Каплана–Мейера).
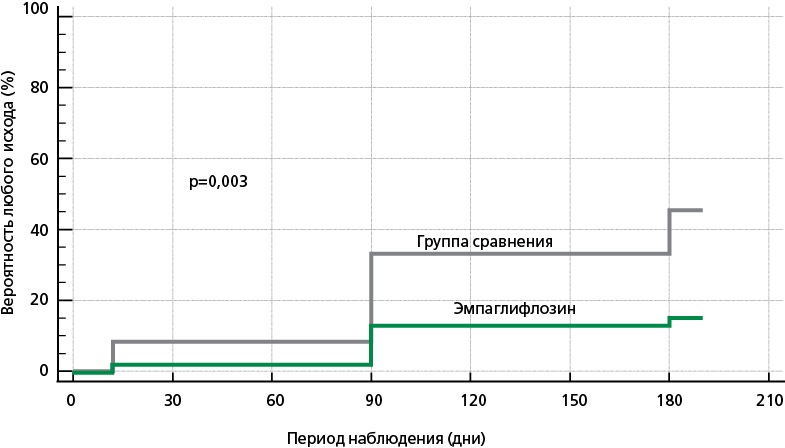
Рисунок 7. Вероятность наступления любого неблагоприятного события (летального исхода или нефатального события) в зависимости от приема эмпаглифлозина в госпитальный период (2-я контрольная точка), через 90 (3-я контрольная точка) и 180 (4-я контрольная точка) дней после выписки из стационара (анализ Каплана–Мейера)

Рисунок 8. Графическое изображение всех неблагоприятных ССС в общей выборке и группах сравнения в течение всего периода исследования.
Обсуждение
ОДСН представляет собой серьезную проблему в области здравоохранения, характеризующуюся высокой смертностью в стационаре и неблагоприятными исходами после выписки, как правило в течение первых 6 мес. [10][11]. В проведенном исследовании этот период также оказался крайне неблагоприятным с большим количеством ССС (51,1% случаев в общей выборке), при этом особенно напряженными оказались первые три месяца исследуемого периода с развитием 50,0% летальных исходов и 64,3% повторных декомпенсаций СН. Полученные результаты демонстрируют крайнюю уязвимость пациентов после ОДСН и необходимость в прицельном внимании и более активной терапии.
Госпитализация при ОДСН дает пациентам возможность начать соответствующее лечение как можно скорее после стабилизации состояния, что обеспечивает высокую приверженность назначаемой терапии и непрерывность оказания помощи амбулаторно-поликлинической службой [12][13]. Однако основные группы препаратов, успешно применяемые для лечения пациентов с ХСН, демонстрируют неоднозначные результаты при лечении ОДСН. На эффективность терапии влияет множество факторов, включая причину обострения СН, клинический и гемодинамический профиль пациента [9]. До недавнего времени сохранялась неопределенность в отношении пациентов с декомпенсацией на фоне сохраненной и умеренно сниженной ФВ ЛЖ, которым не удавалось улучшить прогноз с помощью стандартной терапии. В настоящее время только группа иНГЛТ-2 доказала свои множественные положительные эффекты с благоприятным влиянием на прогноз на фоне оптимальной безопасности у пациентов с ОДСН/ОСН независимо от уровня ФВ ЛЖ и нарушения углеводного обмена, при условии стабильной гемодинамики [7][8][14].
С 1-х суток госпитализации и до шести месяцев после выписки из стационара у пациентов основной группы в 2,9 раз меньше встречались случаи неблагоприятных ССС, по сравнению с пациентами не получавшими эмпаглифлозин (р <0,001). При этом количество больных с неблагоприятными событиями было в 2,9 раза меньше в основной группе (р=0,003), а с летальными исходами — в 5,0 раз (р=0,002). При анализе исходов в отдельные периоды исследования (день выписки — 3 мес.; 3 — 6 мес.) разница по количеству всех неблагоприятных исходов с меньшим их значением при лечении эмпаглифлозином сохранилась (13,3% и 48,8%, р=0,001; 8,9% и 32,4%, р=0,009). Полученные результаты анализа Каплана–Мейера доказывают благоприятное влияние терапии эмпаглифлозином на прогноз пациентов в течение 180 дней после случая ОДСН: на 26,1% меньше летальных исходов и на 28,3% всех неблагоприятных событий (летальных и нефатальных) по сравнению с пациентами без терапии. Помимо оказанного положительного влияния на прогноз, эмпаглифлозин продемонстрировал свою безопасность.
Одним из первых исследований по оценке эффективности и безопасности применения иНГЛТ-2 у пациентов с ОСН стал протокол EMPA-RESPONSE-AHF [15]. В ходе исследования было показано, что применение эмпаглифлозина в течение 60 дней после эпизода ОДСН на 33% снижает риск повторных госпитализаций и смертельных исходов и на 44% — неблагоприятных ССС. При этом частота побочных эффектов в группах не различалась.
Результаты рандомизированного исследования SOLOIST‐WHF убедительно подтверждают необходимость раннего назначения иНГЛТ-2 пациентам с СД 2 типа, которые были госпитализированы по причине ОСН. Применение сотаглифлозина у пациентов в течение девяти месяцев после эпизода ОДСН (49% участников начали прием препарата в стационаре, остальные — в среднем через 2 дня после выписки) на 76,3% снижало сердечно-сосудистую смертность, госпитализации или внеплановые амбулаторные посещения по поводу утяжеления течения ХСН (р <0,001) [16].
Результаты исследования EMPULSE внесли значительный вклад в проблему ОСН. Терапия эмпаглифлозином пациентов с ОСН/ОДСН и стабильной гемодинамикой показала лучшие результаты по сравнению с плацебо в отношении первичной конечной точки (53,9% и 39,7%, соответственно, р=0,0054) [14]. Положительные эффекты и безопасность лечения сохранялись в течение 90 дней наблюдения, при этом независимо от наличия СД 2 типа в анамнезе и ФВ ЛЖ.
Согласно протоколу EMPAG-HF, у пациентов с ОДСН и наличием СД 2 типа или нарушением толерантности к глюкозе раннее назначение иНГЛТ-2 эмпаглифлозина в суточной дозе 25 мг в дополнение к стандартному лечению безопасно и клинически эффективно (увеличивает диурез), однако сохранилась неясность в отношении влияния на отдаленный прогноз ранней инициации этой терапии (в первые 12 ч декомпенсации) [17].
Настоящее исследование отличается своей уникальностью за счет сроков инициации терапии эмпаглифлозином (первые 24 ч), изучаемой выборки (пациенты с ОДСН независимо от статуса углеводного обмена и ФВ ЛЖ) и длительностью наблюдения (6 мес. после выписки из стационара). В ходе проводимого исследования стратегия начала терапии эмпаглифлозином имела более ранние сроки от момента госпитализации, в отличие от остальных исследований [14-16], где препарат назначался не раньше вторых суток, когда состояние пациента стабилизировалось. Важно отметить, что в представленной научной работе было меньше критериев гемодинамической стабильности, а минимальный допустимый уровень систолического артериального давления для включения в исследование составлял 90 мм рт.ст., в то время как в протоколе EMPULSE отбор пациентов ограничивался более высоким уровнем артериального давления [14]. Это позволило расширить диапазон исследуемой группы по степени тяжести состояния. Несмотря на позитивные исходы пациентов через 90 дней терапии эмпаглифлозином, наблюдение этой тяжелой группы больных было продолжено до шести месяцев, поскольку данный период является не менее значимым в отношении неблагоприятных событий после декомпенсации по сравнению с 3 мес. [2][3][5][18]. В настоящее время продолжаются научные исследования (протоколы DAPA ACT HF-TIMI, DICTATE-AHF) в этой области.
Ограничения исследования: малый объем выборки.
Заключение
Лечение пациентов с ОДСН со стабильными гемодинамическими показателями за счет ингибирования натрий-глюкозного ко-транспортера 2 типа эмпаглифлозином (в дозе 10 мг/сут.) улучшает прогноз (летальный исход и повторные эпизоды декомпенсаций СН) через 3 и 6 мес. после выписки из стационара. Тем не менее необходимы дальнейшие исследования, чтобы выяснить, для каких пациентов будет максимальный эффект от назначенной терапии в остром периоде заболевания с определением оптимального времени для начала лечения.
Список литературы
1. Окунев И.М., Кочергина А.М., Кашталап В.В. Хроническая и острая декомпенсированная сердечная недостаточность: актуальные вопросы. Комплексные проблемы сердечно-сосудистых заболеваний. 2022;11(2):184-95. DOI:10.17802/2306-1278-2022-11-2-184-195.
2. Farmakis D, Parissis J, Lekakis J, Filippatos G. Acute heart failure: Epidemiology, risk factors, and prevention. Rev Esp Cardiol (Engl Ed). 2015;68(3):245-8. DOI:10.1016/j.rec.2014.11.004.
3. Arrigo M, Jessup M, Mullens W, et al. Acute heart failure. Nat Rev Dis Primers. 2020;6(1):16. DOI:10.1038/s41572-020-0151-7.
4. Арутюнов А.Г., Драгунов Д.О., Арутюнов Г.П. и др. от имени исследовательской группы. Первое открытое исследование синдрома острой декомпенсации сердечной недостаточности и сопутствующих заболеваний в Российской Федерации. Независимый регистр ОРАКУЛ-РФ. Кардиология. 2015;55(5):12-21.
5. Tromp J, Bamadhaj S, Cleland JGF, et al. Post-discharge prognosis of patients admitted to hospital for heart failure by world region, and national level of income and income disparity (REPORT-HF): a cohort study. Lancet Glob Health. 2020;8(3):e411-22. DOI:10.1016/S2214-109X(20)30004-8. Erratum in: Lancet Glob Health. 2020;8(8):e1001. DOI:10.1016/S2214-109X(20)30294-1. Erratum in: Lancet Glob Health. 2020;8(8):e1002. DOI:10.1016/S2214-109X(20)30283-7.
6. Барбараш О.Л., Кашталап В.В., Гарганеева А.А. и др. Резолюция онлайн-совещания экспертов Сибирского, Дальневосточного и Южного федеральных округов по результатам исследования EMPEROR-Reduced «Подходы к терапии сердечной недостаточности со сниженной фракцией выброса: от исследования EMPA-REG Outcome к EMPEROR-Reduced». Комплексные проблемы сердечно-сосудистых заболеваний. 2021;10(3):121-9. DOI:10.17802/2306-1278-2021-10-3-121-129.
7. McDonagh TA, Metra M, Adamo M, et al. ESC Scientific Document Group. 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2023;44(37):3627-39. DOI: 10.1093/eurheartj/ehad195. Erratum in: Eur Heart J. 2024;45(1):53. DOI: 10.1093/eurheartj/ehad613.
8. Галявич А.С., Терещенко С.Н., Ускач Т.М. и др. Хроническая сердечная недостаточность. Клинические рекомендации 2024. Российский кардиологический журнал. 2024;29(11):6162. DOI:10.15829/1560-4071-2024-6162.
9. Bazmpani MA, Papanastasiou CA, Kamperidis V, et al. Contemporary Data on the Status and Medical Management of Acute Heart Failure. Curr Cardiol Rep. 2022;24(12):2009-22. DOI: 10.1007/s11886-022-01822-1.
10. Виноградова Н.Г., Поляков Д.С., Фомин И.В. Анализ смертности у пациентов с ХСН после декомпенсации при длительном наблюдении в условиях специализированной медицинской помощи и в реальной клинической практике. Кардиология. 2020;60(4):91-100. DOI:10.18087/cardio.2020.4.n1014.
11. Serrano JAM, López JAC, Mendoza AC, et al. Vulnerable period in heart failure: a window of opportunity for the optimization of treatment — a statement by Mexican experts. Drugs Context. 2024;13:2023-8-1. DOI:10.7573/dic.2023-8-1.
12. Mebazaa A, Davison B, Chioncel O, et al. Safety, tolerability and efficacy of up-titration of guideline-directed medical therapies for acute heart failure (STRONG-HF): a multinational, open-label, randomised, trial. Lancet. 2022;400(10367):1938-52. DOI:10.1016/S0140-6736(22)02076-1.
13. Savarese G, Kishi T, Vardeny O, et al. Heart Failure Drug Treatment-Inertia, Titration, and Discontinuation: A Multinational Observational Study (EVOLUTION HF). JACC Heart Fail. 2023;11(1):1-14. DOI:10.1016/j.jchf.2022.08.009. Erratum in: JACC Heart Fail. 2023;11(12):1773. DOI:10.1016/j.jchf.2023.11.001.
14. Tromp J, Ponikowski P, Salsali A, et al. Sodium-glucose co-transporter 2 inhibition in patients hospitalized for acute decompensated heart failure: rationale for and design of the EMPULSE trial. Eur J Heart Fail. 2021;23(5):826-34. DOI:10.1002/ejhf.2137.
15. Damman K, Beusekamp JC, Boorsma EM, et al. Randomized, double-blind, placebo-controlled, multicentre pilot study on the effects of empagliflozin on clinical outcomes in patients with acute decompensated heart failure (EMPARESPONSE-AHF). Eur J Heart Fail. 2020;22(4):713-22. DOI:10.1002/ejhf.1713.
16. Bhatt DL, Szarek M, Steg PG, et al. SOLOIST-WHF Trial Investigators. Sotagliflozin in Patients with Diabetes and Recent Worsening Heart Failure. N Engl J Med. 2021;384(2):117-28. DOI:10.1056/NEJMoa2030183.
17. Schulze PC, Bogoviku J, Westphal J, et al. Effects of Early Empagliflozin Initiation on Diuresis and Kidney Function in Patients With Acute Decompensated Heart Failure (EMPAG-HF). Circulation. 2022;146(4):289-98. DOI:10.1161/CIRCULATIONAHA.122.059038.
18. Chioncel O, Mebazaa A, Maggioni AP, et al. ESC-EORP-HFA Heart Failure LongTerm Registry Investigators. Acute heart failure congestion and perfusion status — impact of the clinical classification on in-hospital and long-term outcomes; insights from the ESC-EORP-HFA Heart Failure Long-Term Registry. Eur J Heart Fail. 2019;21(11):1338-52. DOI:10.1002/ejhf.1492.
Об авторах
Д. П. ГолубовскаяРоссия
Голубовская Дарья Петровна
Кемерово
В. Н. Каретникова
Россия
Каретникова Виктория Николаевна
Кемерово
О. Л. Барбараш
Россия
Барбараш Ольга Леонидовна
Кемерово
Дополнительные файлы
Рецензия
Для цитирования:
Голубовская Д.П., Каретникова В.Н., Барбараш О.Л. Влияние раннего назначения эмпаглифлозина у пациентов с острой декомпенсацией сердечной недостаточности на среднесрочный прогноз (3 и 6 месяцев). Рациональная Фармакотерапия в Кардиологии. 2025;21(4):343-353. https://doi.org/10.20996/1819-6446-2025-3174. EDN: HACJQD
For citation:
Golubovskaya D.P., Karetnikova V.N., Barbarash O.L. Impact of early administration of empagliflozin in patients with acute decompensated heart failure on medium-term prognosis (3 and 6 months). Rational Pharmacotherapy in Cardiology. 2025;21(4):343-353. (In Russ.) https://doi.org/10.20996/1819-6446-2025-3174. EDN: HACJQD
JATS XML
















































